1. Đại cương
Phân suất dự trữ lưu lượng vành (Fractional Flow Reserve, viết tắt: FFR) là một thông số được đo trong quá trình chụp động mạch vành (ĐMV). FFR giúp thầy thuốc trả lời câu hỏi liệu tổn thương hẹp có ảnh hưởng đến tưới máu ĐMV và cần phải can thiệp tái tưới máu hay không.
2. Chỉ định
- Người bệnh hẹp ĐMV mức độ vừa (hẹp từ 40 - 70%) trên hình ảnh chụp mạch qua đường ống thông, tính cả những trường hợp tái hẹp trong stent cũ ĐMV.
- Người bệnh có hẹp nhiều nhánh động mạch vành mà không thể xác định được nhánh nào là thủ phạm gây thiếu máu cơ tim.
- Người bệnh hẹp lan tỏa nhiều vị trí trên cùng một nhánh động mạch vành, nhằm xác định vị trí nào là hẹp đáng kể nhất.
- Người bệnh có hẹp tại chỗ phân nhánh và cần quyết định có can thiệp vào nhánh bên không.
- Theo dõi sau khi can thiệp nong/đặt stent ĐMV để đánh giá kết quả và đánh giá ảnh hưởng tới nhánh bên.
3. Chống chỉ định
- Không có chống chỉ định tuyệt đối.
4. Thận trọng
- Những tổn thương hẹp ở phía quá xa không thích hợp về mặt giải phẫu để đo FFR.
- Nhồi máu cơ tim cấp, bệnh cơ tim phì đại, có nhiều tuần hoàn bàng hệ, cầu cơ động mạch vành… do khó đánh giá chính xác được mức độ ảnh hưởng huyết động.
5. Chuẩn bị
5.1. Người thực hiện
- 03 bác sĩ.
- 03 điều dưỡng và/hoặc kỹ thuật y.
5.2. Thuốc
- Thuốc sát trùng: povidon-iodine hoặc cồn trắng 70 độ.
- Thuốc gây tê tại chỗ: có chứa lidocaine, hoặc procaine theo hướng dẫn thực hành của cơ sở.
- Thuốc chống đông đường tiêm tĩnh mạch: heparin không phân đoạn hoặc heparin trọng lượng phân tử thấp (enoxaparin) hoặc bivalirudin.
- Thuốc giãn mạch: nitroglycerin, verapamil, nicardipine…
- Natri clorid 0,9% 500 mL và natri clorid 0,9% 1000 mL dùng để truyền tĩnh mạch có hoặc không kèm theo các thuốc, tráng rửa dụng cụ.
- Thuốc cản quang: iopamiro, omnipaque, xenetic..
- Thuốc adenosine: 01 ống adenosine triphosphate 20 mg pha trong vừa đủ 250 mL natri clorid 0,9% (8 µg adenosin/1 mL dung dịch).
- Chuẩn bị thuốc dùng trong cấp cứu tim mạch như: atropin, dobutamin, adrenalin.
5.3. Thiết bị y tế
- Bàn để dụng cụ: bao gồm bộ toan vô khuẩn, bộ bát vô khuẩn, áo phẫu thuật, găng tay.
- Gạc vô khuẩn; bơm tiêm loại 1 mL, bơm 5 mL, 10 mL, 20 mL, 50 mL; bộ ống kết nối; bộ đa cổng (manifold).
- Bộ dụng cụ mở đường vào động mạch (introducer sheath): 01 bộ, 01 kim chọc mạch.
- Dây dẫn đường (guidewire) cho ống thông (guiding) can thiệp.
- Dây ống nối để nối manifold với lọ thuốc cản quang; dây ống nối đo áp lực.
- Bơm thuốc cản quang dùng tay loại xi lanh 10 - 15 mL chuyên dụng.
- Dụng cụ để cầm máu/băng ép mạch: miếng dán cầm máu, bộ ép mạch cơ học, dụng cụ khâu/bít mạch máu.
- Ống thông can thiệp động mạch vành (guide): các loại guide thông thường là EBU, JL, JR, AL, AR, XB, tùy theo đặc điểm giải phẫu của động mạch vành cần can thiệp và thói quen của thủ thuật viên.
- Hệ thống máy chụp mạch số hoá và các thiết bị xử lý, lưu trữ hình ảnh tích hợp.
- Hệ thống máy theo dõi huyết động.
- Các trang thiết bị cơ bản theo dõi và cấp cứu: máy sốc điện; máy tạo nhịp tạm thời; máy hút đờm; máy theo dõi nhịp tim, huyết áp.
- Dụng cụ (hệ thống máy) đo FFR: gồm bộ phận xử lý thông tin gắn liền màn hình hiển thị các đường áp lực (monitor). Máy có thể cho phép hiển thị nhiều đường áp lực cùng một lúc và hệ phần mềm phân tích các thông số về áp lực cũng như các thông số đã được tính toán như (Dp/Dt; FFR…). Các thông số và đường biểu diễn áp lực có thể được ghi chép lại và lưu trong bộ nhớ để xem lại và xử lý số liệu khi cần thiết.
- Bộ dây dẫn có gắn đầu dò đo áp lực đầu xa (pressure wire) cho phép đo được áp lực trong lòng động mạch vành tại các vị trí tức thời khi đưa đầu wire đến.
5.4. Người bệnh
- Được giải thích rõ ràng và đồng ý thực hiện thủ thuật, đồng thời ký vào bản cam kết làm thủ thuật (hoặc người đại diện cho người bệnh ký).
- Kiểm tra tiền sử bệnh lý liên quan đến thủ thuật như tiền sử xuất huyết tiêu hóa, các bệnh rối loạn đông máu, dị ứng thuốc cản quang.
- Dùng đầy đủ các loại thuốc trước thủ thuật theo y lệnh (như: kháng đông, kháng sinh…).
- Kiểm tra các dấu hiệu sinh tồn: mạch, huyết áp, nhịp thở, nhiệt độ, SpO2.
5.5. Hồ sơ bệnh án
- Đúng người bệnh (tên, tuổi, giới và các giấy tờ theo quy định).
- Cam kết của người bệnh hoặc người giám hộ hợp pháp.
- Đúng chỉ định: đã có biên bản hội chẩn chuyên môn và chỉ định đo phân suất dự trữ mạch vành theo quy định của cơ sở y tế.
- Các thông số về dấu hiệu sinh tồn, lâm sàng cơ bản.
- Có đủ các xét nghiệm cơ bản (công thức máu, sinh hóa, đông máu).
- Hoàn thiện Bảng kiểm thủ thuật (trước và sau thủ thuật).
5.6. Thời gian thực hiện kỹ thuật: 45 phút.
5.7. Địa điểm thực hiện kỹ thuật: Phòng can thiệp tim mạch.
5.8. Kiểm tra hồ sơ và người bệnh
- Đối chiếu đầy đủ thông tin người bệnh: họ tên, tuổi (năm sinh), chẩn đoán, vị trí tổn thương cần can thiệp, dị ứng thuốc (nếu có).
- Hồ sơ bệnh án: chỉ định can thiệp, kết quả xét nghiệm cơ bản, biên bản hội chẩn, giấy cam đoan thủ thuật, bảng kiểm thực hiện thủ thuật.
- Đánh giá người bệnh: đánh giá toàn trạng, dấu hiệu sinh tồn, tình trạng nhiễm trùng, tình trạng chảy máu, người bệnh được thực hiện đầy đủ y lệnh trước can thiệp (thuốc, vệ sinh vị trí chọc mạch trước can thiệp).
- Thực hiện bảng kiểm an toàn thủ thuật theo quy định Bộ Y tế, xác nhận đúng người, đúng thủ thuật, đúng vị trí trước can thiệp.
6. Tiến hành quy trình kỹ thuật
6.1. Bước 1: Tạo đường vào mạch máu, chụp động mạch vành và xác định tổn thương cần làm FFR
- Xác định vị trí mạch máu đường vào: động mạch quay hoặc động mạch đùi. Với động mạch quay thường ở vị trí 1 - 2 cm trên nếp gấp cổ tay; với động mạch đùi thường ở vị trí 1 - 2 cm dưới nếp lằn bẹn. Lựa chọn vị trí đường vào mạch máu có thể thay đổi tùy theo tình trạng thực tế.
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu và trải toan vô khuẩn.
- Gây tê tại chỗ và tạo đường vào động mạch quay hoặc động mạch đùi với bộ sheath chuyên dụng, tráng rửa sheath bằng nước muối sinh lý pha heparin.
- Chụp ĐMV qua đường ống thông, thấy tổn thương cần được khảo sát FFR.
- Xác định vị trí, nhánh ĐMV cần khảo sát FFR (theo chỉ định).
6.2. Bước 2: Tiến hành đo FFR
- Kết nối máy đo FFR với hệ thống đo áp lực thực tế qua đường ống thông, đây là đường áp lực phản ánh áp lực thực tế.
- Đưa ống thông can thiệp (guiding catheter) vào ĐMV trái hoặc phải tùy theo vị trí cần khảo sát FFR.
- Kết nối dây dẫn áp lực (pressure wire) với máy đo.
- Đưa dây dẫn áp lực qua ống thông can thiệp vào lòng ĐMV.
- Khi dây dẫn áp lực đi vào lòng mạch được 30 mm (đồng nghĩa với cảm biến áp lực ở sát đầu ống thông can thiệp), tiến hành cân bằng áp lực (equalize) để đảm bảo áp lực ở dây dẫn tương đương áp lực ở đầu ống thông can thiệp.
- Lái/đưa dây dẫn áp lực qua tổn thương xuống đoạn xa ĐMV (đảm bảo đầu cảm biến áp lực đến đoạn mạch vành lành sau chỗ tổn thương 10 - 20 mm).
- Tiêm trực tiếp vào mạch vành 200 µg nitroglycerine để gây giãn ĐMV, loại bỏ yếu tố co thắt.
- Gây tình trạng giãn mạch cường huyết động tối đa (hyperemic) bằng thuốc adenosine: với 2 cách.
- Tiêm adenosine trực tiếp vào lòng mạch vành để tạo tình trạng gắng sức huyết động. Liều adenosine sử dụng là 60 µg với ĐMV trái, 40 µg với ĐMV phải (tăng liều nếu nghi ngờ chưa đạt giãn mạch tối đa).
- Truyền adenosin liên tục qua một ống siêu nhỏ (micro catheter) được đưa đến đoạn đầu của nhánh ĐMV định khảo sát FFR, tốc độ truyền bắt đầu 360 µg/phút”.
- Đo FFR trong lúc giãn mạch tối đa (sau khi tiêm adenosin hoặc truyền adenosin vào lòng ĐMV). FFR được máy tính tự động và hiện lên liên tục trên màn hình. Lấy chỉ số thấp nhất và ngay khi nhịp tim ổn định.
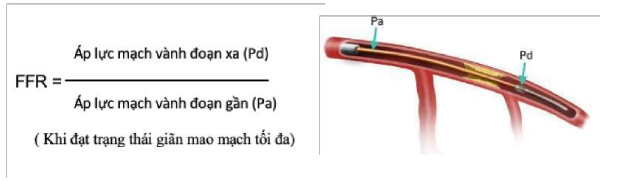
Hình 1. Sơ đồ cách tính FFR được đo bằng áp lực đoạn xa sau chỗ hẹp chia cho áp lực đoạn gần ngay đầu ống thông trong tình trạng hệ thống mao mạch được giãn tối đa để loại trừ trở kháng hệ mao mạch, như vậy sẽ phản ánh dự trữ lưu lượng dòng chảy động mạch.
- Để đảm bảo tính chính xác và hằng định của kết quả, cần đo lại ít nhất 2 lần cho mỗi tổn thương cần xác định.
- Sau đó, kéo dây dẫn áp lực về đầu ống thông can thiệp, đảm bảo FFR khi đó bằng 1,0 để loại bỏ các sai số.
- Can thiệp mạch vành nếu FFR < 0,8 và điều trị bảo tồn nếu FFR ≥ 0,8.
6.3. Kết thúc quy trình
- Đánh giá tình trạng người bệnh sau thực hiện kỹ thuật: ý thức, mạch, huyết áp, SpO2 và các dấu hiệu bất thường như đau ngực, khó thở.
7. Theo dõi và xử trí tai biến
7.1. Tai biến trong và ngay sau khi thực hiện kỹ thuật
- Các biến chứng nhẹ thoáng qua gồm: khó thở, đau ngực, co thắt mạch vành, blốc nhĩ thất, ngưng xoang (do thuốc adenosin)... Các biến chứng này thường thoáng qua và không gây nguy hại gì. Cần phải phát hiện kịp thời, cho các thuốc giãn mạch khi bị co thắt động mạch vành. Trong trường hợp nhịp chậm do thuốc, người bệnh được thông báo ho vài tiếng hoặc nếu cần cho tiêm atropin tĩnh mạch.
- Các biến chứng nặng (hiếm gặp, do động tác thô bạo): tách thành động mạch vành, thủng động mạch vành. Cần phát hiện sớm, dùng bóng bơm kéo dài hoặc stent có màng bọc (covered stent) để để chặn. Nếu biến chứng nặng có thể xem xét khả năng phẫu thuật.
- Phản ứng phản vệ: có thể do nguyên nhân dị ứng với thuốc cản quang với biểu hiện từ nặng đến nhẹ. Xử trí bằng các thuốc chống dị ứng đường tiêm (methylprednisolone, diphenhydramine) hoặc bằng adrenaline theo phác đồ xử trí phản vệ.
- Theo dõi vết chọc động mạch sau khi rút sheath để xử lí biến chứng chảy máu hoặc tụ máu tiến triển sau khi ép mạch. Theo dõi màu sắc và nhiệt độ da, có bị tụ máu lan rộng hoặc chảy máu sau khi băng ép hay không, đau tại vị trí băng ép, băng ép quá chặt. Xử trí: có thể nới lỏng băng ép nếu quá chặt; hoặc băng chặt hơn, rộng hơn để bao phủ toàn bộ phần chi bị tụ máu.
7.2. Tai biến muộn
- Thường liên quan đến biến chứng của đường vào mạch máu (như giả phình, phình động mạch; thông động - tĩnh mạch). Phát hiện sớm và xử trí bằng băng ép lại hoặc phẫu thuật.
- Biến chứng nhiễm khuẩn hiếm gặp gồm nhiễm khuẩn tại chỗ và nhiễm khuẩn toàn thân. Nhiễm khuẩn tại chỗ thường xảy ra ở vị trí chọc mạch, với biểu hiện sưng, đỏ, đau, có thể tiến triển thành áp-xe. Trong khi đó, nhiễm khuẩn toàn thân, bao gồm nhiễm khuẩn huyết có thể dẫn đến các biến chứng nặng như sốc nhiễm trùng và tăng nguy cơ tử vong. Sau thủ thuật, cần theo dõi sát vị trí chọc mạch đồng thời theo dõi toàn trạng người bệnh, bao gồm nhiệt độ, huyết áp và các dấu hiệu gợi ý nhiễm khuẩn huyết để phát hiện sớm và xử trí kịp thời.
Tài liệu tham khảo
- Bộ Y tế. Quyết định số 3983/QĐ-BYT ngày 03/10/2014 về việc ban hành Tài liệu Hướng dẫn quy trình kỹ thuật Nội khoa chuyên ngành Tim mạch.
- De Bruyne B., Pijls N. H., Barbato E. et al., (2003). Intracoronary and intravenous adenosine 5'-triphosphate, adenosine, papaverine, and contrast medium to assess fractional flow reserve in humans. Circulation, 107(14):1877-83.
- De Bruyne B., Sarma J. (2008). Fractional flow reserve: a review: invasive imaging. Heart, 94(7):949-59.
- Hamilos M., Peace A., Kochiadakis G. et al., (2010). Fractional flow reserve: an indispensable diagnostic tool in the cardiac catheterisation laboratory. Hellenic J Cardiol, 51(2):133-41.
- Blaziak, M., S. Urban, M. Jura, and W. Kuliczkowski. (2021) "Fractional Flow Reserve-Guided Treatment in Coronary Artery Disease: Clinical Practice." Adv Clin Exp Med.
- Đăng nhập để gửi ý kiến

