1. Đại cương
Bóng đối xung động mạch chủ - IABP (Intra Aortic Balloon Counterpulsation) là một thiết bị dùng để hỗ trợ tuần hoàn. Bóng được đưa qua đường động mạch đùi vào động mạch chủ (ĐMC), đến vị trí động mạch chủ xuống từ chỗ chia động mạch dưới đòn trái đến suốt chiều dài của động mạch chủ xuống. Một thiết bị đồng bộ hóa với chu chuyển tim sẽ bơm căng bóng trong thì tâm trương và làm xẹp bóng trong thì tâm thu. Vì trong thời kỳ tâm thu, bóng được làm xẹp nhanh nên tạo một khoảng áp lực âm nhanh trong lòng ĐMC xuống, làm giảm trở kháng hậu gánh, giúp tim (đang trong tình trạng bơm kém) có thể bơm máu dễ hơn. IABP có tác dụng cải thiện tưới máu mạch vành, tăng cung lượng tim, đồng thời giảm hậu gánh và giảm công cơ tim.
2. Chỉ định
- Hỗ trợ huyết động trong phòng tim mạch can thiệp trong trường hợp người bệnh nặng, huyết động không ổn định hoặc cần can thiệp nguy cơ cao (thân chung động mạch vành trái, suy tim EF giảm ≤ 30 % và có tổn thương nhiều thân động mạch vành).
- Hỗ trợ huyết động trước, trong và sau phẫu thuật tim trường hợp huyết động không ổn định.
- Sốc tim.
- Người bệnh cần cai máy tim phổi nhân tạo.
- Suy tim mất bù.
- Hở van hai lá cấp do rách van tim.
- Biến chứng cơ học của nhồi máu cơ tim.
- Can thiệp mạch vành qua da thất bại, rối loạn huyết động.
- Người bệnh chờ ghép tim.
3. Chống chỉ định
- Hở van động mạch chủ nặng.
- Phình động mạch chủ.
- Tách thành động mạch chủ.
- Hẹp eo động mạch chủ.
- Bệnh động mạch chi dưới hoặc tình trạng thiếu máu chi từ trước.
- Huyết khối ở động mạch đùi, động mạch chậu, động mạch chủ.
- Nhiễm khuẩn hoặc tổn thương vùng da sẽ chọc thăm dò mạch máu.
4. Thận trọng
- Rối loạn đông máu: Trước thủ thuật, cần điều chỉnh các rối loạn về số lượng, chức năng tiểu cầu, cũng như nồng độ các yếu tố đông máu.
- Tình trạng nhiễm khuẩn toàn thân đang tiến triển.
- Bệnh động mạch đùi chậu hai bên hoặc đã có stent/cầu nối cũ ở đùi chậu.
- Động mạch chủ đã được đặt stent graft.
5. Chuẩn bị
5.1. Người thực hiện
- 03 bác sĩ.
- 03 điều dưỡng và/hoặc kỹ thuật y.
5.2. Thuốc
- Thuốc gây tê tại chỗ: lidocaine hoặc procaine.
- Thuốc chống đông đường tiêm tĩnh mạch: heparin thường hoặc heparin trọng lượng phân tử thấp (enoxaparin) hoặc bivalirudin.
- Thuốc giãn mạch: nitroglycerin, verapamil, adenosine, nicardipine.
- Natri clorid 0,9% 500 mL và natri clorid 0,9% 1000 mL để truyền tĩnh mạch và tráng rửa dụng cụ.
- Thuốc cản quang: tùy theo tình trạng người bệnh để lựa chọn loại thuốc cản quang phù hợp.
5.3. Thiết bị y tế
- Bàn để dụng cụ: bao gồm bộ toan vô khuẩn, bộ bát vô khuẩn, áo phẫu thuật, găng tay.
- Gạc vô khuẩn; bơm 1 mL, bơm 5 mL, 10 mL, 20 mL, 50 mL; dụng cụ ba chạc, dụng cụ kết nối và chia đường (manifold).
- Bộ dụng cụ mở đường vào động mạch (sheath): 01 - 02 bộ sheath, 01 kim chọc mạch, thuốc gây tê tại chỗ (lidocaine hoặc procaine). Nếu chỉ cần mở đường vào động mạch đùi, dùng sheath 5 Fr hoặc 6 Fr. Nếu lưu sheath sau khi đặt bóng, dùng sheath 8 Fr.
- Dây dẫn đường cho bóng đối xung.
- Dây nối để nối manifold với lọ thuốc cản quang; dây đo áp lực.
- Xi lanh xoáy để hút và bơm thuốc cản quang.
- Dụng cụ để cầm máu/băng ép mạch: miếng dán cầm máu, bộ ép mạch cơ học, dụng cụ khâu/bít mạch máu.
- Chuẩn bị bộ dụng cụ đặt bóng ngược dòng động mạch chủ (hình 1).
- Máy bơm bóng ngược dòng động mạch chủ. Cần kiểm tra tình trạng máy, lượng khí helium trước khi sử dụng.
- Bóng bơm. Bóng gồm các cỡ 34, 40, 50 cc. Người bệnh cao dưới 1m70 dùng bóng cỡ 34, người bệnh 1m70 - 1m80 dùng bóng cỡ 40. Người bệnh cao trên 1m80 dùng bóng cỡ 50.
- Bơm rửa sheath. Sheath đi kèm bộ dụng cụ là sheath cỡ 7.5 Fr.
- Nước muối sinh lý có pha heparin.
- Xi-lanh lấy khí máu động mạch, để làm xét nghiệm nếu cần thiết.
- Kim chỉ khâu để cố định catheter.
- Bộ thiết bị dùng để theo dõi áp lực động mạch liên tục.
- Băng vô khuẩn.
- Hệ thống máy chụp mạch số hoá và các thiết bị xử lý, lưu trữ hình ảnh tích hợp.
- Hệ thống máy theo dõi huyết động.
- Máy chụp buồng tim.
- Các trang thiết bị cơ bản theo dõi và cấp cứu: máy sốc điện; máy tạo nhịp tạm thời; máy hút đờm; máy theo dõi nhịp tim, huyết áp.
- Các trang thiết bị (khi cần thiết): máy thử ACT; máy đo bão hòa oxy máu.
5.4. Người bệnh
- Được giải thích kỹ về thủ thuật, đồng ý làm thủ thuật và ký vào giấy cam kết thực hiện thủ thuật (hoặc người đại diện cho người bệnh ký).
- Kiểm tra tiền sử bệnh lý liên quan đến thủ thuật như tiền sử xuất huyết tiêu hóa, các bệnh rối loạn đông máu, dị ứng thuốc cản quang.
- Dùng đầy đủ các loại thuốc trước thủ thuật theo y lệnh (như: kháng đông, kháng sinh…).
- Kiểm tra các dấu hiệu sinh tồn: mạch, huyết áp, nhịp thở, nhiệt độ, SpO2.
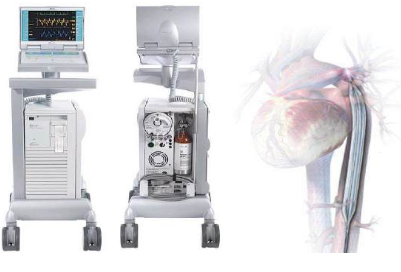
Hình 1. Hệ thống IABP (bên trái) và sơ đồ vị trí của bóng trong ĐMC xuống
5.5. Hồ sơ bệnh án
- Đúng người bệnh (tên, tuổi, giới và các giấy tờ theo quy định).
- Cam kết của người bệnh hoặc người được ủy quyền.
- Đúng chỉ định: đã có biên bản hội chẩn chuyên môn và chỉ định đặt bóng đối xung động mạch chủ theo quy định của cơ sở y tế.
- Đúng loại thủ thuật dự kiến.
- Các thông số về dấu hiệu sinh tồn, lâm sàng cơ bản.
- Có đủ các xét nghiệm cơ bản (công thức máu, sinh hóa, đông máu cơ bản).
- Hoàn thiện Bảng kiểm thủ thuật (trước và sau thủ thuật).
5.6. Thời gian thực hiện kỹ thuật: 30 - 60 phút.
5.7. Địa điểm thực hiện kỹ thuật: Phòng tim mạch can thiệp.
5.8. Kiểm tra hồ sơ và người bệnh
- Đối chiếu đầy đủ thông tin người bệnh: họ tên, tuổi (năm sinh), chẩn đoán, vị trí tổn thương cần can thiệp, dị ứng thuốc (nếu có).
- Hồ sơ bệnh án: chỉ định can thiệp, kết quả xét nghiệm cơ bản, biên bản hội chẩn, giấy cam đoan thủ thuật, bảng kiểm thực hiện thủ thuật.
- Đánh giá người bệnh: đánh giá toàn trạng, dấu hiệu sinh tồn, tình trạng nhiễm trùng, tình trạng chảy máu, người bệnh được thực hiện đầy đủ y lệnh trước can thiệp (thuốc, vệ sinh vị trí chọc mạch trước can thiệp).
- Thực hiện bảng kiểm an toàn thủ thuật theo quy định Bộ Y tế, xác nhận đúng người, đúng thủ thuật, đúng vị trí trước can thiệp.
6. Tiến hành quy trình kỹ thuật
6.1. Bước 1: Tạo đường vào mạch máu
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu và trải toan vô khuẩn, thường là động mạch đùi trái hoặc động mạch đùi phải.
- Gây tê tại chỗ và tạo đường vào động mạch đùi với bộ sheath chuyên dụng, tráng rửa sheath bằng nước muối sinh lý pha heparin.
6.2. Bước 2: Đặt sheath động mạch đùi
- Đặt sheath mạch đùi (8F) nếu người bệnh béo phì, người bệnh có tiền sử can thiệp mạch máu gây sẹo ở mạch đùi. Sử dụng sheath đi kèm bóng (7.5F) trong các trường hợp khác.
6.3. Bước 3: Chuẩn bị bóng bơm động mạch chủ
- Chuẩn bị bóng bơm động mạch chủ: dùng bơm để hút áp âm tính bóng, bơm rửa bóng với dung dịch nước muối sinh lý có pha heparin.
- Kết nối đường áp lực với sheath của bóng. Tiến hành đuổi khí, cân bằng áp lực, tương tự như khi thiết lập đường theo dõi áp lực thông thường.
- Chuẩn bị sẵn dây nối khí helium với bóng.
6.4. Bước 4: Đưa guidewire
- Luồn guidewire của bóng động mạch chủ qua sheath. Đưa guidewire chậm tới động mạch chủ lên.
6.5. Bước 5: Đặt bóng đối xung động mạch chủ
- Luồn bóng đối xung vào guidewire và đẩy bóng tới vị trí thích hợp: đầu trên của bóng nằm thấp hơn quai động mạch chủ 1 - 2 cm, đầu dưới của bóng nằm trên chỗ chia động mạch thận.
6.6. Bước 6: Kết nối bóng và đánh giá hoạt động của bóng đối xung
- Rút guidewire, kết nối bóng với hệ thống máy bơm, khởi động máy để đánh giá hoạt động của bóng, chụp lại hình ảnh hoạt động trong vòng 2 - 3 chu kì của bóng.
- Cài đặt chế độ hoạt động của máy bơm.
- Tiêm heparin cho người bệnh (2000 đơn vị).
6.7. Bước 7: Cố định bóng đối xung
- Khâu cố định bóng và sheath. Băng vô khuẩn vùng chọc mạch.
- Nếu đặt bóng ngược dòng động mạch chủ tại giường bệnh, cần chụp XQ để kiểm tra bóng đã nằm đúng vị trí chưa.
6.8. Kết thúc quy trình
- Đánh giá tình trạng người bệnh sau thực hiện kỹ thuật.
- Hoàn thiện ghi chép hồ sơ bệnh án, lưu hồ sơ.
- Bàn giao người bệnh cho bộ phận tiếp theo.
7. Theo dõi và xử trí tai biến
7.1. Theo dõi và điều chỉnh hoạt động của bóng đối xung động mạch chủ
- Thường xuyên đánh giá người bệnh còn cần sử dụng bóng ngược dòng động mạch chủ không.
- Theo dõi màn hình của máy, đánh giá hình dạng sóng để đảm bảo bóng vận hành đúng (không bơm và xẹp sớm quá hay muộn quá) và đạt hiệu quả tối ưu.
- Lựa chọn yếu tố kích hoạt bóng (trigger) là điện tâm đồ hay huyết áp động mạch tùy theo từng người bệnh.
- Duy trì heparin cho người bệnh trong thời gian lưu bóng.
- Kiểm tra hàng ngày tình trạng tưới máu chi đoạn thấp. Theo dõi mạch, nhiệt độ, màu sắc da của chi.
- Theo dõi các dấu hiệu bóng rách hay vỡ: chảy máu hoặc rò khí qua catheter, hình dạng sóng thay đổi trên màn hình theo dõi.
- Lưu ý người bệnh nằm thẳng, không co chân.
7.2. Rút bóng ngược dòng động mạch chủ
7.2.1. Chỉ định rút bóng ngược dòng động mạch chủ
- Khi người bệnh ổn định về huyết động. Trước khi rút bóng có thể chuyển từ chế độ hỗ trợ 1:1 sang 1:2 hoặc 1:3 để đánh giá người bệnh.
- Tình trạng suy thận tiến triển.
- Bóng ngược dòng động mạch chủ không giúp cải thiện tình trạng tưới máu cho người bệnh.
- Bóng bị tắc nghẽn hoặc bị vỡ.
7.2.2. Các bước rút bóng ngược dòng động mạch chủ
- Đảm bảo chắc chắn có chỉ định rút bóng.
- Đảm bảo rằng có thể đặt được đường tĩnh mạch hoặc động mạch nếu cần thiết.
- Sẵn sàng bộ dụng cụ gồm kéo, dao, băng, gạc.
- Tắt máy bơm bóng.
- Làm xẹp bóng bằng cách hút hết khí từ bên trong ra.
- Cắt chỉ cố định.
- Kéo bóng ra đến khi nhìn thấy bóng nằm trong sheath.
- Rút bóng và sheath ra cùng lúc.
- Cần đảm bảo bóng được rút ra nguyên vẹn.
- Ép cầm máu phía trên và phía dưới điểm chọc mạch. Sau khi ép, đặt cuộn băng ép (có thể dùng túi cát) lên trên chỗ chọc mạch.
- Người bệnh cần nằm tại giường, duỗi thẳng chân, trong tối thiểu 6 giờ.
- Kiểm tra vết chọc, kiểm tra mạch chi để đảm bảo vẫn tưới máu tốt.
- Đánh giá lại vết chọc và tưới máu chi đoạn xa trong 24 giờ.
- Nếu vẫn còn chảy máu sau băng ép, có thể cần phẫu thuật để cầm máu.
7.3. Tai biến và xử trí
7.3.1. Tai biến trong khi thực hiện kỹ thuật
- Đặt bóng không đúng vị trí: điều chỉnh lại vị trí bóng.
- Vỡ bóng: nếu thấy máu trong đường bơm khí là dấu hiệu vỡ bóng. Cần rút bóng ngay lập tức.
- Tắc mạch do khí: có thể gây thiếu máu đoạn xa.
- Bóng động mạch chủ không hoạt động: kiểm tra hệ thống máy, rút bóng nếu cần.
- Tách thành động mạch chủ do thủ thuật: đánh giá mức độ tách thành bằng chụp động mạch chủ khi can thiệp, hoặc bằng phim MSCT. Tuỳ theo mức độ nặng mà đòi hỏi xử trí bằng đặt stent graft hoặc phẫu thuật.
7.3.2. Tai biến sau khi thực hiện kỹ thuật
- Viêm mủ mạch máu do huyết khối. Thường cần phải phẫu thuật dẫn lưu mủ và cho kháng sinh đường tĩnh mạch.
- Nhiễm khuẩn huyết liên quan đến catheter: cần rút catheter ra và cho kháng sinh đường tĩnh mạch.
- Huyết khối tĩnh mạch: có thể gặp nghẽn mạch thoáng qua (khoảng 10% người bệnh). Xử trí: rút catheter động mạch.
- Thiếu máu chi. Xử trí: rút bóng, kiểm tra lại mạch đoạn xa.
- Chảy máu: do tuột chỗ kết nối hoặc kết nối không đủ chặt. Luôn kiểm tra các khớp nối (do áp lực động mạch rất lớn, chỉ một chỗ kết nối không đủ chặt cũng có thể gây mất máu nặng).
- Chảy máu và hình thành khối máu tụ ở chỗ chọc: ép cầm máu, khâu cầm máu vết chọc nếu cần thiết.
- Suy thận do tắc động mạch thận hoặc tụt áp.
- Nhiễm khuẩn vùng da chọc mạch. Cần rút catheter và sử dụng vị trí chọc mạch khác, nếu vẫn cần đặt bóng.
7.4. Biến chứng muộn
- Thường liên quan đến biến chứng của đường vào mạch máu (như giả phình, phình động mạch; thông động - tĩnh mạch). Phát hiện sớm và xử trí bằng băng ép lại hoặc phẫu thuật.
Tài liệu tham khảo
- MacGee E, MacCarthy P, Moazami N: Temporary mechanical circulatory support. In Cardiac Surgery in the Adult. 3rd edition. Edited by Cohn L. MacGraw Hill New York, Chicago, San Francisco; 2008:507-33.
- Morton J. Kern. Interventional Cardiac Catheterization Handbook 3rd - 2013; 235-236.
- William Wijns, Patrick W. Serruys. The PCR-EAPCI Textbook - Percutaneous Interventional Cardiovascular Medicine - 2022.
- Phạm Mạnh Hùng. Tim mạch can thiệp; Nhà xuất bản Y học 2022.
- Đăng nhập để gửi ý kiến

