1. ĐẠI CƯƠNG
Siêu âm trong lòng mạch (IntraVascular UltraSound - IVUS) là một trong những tiến bộ của Tim mạch can thiệp, dùng đầu dò siêu âm gắn ở đầu ống thông đưa vào trong lòng động mạch vành (ĐMV) để khảo sát chính xác mức độ tổn thương, hình ảnh và bản chất mảng xơ vữa, đo đạc được chính xác diện tích lòng mạch hẹp, diện tích và thể tích mảng xơ vữa… IVUS là một biện pháp chẩn đoán bổ sung cho chụp ĐMV, giúp thầy thuốc can thiệp có quyết định điều trị chính xác hơn.
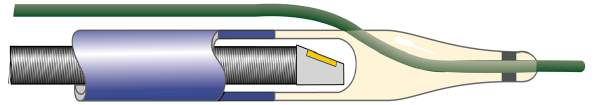
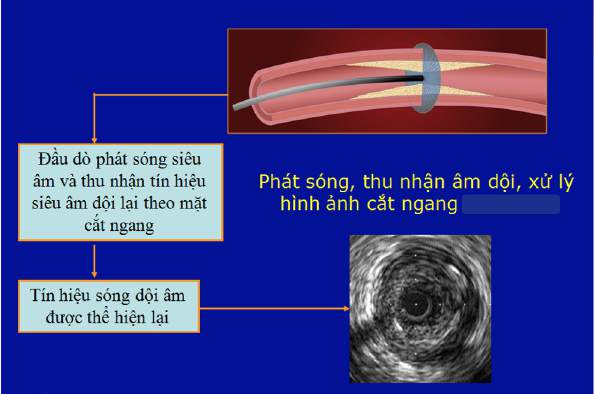
Hình 1. Hình ảnh mô tả nguyên lý IVUS (trên); hình ảnh đầu dò IVUS gắn trên catheter (dưới)
2. CHỈ ĐỊNH
- Tổn thương thân chung ĐMV trái.
- Tổn thương hẹp mức độ vừa trên chụp mạch (hẹp từ 40% - 70% đường kính lòng ĐMV).
- Tổn thương chỗ phân nhánh; tổn thương dài lan tỏa.
- Khảo sát tình hình tái hẹp sau khi đã đặt stent trước đây.
- Khi hình ảnh tổn thương trên chụp ĐMV khó đánh giá.
- Tổn thương tắc mãn tính ĐMV.
- Đánh giá kết quả can thiệp/đặt stent động mạch vành.
- Đánh giá tổn thương, mảng xơ vữa và một số dị thường đặc biệt khác của ĐMV.
3. CHỐNG CHỈ ĐỊNH
- Không có chống chỉ định tuyệt đối.
4. THẬN TRỌNG
- Các trường hợp mạch vành hẹp quá nặng, vôi hóa nhiều, mạch gập góc, nhiều huyết khối, đoạn mạch xa quá nhỏ.
- Các bệnh lý nội khoa nặng: rối loạn đông máu, nhiễm khuẩn nặng, suy thận, suy gan, rối loạn đông cầm máu.
- Phụ nữ có thai.
- Dị ứng với thuốc cản quang.
- Các chống chỉ định tương đối.
5. CHUẨN BỊ
5.1. Người thực hiện
- 03 bác sĩ.
- 03 điều dưỡng và/hoặc kỹ thuật y.
5.2. Thuốc
- Thuốc sát trùng: cồn povidon-iod, povidon-iodine hoặc cồn trắng 70 độ.
- Thuốc gây tê tại chỗ: lidocaine hoặc procaine.
- Thuốc chống đông đường tiêm tĩnh mạch: heparin không phân đoạn hoặc heparin trọng lượng phân tử thấp (enoxaparin) hoặc bivalirudin.
- Thuốc giãn mạch: nitroglycerin hoặc verapamil.
- Dịch truyền: natri clorid 0,9% 500 mL hoặc natri clorid 0,9% 1000 mL.
- Các thuốc cấp cứu: atropin, dobutamin, noradrenalin, adrenalin.
- Thuốc cản quang: iopamiro, omipaque, xenetic...
5.3. Thiết bị y tế
- Bàn để dụng cụ: bao gồm bộ toan vô khuẩn, bộ bát vô khuẩn, áo phẫu thuật, găng tay.
- Gạc vô khuẩn; bơm 5 mL, 10 mL, 20 mL, 50 mL; dụng cụ ba chạc, dụng cụ kết nối và chia đường (manifold), dây nối để nối manifold với lọ thuốc cản quang, dây nối giữa manifold và hệ thống theo dõi áp lực.
- Bộ dụng cụ tạo đường vào động mạch: 01 bộ sheath, 01 kim chọc mạch.
- Dây dẫn đường cho ống thông can thiệp.
- Vi dây dẫn mạch vành.
- Bộ kết nối chữ Y nối ống thông can thiệp với manifold.
- Ống thông can thiệp động mạch vành (guide): các loại guide thông thường là EBU, JL, JR, AL, AR, XB, tùy theo đặc điểm giải phẫu của động mạch vành cần can thiệp và thói quen của thủ thuật viên.
- Máy siêu âm trong lòng mạch.
- Bộ phận kết nối, kéo đầu dò (pullback system).
- Bộ phận chân đế của bộ phận kết nối.
- Bộ catheter có gắn đầu dò siêu âm trong lòng mạch.
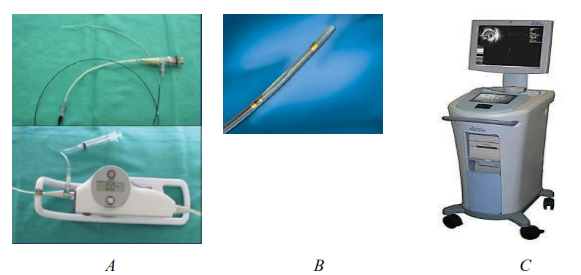
Hình 2. Hệ thống catheter có gắn đầu dò siêu âm và chân đế (A); đầu dò siêu âm nhìn gần (B) và máy để thăm dò siêu âm trong lòng mạch (C)
5.4. Người bệnh
- Được giải thích đầy đủ, rõ ràng về thủ thuật, đồng ý làm thủ thuật và ký vào bản cam kết làm thủ thuật.
- Kiểm tra người bệnh về tiền sử bệnh lý liên quan đến thủ thuật như tiền sử xuất huyết tiêu hóa, các bệnh rối loạn đông máu, dị ứng các thuốc cản quang.
- Dùng đầy đủ các loại thuốc trước thủ thuật theo y lệnh (như: kháng đông, kháng sinh…)
- Kiểm tra các dấu hiệu sinh tồn: mạch, huyết áp, nhịp thở, nhiệt độ, SpO2.
5.5. Hồ sơ bệnh án
- Đúng người bệnh (tên, tuổi, giới, và các giấy tờ theo quy định).
- Cam kết của người bệnh hoặc người giám hộ hợp pháp.
- Đúng chỉ định: đã có biên bản hội chẩn chuyên môn và chỉ định, tiến hành siêu âm trong lòng mạch (IVUS) động mạch vành theo quy định của cơ sở y tế.
- Các thông số về dấu hiệu sinh tồn, lâm sàng cơ bản.
- Có đủ các xét nghiệm cơ bản (công thức máu, sinh hóa, đông máu).
- Hoàn thiện bảng kiểm thủ thuật.
5.6. Thời gian thực hiện kỹ thuật: 45 phút.
5.7. Địa điểm thực hiện kỹ thuật
Phòng can thiệp tim mạch hoặc phòng thông tim can thiệp.
5.8. Kiểm tra hồ sơ và người bệnh
- Đối chiếu đầy đủ thông tin người bệnh: họ tên, tuổi (năm sinh), chẩn đoán, vị trí tổn thương cần can thiệp, dị ứng thuốc (nếu có), các yếu tố nguy cơ liên quan.
- Hồ sơ bệnh án: chỉ định can thiệp, kết quả xét nghiệm cơ bản, biên bản hội chẩn, giấy cam đoan thủ thuật, bảng kiểm thực hiện thủ thuật.
- Đánh giá người bệnh: đánh giá toàn trạng, dấu hiệu sinh tồn, tình trạng nhiễm trùng, tình trạng chảy máu.
- Thực hiện bảng kiểm an toàn thủ thuật theo quy định Bộ Y tế, xác nhận đúng người, đúng thủ thuật, đúng vị trí trước can thiệp.
6. TIẾN HÀNH QUY TRÌNH KỸ THUẬT
6.1. Bước 1: Tạo đường vào động mạch, chụp động mạch vành và xác định tổn thương cần làm IVUS
- Xác định vị trí mạch máu đường vào: động mạch quay hoặc động mạch đùi. Với động mạch quay thường ở vị trí 1 - 2 cm trên nếp gấp cổ tay; với động mạch đùi thường ở vị trí 1 - 2 cm dưới nếp lằn bẹn. Lựa chọn vị trí đường vào mạch máu có thể thay đổi tùy theo tình trạng thực tế.
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu và trải toan vô khuẩn.
- Gây tê tại chỗ và tạo đường vào động mạch quay hoặc động mạch đùi với bộ sheath chuyên dụng, tráng rửa sheath bằng nước muối sinh lý pha heparin.
- Chụp ĐMV qua đường ống thông, thấy tổn thương cần được khảo sát IVUS.
6.2. Bước 2: Tiến hành làm IVUS
- Sau khi tiến hành chụp ĐMV xác định vị trí hẹp, đặt guiding chọn lọc vào nhánh ĐMV cần IVUS, luồn dây dẫn lái qua chỗ hẹp và đưa đến đoạn xa ĐMV.
- Tiêm nitroglycerin nội mạch vành, liều từ 100 - 200 μg qua ống thông làm giãn ĐMV.
- Kết nối đầu dò siêu âm với máy IVUS, đuổi khí, test đầu dò siêu âm xem có hoạt động bình thường hay không, với hình ảnh tròn và đều trên màn hình ở chế độ test.
- Đưa đầu dò siêu âm vào trong lòng mạch, trượt trên dây dẫn, đi qua chỗ tổn thương ít nhất >10 mm, ra phía đầu xa tổn thương.
- Lựa chọn chế độ kéo ngược đầu dò từ phía xa qua chỗ tổn thương về phía đầu gần tùy thuộc tổn thương:
- Sử dụng chế độ kéo tự động (auto pullback): kết nối đầu dò với hệ thống pullback và cài đặt chế độ kéo ngược với tốc độ định sẵn 0,5 mm/s.
- Sử dụng chế độ manual: kéo ngược bằng tay khi cần thiết.
- Đánh giá tổn thương ĐMV: mức độ hẹp, hình thái lòng mạch, mảng xơ vữa, mức độ vôi hóa, chiều dài tổn thương, mức độ áp thành của stent,... Đo đạc các thông số cần thiết.
- Rút đầu dò siêu âm ra khỏi lòng mạch vành.
- Bơm nitroglycerin với liều 100 - 200 μg qua ống thông làm giãn ĐMV.
- Chụp lại động mạch vành.
- Sau đó, dừng thủ thuật hoặc tiến hành can thiệp tùy thuộc vào kết quả của IVUS.
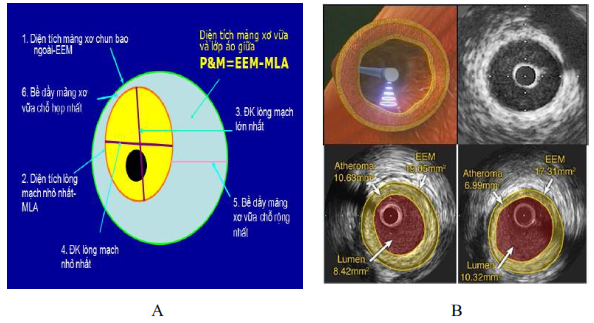
Hình 3. Sơ đồ các thông số đo được trên IVUS (A), và hình ảnh mô tả cách đo một trường hợp thực tế (B)
6.3. Kết thúc quy trình
- Đánh giá tình trạng người bệnh sau thực hiện kỹ thuật: ý thức, mạch, huyết áp, các dấu hiệu bất thường như đau ngực, khó thở.
7. THEO DÕI VÀ XỬ TRÍ TAI BIẾN
- Đánh giá tình trạng người bệnh sau thực hiện kỹ thuật: ý thức, mạch, huyết áp, SpO2 và các dấu hiệu bất thường như đau ngực, khó thở.
7.1. Tai biến trong và sau khi thực hiện thủ thuật:
- Tách thành động mạch do quá trình đưa đầu dò siêu âm vào lòng mạch: phát hiện sớm và đặt stent nếu cần.
- Co thắt mạch: khá hay gặp, nên cho nitroglycerin đều đặn.
- Dòng chảy chậm trong lòng mạch.
- Tắc mạch đoạn xa, huyết khối…
- Đứt đầu dò siêu âm trong lòng mạch: giữ nguyên guidewire, có thể dùng mini snare gắp ra hoặc đưa thêm guidewire khác bên cạnh và dùng bóng bơm căng rồi kéo ra.
- Phản ứng phản vệ: có thể do nguyên nhân dị ứng với thuốc cản quang với biểu hiện từ nặng đến nhẹ. Xử trí bằng các thuốc chống dị ứng đường tiêm (methylprednisolone, diphenhydramine) hoặc bằng adrenaline theo phác đồ.
- Theo dõi vết chọc động mạch sau khi rút sheath để xử lí biến chứng chảy máu hoặc tụ máu tiến triển sau khi ép mạch. Theo dõi màu sắc và nhiệt độ da, có bị tụ máu lan rộng hoặc chảy máu sau khi băng ép hay không, đau tại vị trí băng ép, băng ép quá chặt. Xử trí: có thể nới lỏng băng ép nếu quá chặt; hoặc băng chặt hơn, rộng hơn để bao phủ toàn bộ phần chi bị tụ máu.
7.2. Tai biến muộn
- Thường liên quan đến biến chứng của đường vào mạch máu (như giả phình, phình động mạch; thông động - tĩnh mạch). Phát hiện sớm và xử trí bằng băng ép lại hoặc phẫu thuật.
- Biến chứng nhiễm khuẩn hiếm gặp gồm nhiễm khuẩn tại chỗ và nhiễm khuẩn toàn thân. Nhiễm khuẩn tại chỗ thường xảy ra ở vị trí chọc mạch, với biểu hiện sưng, đỏ, đau và có thể tiến triển thành áp-xe. Trong khi đó, nhiễm khuẩn toàn thân, bao gồm nhiễm khuẩn huyết có thể dẫn đến các biến chứng nặng như sốc nhiễm trùng và tăng nguy cơ tử vong. Sau thủ thuật, cần theo dõi sát vị trí chọc mạch đồng thời theo dõi toàn trạng người bệnh, bao gồm nhiệt độ, huyết áp và các dấu hiệu gợi ý nhiễm khuẩn huyết để phát hiện sớm và xử trí kịp thời.
TÀI LIỆU THAM KHẢO
- Bộ Y tế. Quyết định số 3983/QĐ-BYT ngày 03/10/2014 về việc ban hành Tài liệu Hướng dẫn quy trình kỹ thuật Nội khoa chuyên ngành Tim mạch.
- Gary S. Mintz, (2004): Intracoronary Ultrasound, Taylor & Francis.
- Popma JJ. (2007): Coronary arteriography and intravascular imaging. In: Libby P, Bonow RO, Mann DL, Zipes DP, eds. Braunwald's Heart Disease: A Textbook of Cardiovascular Medicine. 8th ed. Philadelphia, Pa: Saunders Elsevier: chap 20.
- Nicholson T, Patel J. (2008) The aorta, including intervention. In: Grainger RC, Allison D, Adam, Dixon AK, eds. Diagnostic Radiology: A Textbook of Medical Imaging. 5th ed. New York, NY: Churchill Livingstone: chap 27.
- Schuurman, A. S., M. M. Vroegindewey, I. Kardys, R. M. Oemrawsingh, H. M. Garcia-Garcia, R. J. van Geuns, E. Regar, et al. (2018): "Prognostic Value of Intravascular Ultrasound in Patients with Coronary Artery Disease." J Am Coll Cardiol 72, no. 17: 2003 - 11.
- Đăng nhập để gửi ý kiến

