1. ĐẠI CƯƠNG
Bình thường khoang màng ngoài tim chứa 15 - 50 mL dịch. Khi người bệnh có tràn dịch màng ngoài tim thì biểu hiện lâm sàng phụ thuộc chủ yếu vào số lượng và tỷ lệ xuất hiện dịch hoặc máu ở khoang màng ngoài tim. Biểu hiện nặng nề nhất là suy sụp chức năng tâm thất, gây giảm cung lượng tim, tụt huyết áp và có thể gây ngừng tim.
Sử dụng siêu âm tại giường cho phép các bác sĩ đánh giá nhanh chóng dịch màng ngoài tim, xác định suy sụp thất trái gây chèn ép tim cấp và phải xử trí chọc dò dịch màng ngoài tim ngay lập tức.
2. CHỈ ĐỊNH
- Chọc dò dịch màng ngoài tim cấp cứu: người bệnh nghi ngờ chèn ép tim cấp có thay đổi huyết động đe dọa đến tính mạng.
- Chọc dò dịch màng ngoài tim không cấp cứu ở những người bệnh có huyết động ổn định để chẩn đoán nguyên nhân: tràn dịch màng tim từ trung bình (dịch màng tim từ 10 - 20 mm trên siêu âm ở thì tâm trương) đến nhiều (dịch màng tim > 20 mm trên siêu âm ở thì tâm trương).
3. CHỐNG CHỈ ĐỊNH
- Không có chống chỉ định tuyệt đối.
4. THẬN TRỌNG
- Tràn dịch màng tim do bóc tách động mạch chủ, vỡ thành tự do sau nhồi máu cơ tim cấp.
- Rối loạn đông máu chưa được điều chỉnh, giảm tiểu cầu < 50.000/mm3.
- Tràn dịch màng tim lượng ít (< 10 mm trên siêu âm ở thì tâm trương).
- Rối loạn tâm thần.
- Người bệnh đang dùng một số loại thuốc như thuốc chống đông máu, thuốc kháng tiểu cầu.
5. CHUẨN BỊ
5.1. Người thực hiện
- 02 bác sĩ.
- 02 điều dưỡng và/hoặc kỹ thuật y.
5.2. Thuốc
- Thuốc sát trùng: Povidone-iodine hoặc cồn trắng 70 độ.
- Thuốc gây tê tại chỗ: Có chứa lidocaine, hoặc procaine theo hướng dẫn thực hành của cơ sở.
- Thuốc ngừa nhịp chậm: Atropin 0,25 mg.
- Natri clorid 0,9% dùng để truyền tĩnh mạch.
5.3. Thiết bị y tế
- Monitor theo dõi liên tục điện tim, SpO2.
- Máy siêu âm tại giường.
- Kim cỡ 18 Gauge, 21 Gauge.
- Gạc vô khuẩn; găng, mũ, săng vô trùng.
- Bơm tiêm loại 1 mL, bơm 5 mL, 10 mL, 20 mL, 50 mL, chạc ba.
- Bao camera (găng) phủ đầu dò siêu âm vô trùng.
- Dây kẹp kết nối kim chọc dò với V1 của máy theo dõi điện tâm đồ.
- Các trang thiết bị cơ bản theo dõi và cấp cứu: Máy sốc điện; máy tạo nhịp tạm thời; máy hút đờm; máy theo dõi nhịp tim liên tục, máy theo dõi huyết áp, máy đo bão hòa oxy máu.
- Máy siêu âm tại giường.
5.4. Người bệnh
- Được giải thích rõ ràng và đồng ý thực hiện thủ thuật, đồng thời ký vào bản cam kết làm thủ thuật (hoặc người đại diện cho người bệnh ký).
- Kiểm tra tiền sử bệnh lý liên quan đến thủ thuật như các bệnh rối loạn đông máu.
- Kiểm tra các dấu hiệu sinh tồn: Mạch, huyết áp, nhịp thở, nhiệt độ, SpO2.
5.5. Hồ sơ bệnh án
- Đúng người bệnh (tên, tuổi, giới, và các giấy tờ theo quy định).
- Cam kết của người bệnh hoặc người giám hộ hợp pháp.
- Đúng chỉ định: đã có biên bản hội chẩn chuyên môn và chỉ định chọc hút dịch màng ngoài tim dưới hướng dẫn siêu âm theo quy định của cơ sở y tế.
- Đúng loại thủ thuật dự kiến: Chọc hút dịch màng tim dưới siêu âm.
- Các thông số về dấu hiệu sinh tồn, lâm sàng cơ bản.
- Có đủ các xét nghiệm cơ bản (công thức máu, đông máu toàn bộ, sinh hóa).
- Hoàn thiện bảng kiểm thủ thuật (trước và sau thủ thuật).
5.6. Thời gian thực hiện: 60 phút.
5.7. Địa điểm thực hiện kỹ thuật
- Phòng thực hiện kỹ thuật.
- Phòng phẫu thuật.
- Buồng bệnh.
5.8. Kiểm tra hồ sơ và người bệnh
- Đúng người bệnh (tên, tuổi, giới, căn cước, thẻ bảo hiểm và các giấy tờ theo quy định).
- Đúng chỉ định.
- Đúng loại thủ thuật dự kiến.
- Thực hiện bảng kiểm.
6. TIẾN HÀNH QUY TRÌNH KỸ THUẬT
6.1. Bước 1: Chuẩn bị người bệnh
- Người bệnh trong tư thế nằm đầu cao 30 - 45º, theo dõi liên tục các thông số: nhịp tim, điện tim, huyết áp, nhịp thở, độ bão hòa oxy (SpO2) trên monitoring. Nếu người bệnh suy hô hấp thì cần hỗ trợ hô hấp, đảm bảo SpO2 > 90% khi tiến hành thủ thuật.
- Đặt đường truyền tĩnh mạch ngoại biên với đường kính kim đưa vào lòng mạch đủ lớn (kim luồn) và chắc chắn. Dung dịch natri clorua 0,9% chảy chậm 15 giọt/phút với mục đích giữ cho kim luồn không bị tắc.
- Xác định vị trí chọc dò dựa vào siêu âm tim.
- Đánh dấu vị trí dự định chọc dò.
- Tiêm dưới da 2 ống atropin 0,25 mg để phòng ngừa phản ứng phế vị khi làm thủ thuật.
- Sau đó tiến hành sát trùng rộng vị trí chọc dò trên lồng ngực người bệnh, trải săng vô khuẩn, bác sĩ rửa tay, mặc áo, đi găng vô khuẩn, bắt đầu thực hiện thủ thuật.
- Dùng bao camera vô trùng phủ đầu dò siêu âm.
- Theo dõi ECG có thể hữu ích để xác định xem kim có chạm vào bề mặt thượng tâm mạc của tim hay không. Điều này có thể được thực hiện bằng cách gắn điện cực ECG vào kim chọc dò màng ngoài tim. Nếu kim tiếp xúc với bề mặt thượng tâm mạc sẽ xuất hiện đoạn ST tổn thương (ST chênh lên trên ECG monitor).
6.2. Bước 2: Chọc kim vào khoang màng ngoài tim
- Gây tê tại vị trí chọc kim từ nông đến sâu theo từng lớp: da, dưới da và cơ.
- Xác định vị trí chọc kim: Ba vị trí chọc kim có thể được sử dụng để chọc dịch màng ngoài tim: mỏm tim (lưu ý mô tuyến vú ở nữ khi chọn vị trí này), dưới sườn hoặc cạnh xương ức.
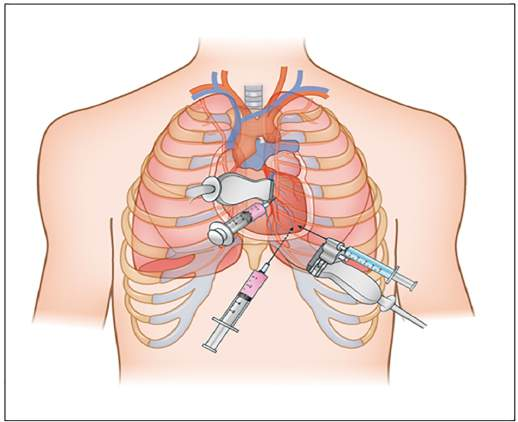
Hình 1. Ba vị trí chọc kim vào khoang màng ngoài tim
- Giám sát quy trình: Theo dõi liên tục ECG và SpO2, huyết áp nên được đo mỗi 1 - 2 phút, bao camera luôn đảm bảo phủ đầu dò siêu âm, khi thấy ST chênh lên trên monitor phải rút kim ra từ từ cho đến khi ST hết chênh.
- Đưa kim 18G có 2 nòng (sắt và nhựa) vào vị trí đã gây tê theo hướng đã xác định bằng siêu âm trước thủ thuật, tịnh tiến kim từ từ đồng thời hút nhẹ bơm tiêm, quan sát đường đi của kim chọc dò qua màn hình siêu âm cho tới khi hút được dịch trong bơm tiêm. Nếu dịch không có máu, lấy ra 10 - 30 mL để làm giảm áp lực trong khoang màng ngoài tim. Sau đó giữ mũi kim sắt và nhẹ nhàng đẩy nhẹ ống nhựa bọc ngoài kim sắt vào trong khoang màng ngoài tim, sau đó rút kim sắt ra. Nếu dịch có máu thì lấy 5 - 10 mL máu nhỏ vào miếng gạc và kiểm tra xem có cục máu đông không? Nếu có cục máu đông thì khả năng kim chọc dò đã đâm vào buồng tim hoặc tràn máu màng tim do bóc tách động mạch chủ hoặc chấn thương tim (do vết rách và/hoặc thủng tim trước hoặc trong khi chọc dịch màng tim). Khi phát hiện cục máu đông trong dịch màng tim hút ra thì cần ngưng thủ thuật ngay lập tức.
6.3. Bước 3: Kết nối kim nhựa với dây dẫn dịch ra ngoài
- Sau khi đã rút kim sắt ra hẳn phía ngoài, thì lắp chạc ba với kim nhựa một đầu kết nối với bơm tiêm, một đầu kết nối với dây dẫn và túi đựng vô khuẩn.
- Tiến hành lấy dịch làm xét nghiệm.
- Rút bỏ kim khi không hút được dịch màng ngoài tim hoặc khi không cần hút dịch màng tim nữa, sau đó băng ép.
6.4. Kết thúc quy trình
- Đánh giá tình trạng người bệnh sau thực hiện kỹ thuật: ý thức, mạch, huyết áp, SpO2, các dấu hiệu bất thường như đau ngực, khó thở.
- Hoàn thiện ghi chép hồ sơ bệnh án, lưu hồ sơ: ghi chép thời gian, tiến trình thực hiện kỹ thuật; các kết quả kèm theo; bảng kiểm người bệnh sau thủ thuật và lưu toàn bộ các giấy tờ này trong hồ sơ bệnh án.
- Bàn giao người bệnh từ phòng thực hiện thủ thuật về phòng điều trị với các nội dung về tình trạng huyết động và các nội dung bàn giao được ghi trong bảng kiểm thủ thuật.
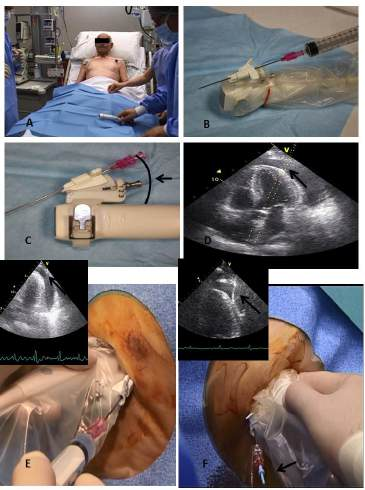
Hình 2. Thủ thuật chọc dịch màng tim dưới hướng dẫn siêu âm
Chú thích: đặt người bệnh ở tư thế nửa nằm (hình A); sử dụng kim gắn đầu dò được bọc trong bao vô trùng (hình B); chọn góc thích hợp cho kim (hình C và D); đưa kim từ từ vào để hút xuyên qua mô cho đến khi nhìn thấy liên tục đầu kim (mũi tên đen) (hình E); đưa dây có đầu chữ J vào kim dưới hình ảnh liên tục (mũi tên đen) (hình F).
7. THEO DÕI VÀ XỬ TRÍ TAI BIẾN
- Lâm sàng: Mạch, huyết áp, nhịp thở, độ bão hòa oxy máu động mạch, áp lực tĩnh mạch trung tâm, nước tiểu 30 phút/1 lần trong 2 giờ đầu sau khi chọc, 3 giờ/1 lần trong 24 giờ tiếp theo.
- Cận lâm sàng: Điện tim, siêu âm tim, X-quang ngực thẳng.
- Theo dõi lượng dịch ra mỗi ngày, rút ống dẫn lưu khi < 25 - 50 mL/24 giờ.
- Hội chứng cường phế vị: Khi kim chọc dò đi qua màng ngoài tim, đột ngột huyết áp của người bệnh tụt, da tái nhợt, nhịp tim chậm cần nghĩ ngay đến hội chứng này. Xử trí bằng cách nâng chân người bệnh lên cao để máu trở về tim dễ dàng hơn, đồng thời tiêm dưới da 2 ống atropin 0,25 mg. Nếu nhịp tim vẫn chậm dưới 50 lần/phút và huyết áp vẫn thấp thì cần chỉ định truyền tĩnh mạch adrenalin với liều nâng huyết áp và tiêm nhắc lại atropin với liều lượng nói trên. Cần chẩn đoán phân biệt với chọc kim vào thất phải khi dịch màng ngoài tim là dịch máu nhất là khi thăm dò là dịch vàng chanh nhưng khi chọc bằng kim đặt catheter thì lại là dịch máu, nhất là khi dịch máu đông trong bơm tiêm thì chắc chắn là đã chọc vào thất phải. Khi không chắc chắn thì phải làm siêu âm tim ngay.
- Chọc vào thất phải: Là một biến cố có thể nặng nếu gây thủng thành thất, cần phải xử trí nhanh và chính xác. Điện tâm đồ đột ngột biến đổi, dịch máu tràn vào và đông trong bơm tiêm, huyết động thay đổi nhiều và nhanh là những dấu hiệu chứng tỏ đã chọc vào buồng tim phải. Siêu âm tại giường với kỹ thuật cản âm cho phép nhận định rõ hơn về tình trạng nói trên (chất cản âm không xuất hiện trong khoang màng ngoài tim, thay vào đó có thể xuất hiện trong buồng tim phải). Cần chống sốc cho người bệnh, truyền máu và dịch cao phân tử, liên hệ phẫu thuật nếu tình trạng lâm sàng, tình trạng huyết động không cải thiện mà ngày càng nặng lên.
- Chọc vào động mạch vành phải: Máu đỏ tươi và đông trong bơm tiêm. Thường lượng máu rút vào bơm tiêm không nhiều, sau đó tắc kim không rút được nữa và không gây rối loạn huyết động nghiêm trọng. Cần rút kim thăm dò ra và tiến hành lại từ đầu sau khi đánh giá lại toàn trạng người bệnh.
- Rối loạn nhịp tim: Thường là gây loạn nhịp trên thất như cơn tim nhanh kịch phát trên thất, ngoại tâm thu. Các rối loạn nhịp này thường qua nhanh nếu dịch màng ngoài tim được dẫn lưu và người bệnh đỡ khó thở hơn.
- Nhiễm trùng: Ít khi nhiễm trùng tại chỗ chọc màng ngoài tim. Những trường hợp nhiễm trùng nặng thường có nguyên nhân từ phổi (áp xe phổi đi kèm gây rò ra khoang màng ngoài tim).
- Tràn khí màng phổi: Hiếm gặp. Người bệnh cảm thấy đau ngực đột ngột, nghe rì rào phế nang giảm, gõ vang trống là những dấu hiệu cần nghĩ đến tràn khí màng phổi nhất là khi đường vào là những vị trí đặc biệt nói trên. Nếu tình trạng cho phép thì vẫn nên tiếp tục tiến hành thủ thuật dẫn lưu màng ngoài tim, sau đó chụp X-quang tim phổi thẳng để quyết định thái độ xử trí: chọc hút và dẫn lưu khí màng phổi nếu có chỉ định.
TÀI LIỆU THAM KHẢO
- Kunaal R. Bafna et al. Computed Tomography-Guided Pericardiocentesis: A Practical Guide. Current Cardiology Reports (2023) 25:1433-1441.
- Sushil Allen Luis et al. Overview of Optimal Techniques for Pericardiocentesis in Contemporary Practice. Current Cardiology Reports (2020) 22: 60.
- Caterina Chiara De Carlini and Stefano Maggiolini. Pericardiocentesis in cardiac tamponade: indications and practical aspects. E-Journal of Cardiology Practice Vol. 15, N° 19 - 11 Oct 2017.
- Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases: The Task Force for the Diagnosis and Management of Pericardial Diseases of the European Society of Cardiology (ESC) Endorsed by: The European Association for Cardio-Thoracic Surgery (EACTS). Eur Heart J 2015; 36:2921.
- Maisch, Ristić, Seferović, Tsang. Pericardial Effusion and Cardiac Tamponade. In: Interventional Pericardiology. © Springer Medizin Verlag Heidelberg 2011.
- Đăng nhập để gửi ý kiến

