1. Đại cương
Siêu âm tim gắng sức là một thăm dò không xâm lấn dùng để khảo sát vận động thành thất trong các thời kỳ nghỉ và khi gây stress đối với cơ tim (gắng sức, truyền dobutamin, dipyridamole, adenosine...), qua đó đánh giá chức năng tưới máu của động mạch vành theo vùng hoặc đánh giá bất thường vận động vùng của cơ thất trái. Với khả năng ghi nhận, lưu trữ và sắp đặt các hình ảnh bên cạnh nhau theo ý muốn, kỹ thuật này cho phép chúng ta so sánh trực tiếp được hoạt động co bóp cơ tim trong các pha nghỉ và stress.
2. Chỉ định
Bao gồm các chỉ định chung cho siêu âm tim gắng sức: siêu âm tim gắng sức bằng thảm chạy hoặc xe đạp lực kế, siêu âm dobutamin, adenosine. Nhưng siêu âm dobutamin được đặc biệt chỉ định khi người bệnh không có khả năng đạp xe hoặc chạy trên thảm do có bệnh lý về hô hấp, mạch máu ngoại vi, hệ cơ xương khớp hoặc thần kinh.
- Đánh giá những người bệnh đã biết hay nghi ngờ bệnh mạch vành.
- Đánh giá tính sống còn của cơ tim.
- Đánh giá tình trạng khó thở có thể do căn nguyên tim mạch.
- Đánh giá tình trạng tăng áp động mạch phổi, như đánh giá áp lực động mạch phổi thì tâm thu trước và sau gắng sức.
- Đánh giá bệnh van tim hai lá, bao gồm đánh giá tình trạng van hai lá hẹp, chênh áp qua van hai lá và tình trạng hở van hai lá.
- Đánh gía tình trạng hẹp van động mạch chủ. Siêu âm tim gắng sức là phương pháp hợp lý và hữu hiệu ở những người bệnh hẹp van động mạch chủ có chênh áp qua van thấp.
- Đánh giá chênh áp qua buồng tống thất trái, tình trạng hở van hai lá, và tăng áp phổi ở những người bệnh bệnh cơ tim phì đại.
3. Chống chỉ định
- Hội chứng vành cấp.
- Tình trạng rối loạn nhịp tim nặng.
- Tăng huyết áp nặng (huyết áp tâm thu lúc nghỉ trên 180 mmHg).
- Tắc nghẽn đường ra thất trái đáng kể.
- Hẹp van động mạch chủ nặng có triệu chứng.
4. Thận trọng
- Rối loạn tâm thần.
- Người bệnh đang trong tình trạng nhiễm trùng chưa ổn định.
5. Chuẩn bị
5.1. Người thực hiện
- 01 bác sĩ.
- 01 điều dưỡng.
5.2. Thuốc
- Thuốc truyền đường tĩnh mạch: dobutamin.
- Thuốc atropin để kích thích tăng nhịp tim nhằm đạt nhịp tim mục tiêu khi làm nghiệm pháp.
- Natri clorid 0.9% 500 mL dùng để truyền tĩnh mạch.
- Thuốc ức chế beta dạng chích (esmolol…) nhằm giúp người bệnh giảm nhịp tim quay về nhịp tim lúc nghỉ sau khi kết thúc nghiệm pháp.
- Các loại thuốc khác: để sẵn sàng khi cấp cứu, các thuốc dùng trong cấp cứu cơ bản, thuốc chống loạn nhịp tim, thuốc giãn mạch nitroglycerin, thuốc hạ áp.
5.3. Thiết bị y tế
- Dụng cụ kim tiêm, kim luồn, chạc ba, miếng dán điện cực, găng tay sạch, khăn giấy lau gel siêu âm, gel siêu âm, áo cho người bệnh mặc khi làm nghiệm pháp.
- Dụng cụ theo dõi, kiểm tra sinh hiệu: máy đo huyết áp, SpO2.
- Dụng cụ hồi sức chống sốc, oxy.
- Máy siêu âm có hỗ trợ siêu âm tim và siêu âm tim gắng sức, có thể ghi hình video và in ảnh, máy vi tính và máy in.
- Đầu dò siêu âm tim.
- Hệ thống máy gắng sức với màn hình theo dõi điện tim 12 chuyển đạo, nhịp tim, theo dõi huyết áp.
- Bơm điện để truyền thuốc dobutamin cho người bệnh.
- Cân để xác định cân nặng của người bệnh.
5.4. Người bệnh
- Người bệnh không nên quá no hay quá đói.
- Được giải thích rõ ràng và đồng ý thực hiện thủ thuật, đồng thời kí vào bản cam kết làm thủ thuật (hoặc người đại diện cho người bệnh ký).
- Kiểm tra tiền sử bệnh lý liên quan đến thủ thuật, toa thuốc đang uống, các bệnh lý đi kèm, tình trạng dị ứng thuốc.
- Kiểm tra các dấu hiệu sinh tồn: mạch, huyết áp, nhịp thở, nhiệt độ, nhịp tim, SpO2.
- Đánh giá các thuốc người bệnh đang dùng, chú ý ngưng thuốc ức chế Beta (trước khi làm thủ thuật 24 giờ nếu được), nếu cần đưa nhịp tim lên nhịp tim mục tiêu để đánh giá.
5.5. Hồ sơ bệnh án
- Đúng người bệnh (tên, tuổi, giới).
- Cam kết của người bệnh hoặc người giám hộ hợp pháp.
- Đúng chỉ định: đã có hội chẩn với bác sĩ chuyên khoa tim mạch, có quy trình chỉ định làm nghiệm pháp.
- Đánh giá các chống chỉ định trước khi thực hiện.
- Các thông số về dấu hiệu sinh tồn, lâm sàng cơ bản.
- Có điện tâm đồ và siêu âm tim qua thành ngực cũng như toa thuốc người bệnh đang dùng để giúp bác sĩ thực hiện đánh giá và định hướng trước khi làm thủ thuật.
5.6. Thời gian thực hiện kỹ thuật: 45 - 60 phút.
5.7. Địa điểm thực hiện kỹ thuật
- Phòng thực hiện kỹ thuật.
- Phòng phẫu thuật.
- Buồng bệnh.
5.8. Kiểm tra hồ sơ và người bệnh
- Đúng người bệnh.
- Đúng chỉ định.
- Đúng loại thủ thuật dự kiến.
6. Tiến hành quy trình kỹ thuật
6.1. Bước 1: Chuẩn bị trước thực hiện
- Người bệnh được hoàn tất hồ sơ, cho chỉ định phù hợp và hẹn trước để chuẩn bị (ngừng thuốc nếu có, giải thích và cho kí cam kết) và lên kế hoạch cho thủ thuật.
- Người bệnh được đưa đến phòng siêu âm tim kèm theo hồ sơ bệnh án, bao gồm xét nghiệm siêu âm tim qua thành ngực, điện tim.
- Điều dưỡng phụ trách làm siêu âm tim gắng sức sẽ kiểm tra hồ sơ, chỉ định, cam kết, đánh giá lại thông tin người bệnh, cho người bệnh thay áo khoác để làm thủ thuật, sau đó tiến hành chuẩn bị người bệnh: lấy sinh hiệu, chuẩn bị tư thế người bệnh, mắc điện cực cho người bệnh. Báo bác sĩ nếu có bất thường hoặc không rõ. Lấy kim tiêm tạo đường truyền cho người bệnh.
- Bác sĩ kiểm tra lại hồ sơ, dụng cụ và đánh giá người bệnh.
- Người bệnh nằm trên giường siêu âm tim, nghiêng bên trái.
- Tính liều của dobutamin để truyền trên bơm điện, tần số tim cần đạt dựa theo tuổi của người bệnh.
6.2. Bước 2: Tiến hành siêu âm tim gắng sức
- Người bệnh được nằm nghiêng trái, bác sỹ ghi hình siêu âm lúc nghỉ và lưu hình ảnh vào máy siêu âm tim theo tên của người bệnh.
- Ghi hình 4 mặt cắt cơ bản: cạnh ức trái trục dọc, cạnh ức trái trục ngắn, 4 buồng từ mỏm, 2 buồng từ mỏm.
- Bắt đầu truyền dobutamin với liều 10 μg/kg/phút nếu siêu âm khi nghỉ là bình thường.
- 5 mcg/kg/phút nếu siêu âm khi nghỉ bất thường.
- Theo dõi người bệnh liên tục về các vấn đề đau ngực và các triệu chứng khác, thay đổi điện tim, thay đổi đoạn ST, sự xuất hiện của ngoại tâm thu thất…. trên màn hình monitor của máy gắng sức, chỉ số huyết áp, nhịp tim.
- Cứ 3 phút lại tăng liều truyền lên 1 mức, lần lượt: 10, 20, 30 và 40 μg/kg/phút.
- Ở đầu phút thứ 3 của mỗi mức liều dobutamin:
- Bác sĩ siêu âm ghi hình ảnh siêu âm theo quy trình: 4 mặt cắt. Điều dưỡng đo huyết áp, ghi nhận điện tâm đồ 12 chuyển đạo.
- Nếu sau liều 40 μg/kg/phút mà chưa đạt được tần số tim đích thì:
- Tiêm tĩnh mạch 0,25 - 0,5 mg atropin (nếu không có chống chỉ định) khi tần số tim còn cách tần số đích > 20 chu kì/phút.
- Hoặc cho người bệnh dùng 2 tay bóp 2 quả bóng nhỏ (gây cường giao cảm, tăng nhịp tim).
- Đối với adenosine, liều lượng khởi đầu là 50 μg/kg/phút, tăng dần 75, 100 và 140 μg/kg/phút, thời gian mỗi liều là 1 phút, ở liều 140 μg/kg/phút thì truyền liên tục trong 4 phút.
- Khi đạt được tần số đích thì ghi siêu âm, điện tâm đồ, huyết áp và ngừng truyền dobutamin.
- Ở giai đoạn bình phục, phải đo huyết áp và ghi điện tâm đồ 12 chuyển đạo 2 phút/lần.
- Tiếp tục ghi hình ảnh siêu âm theo qui trình 3 phút/lần cho đến khi nhịp tim của người bệnh gần trở về gần tới mức khi nghỉ (cao hơn khoảng < 20 lần/phút) và khi những thay đổi trên điện tâm đồ và siêu âm chưa trở lại như khi nghỉ.
6.3. Đánh giá kết quả
- Đánh giá các hình ảnh siêu âm khi mở hình ảnh lưu trên máy của từng mặt cắt và các mức liều thuốc và kết luận về những rối loạn vận động vùng thành tim.
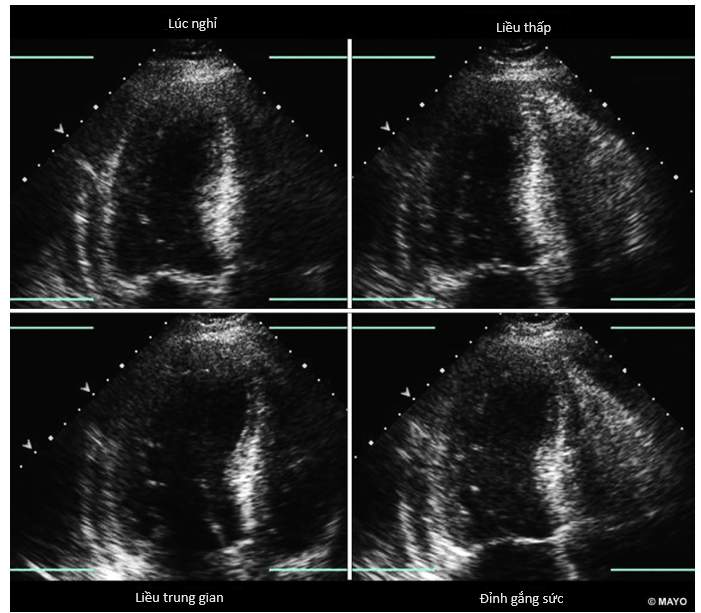
Hình 1. Mặt cắt 4 buồng từ mỏm khi nghỉ tĩnh, liều thấp, liều trung gian và đỉnh gắng sức. Ghi nhận thiếu máu cơ tim khi đường kính thất trái cuối kỳ tâm thu dãn lớn khi gắng sức.
- Ngưng truyền thuốc và rút kim ra khỏi người bệnh.
- Tháo miếng dán điện cực, tháo máy đo huyết áp theo dõi trên người bệnh. Người bệnh thay áo, trang phục của người bệnh.
6.4. Kết thúc quy trình
- Đánh giá tình trạng người bệnh sau thực hiện thủ thuật: mạch, huyết áp, các dấu hiệu bất thường như đau ngực, khó thở…
- Hoàn thiện ghi chép kết quả, ghi chép thời gian, các kết quả kèm theo.
7. Theo dõi và xử trí tai biến
- Trong quá trình thực hiện, điều dưỡng cần theo dõi người bệnh: tri giác, sinh hiệu, thay đổi điện tim, huyết áp, triệu chứng của người bệnh để báo bác sĩ xử trí. Nếu người bệnh đau ngực, tụt huyết áp, tăng huyết áp, chóng mặt, buồn ói, hồi hộp do nhịp tim nhanh …, có thể trấn an người bệnh, hướng dẫn người bệnh thở đều, hít sâu, và dùng thuốc hỗ trợ khi cần thiết.
- Thường gặp: hồi hộp, cảm giác nhịp tim nhanh, huyết áp tăng lên, ngoại tâm thu nhĩ, ngoại tâm thu thất thưa, … xem xét trấn an, nếu người bệnh khó chịu nhiều và muốn dừng thủ thuật, thì có thể xem xét dừng thủ thuật.
- Ít gặp: cơn nhanh thất thoáng qua hay dai dẳng, hiếm gặp trường hợp nhồi máu cơ tim, … thì ngừng thủ thuật và tiến hành xử trí hồi sức.
- Ngưng thủ thuật khi có những dấu hiệu sau: đau thắt ngực rõ, người bệnh không thể tiếp tục do khó thở, mệt hoặc có cảm giác sẽ ngất, có dấu hiệu co thắt mạch (ví dụ vã mồ hôi, nhợt nhạt), tụt huyết áp (mặc dù không có triệu chứng gì và/hoặc không có rối loạn vận động vùng), khi huyết áp tâm thu tăng lên > 220 mmHg hoặc HA tâm trương > 120 mmHg, xuất hiện đồng thời đau ngực, thay đổi điện tâm đồ hoặc hạ huyết áp (mặc dù chưa tụt đến 20 mmHg), xuất hiện mới thêm những rối loạn rõ rệt vận động vùng, ngoại tâm thu thất đi từng chùm 3 trở lên, nhịp đôi, đồng thời với đau ngực hoặc huyết áp hạ, xuất hiện cơn rung nhĩ hoặc cơn nhịp nhanh trên thất, xuất hiện block dẫn truyền, ST chênh xuống > 2 mm (có hướng dốc lên, nằm ngang hoặc dốc xuống) và xuất hiện mới thêm rối loạn vận động vùng, hay khi trục trặc máy móc làm quá trình theo dõi bị gián đoạn, không thể tiếp tục theo dõi.
- Tụt huyết áp mặc dù không có triệu chứng gì và/hoặc không có rối loạn vận động vùng: nếu huyết áp tâm thu giảm > 20 mmHg (nếu trước thủ thuật HATT < 110 mmHg), nếu huyết áp tâm thu giảm 30 - 40 mmHg (nếu trước thủ thuật HATT từ 110 đến 150 mmHg), nếu huyết áp tâm thu giảm 30 - 40 mmHg (nếu trước thủ thuật HAtt từ 110 đến 150 mmHg).
- Nếu có rối loạn vận động vùng và huyết áp tụt 20 mmHg thì phải truyền dịch muối đẳng trương, có thể truyền tĩnh mạch nhanh khoảng 250 mL dung dịch muối đẳng trương để giữ huyết áp ổn định.
- Cho nitroglycerin dưới lưỡi khi có các tác dụng phụ của dobutamin, ví dụ đau ngực, thay đổi điện tâm đồ kiểu thiếu máu, rối loạn nhịp tim không ổn định.
- Có thể dùng esmolol - chẹn beta giao cảm tác dụng ngắn: tiêm TM chậm, liều 500 μg/kg trong 1 phút đầu, sau đó duy trì ở liều 50 μg/kg/phút. Nếu cần thì cứ sau 4 - 5 phút có thể tăng dần liều, mỗi tần thêm 50 μg/kg/phút. Thường thì liều hiệu quả là 100 μg/kg/phút. Nếu không có esmolol, thì có thể thay bằng metoprolol 2,5 - 5 mg tiêm tĩnh mạch chậm trong 5 phút (dùng tối đa 15 mg) hoặc propranolol, 0,5 - 1 mg TM chậm trong 5 phút (dùng tối đa 3 mg) hoặc atenolol. Nếu người bệnh có chống chỉ định chẹn beta giao cảm (hen phế quản): dùng diltiazem hoặc verapamil.
Tài liệu tham khảo
- “Hướng dẫn quy trình kỹ thuật nội khoa chuyên ngành tim mạch”. Quyết định số 3983/QĐ-BYT. Nhà xuất bản Y học Hà Nội năm 2017.
- Pellikka PA, Arruda-Olson A, Chaudhry FA, et al. Guidelines for Performance, Interpretation, and Application of Stress Echocardiography in Ischemic Heart Disease: From the American Society of Echocardiography. J Am Soc Echocardiogr 2020; 33:1.
- Đăng nhập để gửi ý kiến

