1. Đại cương
Kỹ thuật đặt máy tạo nhịp tạm thời là phương pháp điều trị cấp cứu, dự phòng nhịp chậm cũng như giải quyết và phòng ngừa một số tình trạng bệnh lý nhịp nhanh khác.
Việc đặt máy tạo nhịp tạm thời có thể thực hiện qua nhiều hướng tiếp cận khác nhau, bao gồm:
- Tạo nhịp tạm thời qua đường tĩnh mạch.
- Tạo nhịp ngoài da.
- Tạo nhịp tạm thời thượng tâm mạc.
Trong đó, kỹ thuật tạo nhịp qua đường tĩnh mạch là phương pháp phổ biến nhất.
2. Chỉ định
- Các chỉ định đặt máy ở người bệnh cần tạo nhịp cấp cứu có phần tương tự với các nhóm người bệnh nhịp chậm khác. Tuy nhiên, nhóm người bệnh này thường có các bệnh lý cấp tính gây nên tình trạng nhịp chậm mới xuất hiện hoặc đi kèm với đó là tình trạng rối loạn huyết động và tri giác.
2.1. Nhịp chậm trong nhồi máu cơ tim (NMCT) cấp
- Hội chứng suy nút xoang có triệu chứng, trơ với thuốc.
- Blốc nhĩ thất độ II, III ở NMCT trước vách.
- Blốc 2 phân nhánh mới xuất hiện.
- Blốc nhánh luân phiên.
- Blốc nhánh mới xuất hiện ở NMCT trước vách.
- Blốc nhĩ thất các mức độ mà tần số thất chậm có triệu chứng.
2.2. Nhịp chậm không có NMCT cấp
- Các trường hợp suy nút xoang, blốc nhĩ thất độ II, III có triệu chứng trơ với thuốc.
- Blốc nhĩ thất độ III có QRS giãn rộng hoặc tần số thất < 50/phút.
2.3. Trong điều trị một số rối loạn nhịp nhanh
- Cắt cơn nhịp nhanh thất hay nhịp nhanh trên thất tái phát nhiều lần.
- Ngăn ngừa các rối loạn nhịp thất do nhịp chậm gây nên bao gồm cả xoắn đỉnh.
3. Chống chỉ định
Không có chống chỉ định.
4. Thận trọng
- Người bệnh rối loạn tri giác/ tâm thần.
- Đánh giá tình trạng sử dụng kháng đông.
5. Chuẩn bị
5.1. Người thực hiện
- 03 bác sĩ chuyên ngành nội khoa, tim mạch, hồi sức cấp cứu.
- 03 điều dưỡng.
5.2. Thuốc
- Thuốc gây tê, các thuốc cấp cứu trong tim mạch.
- Dung dịch sát khuẩn: povidone-iodine, cồn 70 độ.
5.3. Thiết bị y tế
- Máy chụp mạch hoặc máy siêu âm tim. Việc đặt máy tạo nhịp tạm thời cấp cứu có thể thực hiện dưới sự hỗ trợ của máy chụp mạch, máy siêu âm hoặc thực hiện tại giường mà không có các thiết bị này.
- Máy điện tim có màn hình theo dõi liên tục. Đặc biệt quan trọng đối với các trường hợp đặt máy cấp cứu tại giường ở người bệnh không thể di chuyển được khỏi vị trí ban đầu.
- Máy sốc điện.
- Máy tạo nhịp tạm thời.
- Introducer.
- Dây điện cực kèm dây cáp nối với máy tạo nhịp.
- Kim chọc mạch, kim gây tê.
- Bộ dụng cụ tiểu phẫu vô khuẩn.
- Chỉ khâu.
- Bộ áo phẫu thuật, khăn mổ, gạc vô khuẩn, găng phẫu thuật.
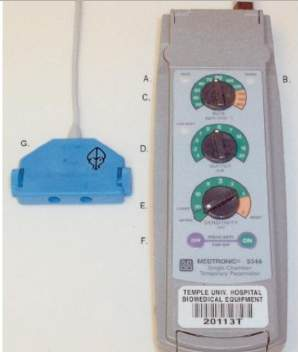
Hình 1. Máy tạo nhịp tạm thời.
5.4. Người bệnh
- Có chỉ định đặt máy tạo nhịp tạm thời. Một số trường hợp đặc biệt người bệnh không thể di chuyển được như tình trạng vô tâm thu đang hồi sức, việc thực hiện đặt máy có thể thực hiện tại giường dưới sự hướng dẫn của điện tâm đồ liên tục.
- Được giải thích kỹ lưỡng về mục đích, hiệu quả cũng như là các biến chứng có thể của thủ thuật. Đặc biệt trong bối cảnh cấp cứu, nguy cơ của thủ thuật có phần cao hơn so với các thủ thuật tạo nhịp tạm thời theo chương trình.
- Người bệnh hoặc gia đình viết giấy cam đoan làm thủ thuật.
- Được làm các xét nghiệm cơ bản tối thiểu: đông máu cơ bản…
5.5. Hồ sơ bệnh án
- Trước khi làm thủ thuật người bệnh phải được nhập viện điều trị nội trú với bệnh án đúng quy định điều trị nội trú của Bộ Y tế.
- Hồ sơ bệnh án được hoàn thiện theo đúng quy định của Bộ y tế.
5.6. Thời gian thực hiện kỹ thuật: 120 - 180 phút.
5.7. Địa điểm thực hiện kỹ thuật
- Phòng thực hiện kỹ thuật.
- Phòng phẫu thuật.
- Buồng bệnh.
5.8. Kiểm tra hồ sơ và người bệnh
- Đúng người bệnh.
- Đúng chỉ định.
- Đúng loại thủ thuật dự kiến.
6. Tiến hành quy trình kỹ thuật
6.1. Bước 1: Người bệnh nằm yên trên bàn can thiệp được thở oxy hỗ trợ qua mask. Đối với bối cảnh cấp cứu người bệnh có thể trong tình trạng ngưng hô hấp tuần hoàn, việc đặt máy có thể tiến hành song song với quá trình hồi sức ở người bệnh đã được đặt nội khí quản bảo vệ đường thở.
6.2. Bước 2: Người bệnh được đặt các đường truyền tĩnh mạch ngoại biên để truyền muối, đường, thuốc giảm đau và thuốc gây mê. Để góp phần hỗ trợ điều trị nhịp chậm cấp cứu, có thể sử dụng một số loại thường cường giao cảm như adrenaline để giúp tăng nhịp thoát tạm thời cấp cứu.
6.3. Bước 3: Sát trùng rộng tại vị trí chọc mạch.
6.4. Bước 4: Gây tê và chọc mạch theo phương pháp Seldinger. Vị trí chọc mạch trong đặt máy tạo nhịp tạm thời có thể là: tĩnh mạch dưới đòn, tĩnh mạch cảnh trong hay tĩnh mạch đùi, nên ưu tiên sử dụng tĩnh mạch cảnh trong phải để hạn chế nhiễm trùng, thuận lợi cho việc chăm sóc cũng như tiên lượng cho các vấn đề điều trị lâu dài phía sau (đặt máy tạo nhịp vĩnh viễn).
6.5. Bước 5: Luồn guidewire qua kim chọc mạch, đặt Introducer.
6.6. Bước 6: Đưa dây điện cực qua Introducer, dưới màn huỳnh quang tăng sáng hoặc máy chụp mạch, đẩy dây điện cực tới các vị trí cần thiết trong buồng nhĩ phải hoặc thất phải. Để đảm bảo an toàn, nên ưu tiên tạo nhịp thất phải, vị trí dây điện cực nằm ở thành dưới nhằm tránh tình trạng bung dây điện cực và mất dẫn.
- Đối với đặt máy tạo nhịp tạm thời cấp cứu tại giường không có sự hỗ trợ của màn huỳnh quang. Xoay dây điện cực theo chiều dòng máu qua van 3 lá và xoay ngược dây điện cực để đầu dây hướng xuống và đẩy dây điện cực vào thành dưới của thất phải, biểu hiện bằng việc xuất hiện của các ngoại tâm thu phức bộ QRS rộng và âm ở chuyển đạo II, III, aVF.
- Đối với người bệnh cấp cứu đòi hỏi việc tạo nhịp nhanh vì vậy cài đặt nhận cảm tối thiểu và ngưỡng tối đa (10V) giúp cải thiện cấp tình tình trạng huyết động trước khi tiến hành xác định các thông số tạo nhịp.
- Khi tình trạng lâm sàng và huyết động của người bệnh cải thiện, có thể tiến hành cài đặt các thông số máy tạo nhịp tạm thời bao gồm: nhận cảm của máy, ngưỡng tạo nhịp và tần số tim.
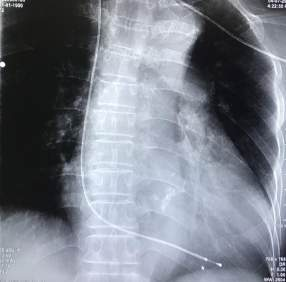
Hình 2. Vị trí dây điện cực.
6.7. Bước 7: Xác định ngưỡng tạo nhịp bằng cách cài đặt tần số máy tạo nhịp trên tần số tim nội tại 20 l/phút, cài đặt điện để đầu ra của hệ thống máy cao sau đó giảm dần điện thế đầu ra của hệ thống máy đến có kích thích không dẫn vào cơ tim được (không còn sóng tạo nhịp), ghi nhận thông số trước khi mất dẫn là ngưỡng tạo nhịp. Cài đặt điện thế đầu ra bằng 2 - 2,5 lần ngưỡng ghi nhận được.
6.8. Bước 8: Xác định nhận cảm của máy bằng cách hạ nhịp tạo nhịp dưới 20 nhịp so với tần số tim nội tại cài đặt nhận cảm thấp sau đó tăng dần đều đến khi máy không còn nhận cảm được nhịp tim nội tại của người bệnh. Nhận cảm cài đặt bằng 0,5 lần nhận cảm ghi nhận được. Đặt các thông số cho máy tạo nhịp.
6.9. Bước 9: Tần số tim cài đặt tuỳ thuộc vào tình trạng lâm sàng thực tế của người bệnh bao gồm triệu chứng, các bệnh đồng mắc, nhu cầu tạo nhịp và thường cài tối thiểu là 60 nhịp/phút.
6.10. Bước 10: Cố định dây điện cực.
6.11. Bước 11: Sát trùng lại và băng kín vị trí đặt. Đo điện tim và chụp hình X quang ngực thẳng lại để ghi nhận vị trí đầu dây điện cực.
6.12. Kết thúc quy trình
- Đánh giá tình trạng người bệnh sau thực hiện kỹ thuật.
- Hoàn thiện ghi chép hồ sơ bệnh án, lưu hồ sơ.
- Bàn giao người bệnh cho bộ phận tiếp theo.
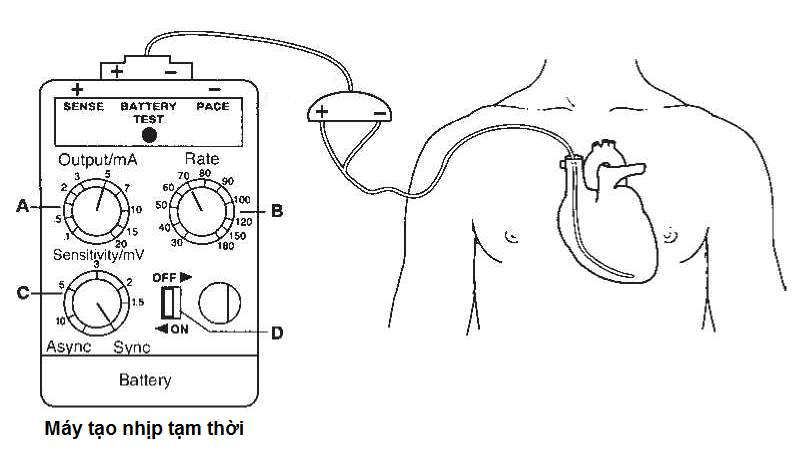
Hình 3. Đặt máy tạo nhịp tim tạm thời qua tĩnh mạch dưới đòn (P).
7. Theo dõi và xử trí tai biến
- Sinh hiệu: nhịp tim, huyết áp, nhiệt độ, nhịp thở.
- Khám tim mạch, làm điện tâm đồ, làm siêu âm tim nếu cần thiết.
- Khám phổi, chụp XQ tim phổi nếu cần thiết.
- Tại vị trí chọc mạch.
- Chảy máu: Do chọc vào động mạch dưới đòn, do dùng thuốc chống đông… Ép mạch tại vị trí chọc 5 - 10 phút. Dùng các thuốc cầm máu nếu cần.
- Tràn khí màng phổi: Chọc hút và dẫn lưu nếu tràn khí nhiều.
- Tràn máu màng phổi: Chọc hút và dẫn lưu.
- Tràn máu màng tim: Theo dõi nếu số lượng ít, chọc hút và dẫn lưu nếu nhiều.
- Phản ứng cường phế vị: Nâng cao 2 chân, truyền dịch nhanh, atropin.
- Rối loạn nhịp tim: thường do dây điện cực gây ra. Thao tác nhẹ nhàng, tránh thô bạo. Chuyển vị trí khác nếu cần. Dùng thuốc chống loạn nhịp hoặc sốc điện nếu cần.
Tài liệu tham khảo
- Hướng dẫn quy trình kỹ thuật nội khoa chuyên ngành tim mạch (ban hành kèm theo quyết định số 3983/QĐ-BYT ngày 03 tháng 10 năm 2014 của bộ trưởng bộ y tế).
- Kenneth, A. Cardiac Pacing and ICDs / Kenneth A. Ellenbogen, MD. Wiley-Blackwell, 2020.
- Papp SER, Torres ALNE, Vasquez AEL, et al; Complications associated with the use of temporary pacemaker in patients waiting for definitive device implantation. Einstein (Sao Paulo). 2022 Jun 24;20:eAO8013. doi: 10.31744/einstein_journal/2022AO8013. eCollection 2022.
- Dalia T, Amr BS. Pacemaker Indications. 2023 Aug 14. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-. PMID: 29939600.
- Temporary Pacing Wire Insertion V1.0. Approved by NHS Lothian Patient Information Team: Aug 2020. Review date: Aug 2023.
- Đăng nhập để gửi ý kiến

