1. Đại cương
Bệnh động mạch chi bao gồm các bệnh lý hẹp, tắc động mạch chi trên và chi dưới. Can thiệp mạch máu giúp cải thiện triệu chứng lâm sàng và giảm tỉ lệ cắt cụt chi. Tuy nhiên trong quá trình can thiệp, mảng xơ vữa và huyết khối có thể trôi xuống gây tắc mạch đoạn xa. Đặt dù lọc ở đoạn xa có thể giúp dự phòng biến cố này.
2. Chỉ định
- Can thiệp tắc mạch ngoại biên do huyết khối bắn đi từ tim hay huyết khối hình thành tại chỗ.
- Can thiệp động mạch chi dưới mà trong 3 động mạch tầng dưới gối (chày trước, chày sau, mác) chỉ còn duy nhất 1 động mạch chưa bị tắc.
3. Chống chỉ định
- Người bệnh có nhiễm trùng nặng.
- Người bệnh có giải phẫu mạch máu không phù hợp để đặt dù phòng ngừa tắc mạch.
4. Thận trọng
Người bệnh đang dùng một số loại thuốc như metformin, thuốc chống đông máu.
5. Chuẩn bị
5.1. Người thực hiện
- 03 bác sĩ.
- 03 điều dưỡng và/hoặc kỹ thuật y.
5.2. Thuốc
- Pha loãng thuốc cản quang và hút vào bơm áp lực. Pha loãng thuốc cản quang và nước muối sinh lý theo tỉ lệ 1:3.
- Các phương tiện cấp cứu: oxy các loại (kính, mask, mask túi…) và dây nối, bóng bóp, ống nội khí quản, máy sốc điện, bóng đối xung động mạch chủ, máy tạo nhịp tạm thời,…
- Thuốc cấp cứu: adenosine, adrenaline, noradrenaline.
5.3. Thiết bị y tế
- Chuẩn bị bộ dụng cụ mở đường vào động mạch.
- Chuẩn bị bộ dụng cụ chụp mạch ngoại biên.
- Dây dẫn (guidewire) các loại 0.014 inch; 0.018 inch; 0.035 inch…
- Long sheath, guiding can thiệp các loại.
- Bộ kết nối guiding can thiệp với hệ thống manifold (khúc nối chữ Y).
- Thiết bị để điều khiển guidewire: introducer và torque.
- Dù phòng ngừa tắc mạch ngoại biên đoạn xa.
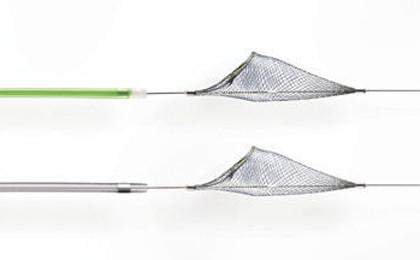
Hình 1: Dù phòng ngừa tắc mạch ngoại biên
- Bơm áp lực định liều: dùng để tạo áp lực làm nở bóng hoặc stent theo một áp lực mong muốn.
- Dây dẫn (guidewire) can thiệp động mạch ngoại biên. Chọn lựa guidewire tùy theo đặc điểm tổn thương động mạch ngoại biên và thói quen của thủ thuật viên.
- Bóng nong động mạch ngoại biên.
- Hệ thống máy chụp mạch số hoá và các thiết bị xử lý, lưu trữ hình ảnh tích hợp.
- Hệ thống máy theo dõi huyết động đi kèm.
- Các trang thiết bị cơ bản theo dõi và cấp cứu: máy hút đờm; máy theo dõi nhịp tim, huyết áp.
- Các trang thiết bị khác (khi cần thiết): máy thử ACT; máy đo bão hòa oxy máu.
5.4. Người bệnh
- Được giải thích rõ ràng và đồng ý thực hiện thủ thuật, đồng thời ký vào bản cam kết làm thủ thuật (hoặc người đại diện cho người bệnh ký).
- Kiểm tra tiền sử bệnh lý liên quan đến thủ thuật như tiền sử xuất huyết tiêu hóa, các bệnh rối loạn đông máu, dị ứng thuốc cản quang.
- Dùng đầy đủ các loại thuốc trước thủ thuật theo y lệnh (như: kháng đông, kháng sinh…).
- Kiểm tra các dấu hiệu sinh tồn: mạch, huyết áp, nhịp thở, nhiệt độ, SpO2.
5.5. Hồ sơ bệnh án
- Đúng người bệnh (tên, tuổi, giới và các giấy tờ theo quy định).
- Cam kết của người bệnh hoặc người giám hộ hợp pháp.
- Đúng chỉ định: đã có biên bản hội chẩn chuyên môn và chỉ định đặt dù dự phòng tắc mạch trong can thiệp nội mạch máu theo quy định của cơ sở y tế.
- Đúng loại thủ thuật dự kiến: đặt dù phòng ngừa tắc mạch trong can thiệp nội mạch ngoại biên.
- Các thông số về dấu hiệu sinh tồn, lâm sàng cơ bản.
- Có đủ các xét nghiệm cơ bản (công thức máu, sinh hóa, đông máu).
- Hoàn thiện Bảng kiểm thủ thuật (trước và sau thủ thuật).
5.6. Thời gian thực hiện kỹ thuật: 45 phút.
5.7. Địa điểm thực hiện kỹ thuật: Phòng tim mạch can thiệp.
5.8. Kiểm tra hồ sơ và người bệnh
- Đối chiếu đầy đủ thông tin người bệnh: họ tên, tuổi (năm sinh), chẩn đoán, vị trí tổn thương cần can thiệp, dị ứng thuốc (nếu có).
- Hồ sơ bệnh án: chỉ định can thiệp, kết quả xét nghiệm cơ bản, biên bản hội chẩn, giấy cam đoan thủ thuật, bảng kiểm thực hiện thủ thuật.
- Đánh giá người bệnh: đánh giá toàn trạng, dấu hiệu sinh tồn, tình trạng nhiễm trùng, tình trạng chảy máu, người bệnh được thực hiện đầy đủ y lệnh trước can thiệp (thuốc, vệ sinh vị trí chọc mạch trước can thiệp).
- Thực hiện bảng kiểm an toàn thủ thuật theo quy định Bộ Y tế, xác nhận đúng người, đúng thủ thuật, đúng vị trí trước can thiệp.
6. Tiến hành quy trình kỹ thuật
6.1. Bước 1: Tạo đường vào mạch máu
- Tạo đường vào động mạch đùi xuôi dòng hoặc ngược dòng tuỳ theo vị trí và đặc điểm tổn thương.
6.2. Bước 2: Đặt ống thông can thiệp
- Đặt long sheath.
- Kết nối ống thông với hệ thống khóa chữ Y, manifold.
- Trước khi đưa ống thông qua sheath động mạch, flush dịch nhiều lần để đảm bảo không còn không khí trong hệ thống guiding - manifold - bơm thuốc cản quang.
- Đặt ống thông can thiệp vào lòng động mạch ngoại biên.
- Kết nối ống thông với đường đo áp lực.
- Tiêm heparin liều 70 - 100 đơn vị/kg cân nặng.
6.3. Bước 3: Tiến hành đặt dù lọc ngăn ngừa tắc mạch
- Luồn guidewire can thiệp qua vị trí tổn thương, sau khi đầu guidewire đã qua tổn thương, tiếp tục đẩy guidewire tới đầu xa của động mạch.
- Lựa chọn nhánh mạch lành để lái guidewire vào.
- Có thể cần nong nhẹ bóng để tạo thuận cho quá trình đẩy dù bảo vệ.
- Qua guidewire mạch ngoại biên, đẩy dù phòng ngừa tắc mạch xuống đoạn xa động mạch ngoại biên.
- Tiến hành thả dù.
- Khi kết thúc thủ thuật, rút guidewire và dù bảo vệ ra. Kết thúc thủ thuật.
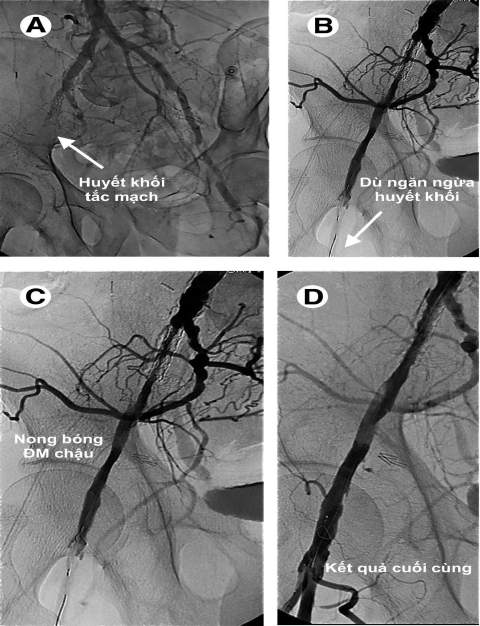
Hình 2: Mô tả quy trình can thiệp với dù bảo vệ.
A: Hình ảnh huyết khối gây tắc hoàn toàn stent cũ ĐM chậu ngoài bên phải.
B: Lái guidewire qua tổn thương, đặt dù bảo vệ ở đoạn đầu động mạch đùi nông.
C: Nong bóng vị trí tắc với sự bảo vệ của dù ở đoạn xa.
D: Kết quả cuối cùng cho thấy dòng chảy tái thông tốt.
6.4. Kết thúc quy trình
- Đánh giá tình trạng người bệnh sau thực hiện kỹ thuật.
- Hoàn thiện ghi chép hồ sơ bệnh án, lưu hồ sơ.
- Bàn giao người bệnh cho bộ phận tiếp theo.
7. Theo dõi và xử trí tai biến
7.1. Tai biến trong và ngay sau khi thực hiện kỹ thuật
- Tắc mạch: tắc mạch não, tắc mạch chi, tắc mạch tạng…
- Không lọc được hết các mảng xơ vữa, huyết khối... gây tắc mạch đoạn xa.
- Tổn thương động mạch: có thể lóc tách hoặc thủng động mạch liên quan đến quá trình chọc mạch. Cần đánh giá kỹ lưỡng độ nặng của tai biến để có phương án điều trị kịp thời (nong bóng chèn, đặt stent có màng bọc, ngoại khoa).
- Phản ứng phản vệ: có thể do nguyên nhân dị ứng với thuốc cản quang với biểu hiện từ nặng đến nhẹ. Xử trí bằng các thuốc chống dị ứng đường tiêm (methylprednisolone, diphenhydramine) hoặc bằng adrenaline theo phác đồ.
- Theo dõi vết chọc động mạch sau khi rút sheath để xử lí biến chứng chảy máu hoặc tụ máu tiến triển sau khi ép mạch. Theo dõi màu sắc và nhiệt độ da, có bị tụ máu lan rộng hoặc chảy máu sau khi băng ép hay không, đau tại vị trí băng ép, băng ép quá chặt. Xử trí: có thể nới lỏng băng ép nếu quá chặt; hoặc băng chặt hơn, rộng hơn để bao phủ toàn bộ phần chi bị tụ máu.
7.2. Tai biến muộn
- Thường liên quan đến biến chứng của đường vào mạch máu (như giả phình, phình động mạch; thông động - tĩnh mạch). Phát hiện sớm và xử trí bằng băng ép lại hoặc phẫu thuật.
Tài liệu tham khảo
- Morton L. Kern. Cardiac Catheterization Handbook, Saunders. 2013.
- Grossman Cardiac Catheterization, Angiography, and Intervention by Donald S. Baim. 2012.
- Đăng nhập để gửi ý kiến

