1. Đại cương
- Nong hẹp nhánh tĩnh mạch phổi (TMP) qua đường ống thông là thủ thuật sử dụng bóng áp lực để mở rộng kích thước các nhánh tĩnh mạch phổi bị hẹp bẩm sinh hoặc mắc phải, giảm ứ trệ tuần hoàn phổi, tạo thuận dòng máu trở về tim.
2. Chỉ định
- Tắc nghẽn TMP trong các trường hợp: bệnh nhi bất thường tĩnh mạch phổi đổ về hoàn toàn hoặc bán phần có tắc nghẽn sau phẫu thuật sửa chữa.
- Viêm xơ.
- Tổn thương sau triệt đốt rung nhĩ.
- Hẹp TMP mức độ nhiều > 75%.
3. Chống chỉ định
- Không có chống chỉ định tuyệt đối.
4. Thận trọng
- Nhiễm khuẩn nặng; có tiền sử sốc phản vệ với thuốc cản quang; có bệnh nội khoa nặng: suy thận nặng, suy gan nặng, thiếu máu nặng, rối loạn đông cầm máu…; tai biến mạch não mới xảy ra; phụ nữ có thai.
- Người bệnh đang dùng một số loại thuốc như metformin, thuốc chống đông máu.
- Kèm tổn thương tim mạch phức tạp khác.
5. Chuẩn bị
5.1. Người thực hiện
- 03 bác sĩ.
- 03 điều dưỡng và/hoặc kỹ thuật y.
5.2. Thuốc
- Heparin không phân đoạn.
- Natri clorua 0,9%.
- Thuốc cản quang: tùy theo tình trạng người bệnh để lựa chọn loại thuốc cản quang phù hợp.
- Các loại thuốc khác: để sẵn sàng khi cấp cứu hoặc khi cần làm các thủ thuật phối hợp khác.
5.3. Thiết bị y tế
- Bàn để dụng cụ: 01 bộ toan phủ, 03 áo phẫu thuật, 03 đôi găng tay; 01 bộ bát phẫu thuật.
- Gạc vô khuẩn; bơm 1 mL, 5 mL, 10 mL, 20 mL, 50 mL; dụng cụ ba chạc, dụng cụ kết nối và chia đường.
- Dụng cụ để cầm máu/băng ép mạch: 01 chỉ khâu 2.0 - 3.0, 01 dao phẫu thuật, 01 miếng dán cầm máu, 01 bộ ép mạch cơ học/dụng cụ khâu/bít mạch máu.
- Bộ dụng cụ mở đường vào mạch máu: 01 bộ.
- Bộ dụng cụ thông tim phải: 01 bộ gồm ống thông (pigtail, JR, MP), dây dẫn.
- Hệ thống chọc vách liên nhĩ: 01.
- Ống thông các loại.
- Dây dẫn các loại.
- Các loại bóng nong cho mạch kích thước lớn.
- Các loại stent/stent có màng bọc (covered stent) phù hợp cho can thiệp động mạch lớn như động mạch chủ, động mạch phổi.
- Hệ thống máy chụp mạch số hoá và các thiết bị xử lý, lưu trữ hình ảnh tích hợp.
- Hệ thống máy theo dõi huyết động đi kèm.
- Máy chụp buồng tim.
- Máy siêu âm tim và mạch máu.
- Các trang thiết bị cơ bản theo dõi và cấp cứu: máy sốc điện; máy tạo nhịp tạm thời; máy hút đờm; máy theo dõi nhịp tim, huyết áp.
- Các trang thiết bị khác đi kèm (khi cần thiết): máy thử ACT; máy đo bão hòa oxy máu.
5.4. Người bệnh
- Được giải thích rõ ràng và đồng ý thực hiện thủ thuật, đồng thời ký vào bản cam kết làm thủ thuật (hoặc người đại diện cho người bệnh ký).
- Kiểm tra bệnh đi kèm (ví dụ: bệnh lý dạ dày, bệnh phổi mạn tính).
- Kiểm tra tiền sử bệnh lý liên quan đến thủ thuật như tiền sử xuất huyết tiêu hóa, các bệnh rối loạn đông máu, dị ứng thuốc cản quang.
- Dùng đầy đủ các loại thuốc trước thủ thuật theo y lệnh (như: kháng đông, kháng sinh…).
- Kiểm tra các dấu hiệu sinh tồn: mạch, huyết áp, nhịp thở, nhiệt độ, SpO2.
5.5. Hồ sơ bệnh án
- Đúng người bệnh (tên, tuổi, giới và các giấy tờ theo quy định).
- Cam kết của người bệnh hoặc người giám hộ hợp pháp được ủy quyền.
- Đúng chỉ định: đã có biên bản hội chẩn chuyên môn nong hẹp tĩnh mạch phổi qua đường ống thông theo quy định của cơ sở y tế.
- Đúng loại thủ thuật dự kiến: cấp cứu hoặc theo kế hoạch.
- Các thông số về dấu hiệu sinh tồn, lâm sàng cơ bản.
- Có đủ các xét nghiệm cơ bản (công thức máu, sinh hóa, đông máu cơ bản).
- Hoàn thiện bảng kiểm thủ thuật (trước và sau thủ thuật).
5.6. Thời gian thực hiện kỹ thuật: 90 phút.
5.7. Địa điểm thực hiện kỹ thuật: Phòng tim mạch can thiệp.
5.8. Kiểm tra hồ sơ và người bệnh
- Đối chiếu đầy đủ thông tin người bệnh: họ tên, tuổi (năm sinh), chẩn đoán, vị trí tổn thương cần can thiệp, dị ứng thuốc (nếu có).
- Hồ sơ bệnh án: chỉ định can thiệp, kết quả xét nghiệm cơ bản, biên bản hội chẩn, giấy cam đoan thủ thuật, bảng kiểm thực hiện thủ thuật.
- Đánh giá người bệnh: đánh giá toàn trạng, dấu hiệu sinh tồn, tình trạng nhiễm trùng, tình trạng chảy máu, người bệnh được thực hiện đầy đủ y lệnh trước can thiệp (thuốc, vệ sinh vị trí chọc mạch trước can thiệp).
- Thực hiện bảng kiểm an toàn thủ thuật theo quy định Bộ Y tế, xác nhận đúng người, đúng thủ thuật, đúng vị trí trước can thiệp.
6. Tiến hành quy trình kỹ thuật
6.1. Bước 1: Tạo đường vào mạch máu
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu và trải toan vô khuẩn.
- Gây tê tại chỗ và mở đường vào tĩnh mạch đùi (ưu tiên bên phải) với bộ sheath chuyên dụng, tráng rửa sheath bằng nước muối sinh lý pha heparin.
6.2. Bước 2: Thông tim phải
- Tiêm heparin tĩnh mạch với liều lượng 100 đơn vị/kg cân nặng.
- Thông tim phải đo áp lực các vị trí.
- Chọc vách liên nhĩ áp dụng cho các trường hợp không có luồng thông qua vách liên nhĩ.
6.3. Bước 3: Tiếp cận chọn lọc tĩnh mạch phổi
- Chụp tĩnh mạch phổi bị hẹp, xác định vị trí hẹp, đo chênh áp qua vị trí hẹp.
- Đánh giá tình trạng tổn thương và đề xuất phương án can thiệp: chỉ nong bóng đơn thuần, không đặt stent hoặc nong bóng kết hợp với đặt stent.
- Luồn, lái dây dẫn can thiệp (guidewire) qua vị trí tổn thương.
- Sau khi đầu guidewire qua tổn thương, tiếp tục đẩy guidewire tới đầu xa của tĩnh mạch phổi (chú ý không đi vào nhánh nhỏ hoặc quá xa).
6.4. Bước 4: Nong bóng mở rộng tĩnh mạch phổi
- Tùy thuộc vào mục đích mà chọn loại bóng phù hợp với tổn thương.
- Kết nối bóng với bơm áp lực có chứa thuốc cản quang pha loãng.
- Luồn bóng vào guidewire và đẩy trượt bóng tới vị trí mong muốn, kiểm tra lại bằng thuốc cản quang để đảm bảo vị trí chính xác của bóng.
- Bơm bóng với áp lực theo hướng dẫn ở bảng áp lực, thời gian lên bóng thường khoảng 10 giây.
- Có thể bơm bóng và xẹp bóng nhiều lần tùy thuộc vào ý định của bác sĩ can thiệp.
- Chụp tĩnh mạch phổi kiểm tra kết quả nong.
- Nếu lòng mạch còn hẹp, có thể dùng nong bóng lại nhiều lần.
- Khi thành mạch mở rộng tối ưu, rút bóng nong ra khỏi hệ thống guiding catheter.
6.5. Bước 5: Đánh giá kết quả can thiệp và rút ống thông
- Sau khi đã can thiệp, chụp lại tĩnh mạch phổi đánh giá tình trạng hẹp và đảm bảo không có biến chứng.
- Thông tim phải đo áp lực các vị trí.
- Đo chênh áp qua tổn thương.
- Siêu âm tim đánh giá kết quả can thiệp.
- Rút dây dẫn và ống thông ra khỏi tim, kết thúc thủ thuật.
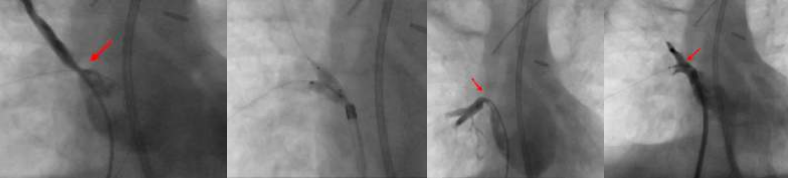
Hình 1. Can thiệp nong hẹp tĩnh mạch phổi.
6.6. Bước 6: Rút sheath và băng ép tĩnh mạch đùi
- Rút sheath ngay sau thủ thuật.
- Cầm máu vị trí đường vào mạch: tùy kích thước có thể chọn băng ép cơ học và/hoặc khâu vết thương và/hoặc dụng cụ chuyên biệt.
6.7. Kết thúc quy trình
- Đánh giá tình trạng người bệnh sau thực hiện kỹ thuật: ý thức, mạch, huyết áp, các dấu hiệu bất thường như đau ngực, khó thở.
- Hoàn thiện ghi chép hồ sơ bệnh án, lưu hồ sơ: ghi chép thời gian, tiến trình thực hiện kỹ thuật; các kết quả kèm theo; bảng kiểm người bệnh sau thủ thuật và lưu toàn bộ các giấy tờ này trong hồ sơ bệnh án.
- Bàn giao người bệnh từ phòng can thiệp về phòng điều trị với các nội dung về tình trạng huyết động và các nội dung bàn giao được ghi trong bảng kiểm thủ thuật.
7. Theo dõi và xử trí tai biến
7.1. Tai biến trong và ngay sau khi thực hiện kỹ thuật
- Thủng tĩnh mạch phổi: cần theo dõi sát và tiến hành chọc hút dịch màng tim khi có ép tim.
7.2. Tai biến muộn
- Thường liên quan đến biến chứng của đường vào mạch máu (như giả phình, phình động mạch; thông động - tĩnh mạch). Phát hiện sớm và xử trí bằng băng ép lại hoặc phẫu thuật.
Tài liệu tham khảo
- Vance MS, Bernstein R, Ross BA. Successful stent treatment of pulmonary vein stenosis following atrial fibrillation radiofrequency ablation. J Invas Cardiol 2002; 14(7): 414-16.
- Ricci M, Elliott M, Cohen GA et al. Management of pulmonary venous obstruction after correction of TAPVC: risk factors for adverse outcome. Eur J Cardiothorac Surg 2003; 24(1): 28-36; discussion 36.
- Ungerleider RM, Johnston TA, O’Laughlin MP et al. Intraoperative stents to rehabilitate severely stenotic pulmonary vessels. Ann Thorac Surg 2001; 71(2): 476-81.
- Tomita H, Watanabe K, Yazaki S et al. Stent implantation and subsequent dilatation for pulmonary vein stenosis in pediatric patients: maximizing effectiveness. Circ J 2003; 67(3): 187-90.
- Pazos-López P, García-Rodríguez C, Guitián-González A, et al. Pulmonary vein stenosis: Etiology, diagnosis and management. World J Cardiol. 2016 Jan 26;8(1):81-8.
- Suntharos P, Prieto LR. Treatment of Congenital and Acquired Pulmonary Vein Stenosis. Curr Cardiol Rep. 2020 Oct 3;22(11):153.
- Đăng nhập để gửi ý kiến

