1. ĐẠI CƯƠNG
Nong van hai lá qua da là kỹ thuật đưa hệ thống bóng nong đi từ tĩnh mạch đùi tới nhĩ phải rồi sang nhĩ trái qua chỗ chọc vách liên nhĩ rồi lái xuống thất trái qua van hai lá. Khi bóng qua van hai lá được xác định đúng vị trí, bóng sẽ được bơm lên theo cỡ tăng dần để làm nở phần eo của bóng giúp tách hai mép van làm mở rộng van hai lá bị hẹp.
Nong van hai lá là kỹ thuật có tỷ lệ thành công cao, ít biến chứng, thời gian nằm viện ngắn, ít đau, không có sẹo trên ngực, … và có thể thực hiện trong các trường hợp nguy cơ cao như ở phụ nữ có thai, người suy tim nặng.
2. CHỈ ĐỊNH
Người bệnh hẹp van hai lá có chỉ định nong van theo khuyến cáo ACC/AHA 2020 gồm:
- Hẹp van hai lá khít (diện tích lỗ van ≤ 1,5 cm2 và PHT ≥ 150 ms), có triệu chứng cơ năng (NYHA ≥ 2) (Khuyến cáo loại I).
- Người bệnh hẹp van hai lá khít, không có triệu chứng cơ năng, nhưng áp lực động mạch phổi > 50 mmHg hoặc rung nhĩ mới xuất hiện (Khuyến cáo loại II).
- Người bệnh hẹp van hai lá vừa với diện tích lỗ van trên 1,5 cm2, nếu có triệu chứng cần làm nghiệm pháp gắng sức trên siêu âm và đánh giá, nếu có tăng áp lực động mạch phổi hoặc người bệnh có rung nhĩ thì có thể chỉ định nong van sớm.
- Hình thái van phù hợp cho nong van hai lá qua đường ống thông, theo thang điểm Wilkins ≤ 8 là tối ưu, một số trường hợp có thể xét nong van cho người bệnh có điểm Wilkins từ 8 - 10 (ở trung tâm có kinh nghiệm).
- Không có huyết khối trong nhĩ trái (loại trừ bằng siêu âm qua thực quản).
- Không có hở van hai lá hoặc van động mạch chủ mức độ nhiều.
3. CHỐNG CHỈ ĐỊNH
- Người bệnh có hở van hai lá nhiều hoặc hở/hẹp van động mạch chủ nhiều.
- Có huyết khối trong nhĩ trái.
- Hình thái van (bộ máy van và tổ chức dưới van) dày dính nhiều, vôi hóa (Wilkins > 10 điểm).
- Mới có biến cố tắc mạch trong vòng 3 tháng.
4. THẬN TRỌNG
- Đang trong tình trạng nhiễm trùng chưa khống chế được; rối loạn đông máu.
- Người bệnh đang dùng một số loại thuốc như metformin, thuốc chống đông máu.
5. CHUẨN BỊ
5.1. Người thực hiện
- 03 bác sĩ.
- 03 điều dưỡng và/hoặc kỹ thuật y.
5.2. Thuốc
- Thuốc sát trùng: Povidone-iodine, cồn trắng 70 độ.
- Thuốc gây tê tại chỗ: lidocaine, procaine.
- Thuốc chống đông đường tiêm tĩnh mạch: heparin thường hoặc heparin trọng lượng phân tử thấp (enoxaparin).
- Natri clorid 0,9% 500 mL và natri clorid 0,9% 1000 mL dùng để truyền tĩnh mạch, bơm vào người bệnh và tráng rửa dụng cụ.
- Thuốc cản quang: tùy theo tình trạng người bệnh để lựa chọn loại thuốc cản quang phù hợp.
5.3. Thiết bị y tế
- Bàn để dụng cụ: bao gồm bộ toan vô khuẩn, bộ bát vô khuẩn, áo phẫu thuật, găng tay.
- Gạc vô khuẩn; bơm 5 mL, 10 mL, 20 mL, 50 mL; dụng cụ ba chạc, dụng cụ kết nối và chia đường (manifold).
- Bộ dụng cụ mở đường vào động mạch (sheath): 01 bộ, 01 kim chọc mạch.
- Dây dẫn đường cho ống thông (catheter) chụp.
- Dây nối để nối manifold với lọ thuốc cản quang; dây đo áp lực.
- Thuốc cản quang để bơm vào bóng Inoue: pha thuốc cản quang với nước muối sinh lý theo tỉ lệ 1:5.
- Dụng cụ thông tim phải (catheter, guidewire).
- Kim Brockenbrough chọc vách liên nhĩ, Mullins sheath.
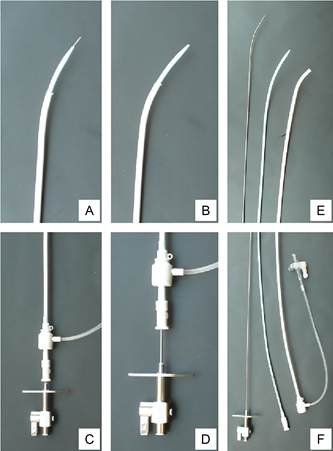
Hình 1. Bộ dụng cụ chọc vách liên nhĩ: Kim chọc vách Brockenbrough và Mullins Sheath. Hình (A) và (C): Hình ảnh kim chọc vách trong ống thông Mullins với đầu kim trồi ra ngoài một khoảng cố định xấp xỉ 10 mm. Hình (B) và (D): Hình ảnh lúc kim chọc vách trong ống thông Mullins giữ khoảng cách. Chú ý hình (D) thấy phần đuôi kim với miếng chỉ lửng nằm cách phần đuôi của ống thông một khoảng cách nhất định. Hình (E) và (F): Trọn bộ kim và ống thông Mullins: (1) Kim chọc vách Brokenbrought; (2) Ống lõi trong (Dilatox); (2) Ống ngoài Mullins.
- Bộ bóng Inoue nong van hai lá.
- Bóng Inoue. Kích cỡ tham khảo của bóng được chọn theo công thức:
Cỡ bóng = chiều cao người bệnh/10 + 10. - Que nong vách (dilator).
- Que lái (stylet).
- Bơm làm căng bóng.
- Dây dẫn loại vòng.
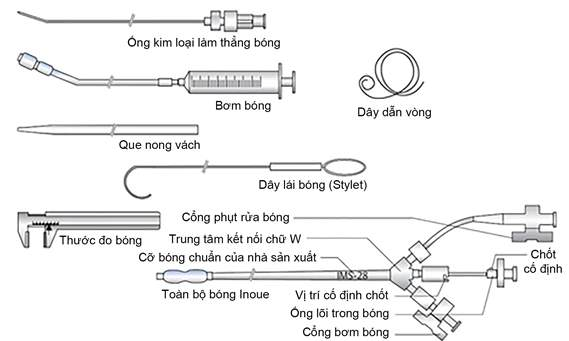
Hình 2. Các thành phần của một bộ bóng Inoue
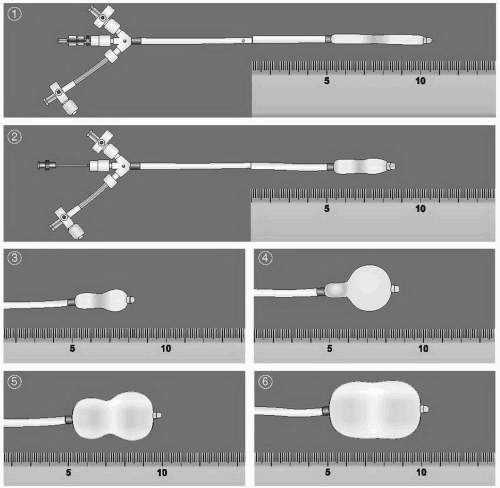
Hình 3. Cấu tạo và nguyên lý hoạt động của bóng Inoue; (1): Bóng làm căng; (2) (3): bóng ở trạng thái bình thường trước làm căng; (4) bóng được bơm một phần sẽ nở đầu xa; (5) bóng bơm gần hết với nở đầu gần một phần; (6) bóng bơm hết cỡ sẽ nở toàn bộ với phần eo cũng được căng hết cỡ.
- Chuẩn bị bóng nong.
- Đuổi khí trong các lớp của bóng bằng nước cản quang pha loãng: dùng nước muối sinh lý bơm đuổi khí các cổng giữa và cổng bên (vent). Sau đó dùng dung dịch thuốc cản quang pha loãng với NaCl 0,9% (tỉ lệ 1:5) được bơm vào với cổng vent để đuổi khí, sau đó khóa đầu nối lại. Tiếp theo lấy bơm bóng có định cỡ (đi kèm bộ bóng) hút một lượng dung dịch cản quang pha sẵn trên với mức hơn mức đường kính làm căng mong muốn một chút (khoảng 20 - 30%) và kết nối với cổng chính ở bên (main stopcock). Mở khóa cả 2 cổng bên, bơm dung dịch cản quang pha loãng để sao cho lượng cản quang bên xylanh bơm bóng còn bằng mức chuẩn, khóa van bên cổng vent.
- Kiểm tra cỡ bóng thực tế: sau khi đã đuổi khí và đã khóa cổng vent, tiến hành bơm bóng làm căng hoàn toàn và kiểm tra kích thước bằng thước đo (đi kèm theo bộ). Nếu bóng khi bơm căng không đạt được đường kính như mong muốn như bên vạch định sẵn của xylanh bơm bóng thì cần điều chỉnh thêm bớt một lượng nhỏ thuốc cản quang pha loãng qua cổng vent đến khi đạt được theo yêu cầu. Kiểm tra này cũng để tránh nhầm lẫn giữa cỡ bóng và bơm đi kèm.
- Làm xẹp bóng thụ động bằng cách hút xi lanh, toàn bộ phần bóng được ngâm chìm trong một bát đựng nước muối sinh lý, các bóng khí nhỏ sẽ thoát ra từ trong lớp lưới của bóng qua một lỗ nhỏ, việc này giúp khí không lọt vào lớp giữa của bóng để khi bơm căng thực tế trong người bệnh không có khí thoát ra ngoài.
- Làm căng bóng: khi bóng ở trạng thái xẹp, đưa dụng cụ (ống kim loại) căng bóng vào cổng chính giữa để giúp làm thẳng và căng toàn bộ thân bóng và đầu bóng. Cần chú ý là đầu tiên đẩy dụng cụ (ống) làm căng bóng (Stretching tube) vào trong lõi trong của bóng (inner tube) vặn khóa hai đầu này với nhau, sau đó mới đẩy hệ thống cả lõi trong và ống thẳng và khóa chốt tại đuôi bóng (mấu kim loại pin chốt tại slot). Mục đích làm căng bóng là để bóng có đường kính nhỏ nhất dễ đưa qua da và qua vách liên nhĩ.
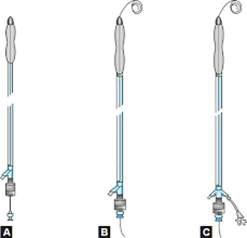
Hình 4. Kỹ thuật làm căng bóng. A: Đưa dụng cụ làm căng để duỗi thẳng bóng; B: Đưa dây dẫn vòng vào trong lòng bóng qua cổng giữa; C: Kết nối cổng bên (vent stopcock) để đuổi khí.
- Kim chỉ khâu vị trí tĩnh mạch đường vào.
- Hệ thống máy chụp mạch số hóa và các thiết bị xử lý, lưu trữ hình ảnh tích hợp.
- Hệ thống máy theo dõi huyết động đi kèm.
- Máy chụp buồng tim.
- Các máy móc thiết bị cơ bản theo dõi và cấp cứu: máy sốc điện; máy tạo nhịp tạm thời; máy hút đờm; máy theo dõi nhịp tim, huyết áp.
- Các máy khác đi kèm (không bắt buộc): máy thử ACT; máy đo bão hòa oxy máu.
5.4. Người bệnh
- Được giải thích rõ ràng và đồng ý thực hiện thủ thuật, đồng thời ký vào bản cam kết làm thủ thuật (hoặc người đại diện cho người bệnh ký).
- Kiểm tra bệnh đi kèm (ví dụ: bệnh lý dạ dày, bệnh phổi mạn tính).
- Kiểm tra tiền sử bệnh lý như tiền sử xuất huyết tiêu hóa, các bệnh rối loạn đông máu, dị ứng thuốc cản quang.
- Dùng đầy đủ các loại thuốc kháng đông theo y lệnh.
- Nằm ngửa trên bàn can thiệp, bộc lộ các vị trí dự kiến tạo đường vào mạch máu (tĩnh mạch đùi).
5.5. Hồ sơ bệnh án
Đảm bảo đủ, đúng các phần hành chính, chuyên môn theo quy định.
- Đúng người bệnh (tên, tuổi, giới, căn cước, thẻ bảo hiểm và các giấy tờ theo quy định).
- Cam kết của người bệnh hoặc người được ủy quyền.
- Đúng chỉ định: đã có biên bản hội chẩn chuyên môn và chỉ định nong van hai lá theo quy định của cơ sở y tế.
- Đúng loại thủ thuật dự kiến: nong van 2 lá.
- Các thông số về dấu hiệu sinh tồn, lâm sàng cơ bản.
- Có đủ các xét nghiệm cơ bản (công thức máu, sinh hóa, đông máu cơ bản).
- Hoàn thiện bảng kiểm thủ thuật (trước và sau thủ thuật).
5.6. Thời gian thực hiện kỹ thuật: 60 - 120 phút.
5.7. Địa điểm thực hiện kỹ thuật: Phòng can thiệp tim mạch.
5.8. Kiểm tra hồ sơ và người bệnh
- Đối chiếu đầy đủ thông tin người bệnh: họ tên, tuổi (năm sinh), chẩn đoán, vị trí tổn thương cần can thiệp, dị ứng thuốc (nếu có).
- Hồ sơ bệnh án: chỉ định can thiệp, kết quả xét nghiệm cơ bản, biên bản hội chẩn, giấy cam đoan thủ thuật, bảng kiểm thực hiện thủ thuật.
- Đánh giá người bệnh: đánh giá toàn trạng, dấu hiệu sinh tồn, tình trạng nhiễm trùng, tình trạng chảy máu.
- Thực hiện bảng kiểm an toàn thủ thuật theo quy định Bộ Y tế, xác nhận đúng người, đúng thủ thuật, đúng vị trí trước can thiệp.
6. TIẾN HÀNH QUY TRÌNH KỸ THUẬT
6.1. Bước 1: Mở đường vào mạch máu
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu và trải toan vô khuẩn.
- Gây tê tại chỗ và mở đường vào tĩnh mạch đùi với bộ sheath chuyên dụng, tráng rửa sheath bằng nước muối sinh lý pha heparin.
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu (tĩnh mạch đùi).
- Mở đường vào tĩnh mạch đùi phải và động mạch đùi. Một số trường hợp chỉ cần đường vào tĩnh mạch đùi.
6.2. Bước 2: Nong van hai lá
- Thông tim phải đo áp lực động mạch phổi. Đưa ống thông dưới sự dẫn đường của dây dẫn đến vị trí động mạch phổi đo áp lực động mạch phổi.
- Xác định bóng nhĩ trái bằng cách chụp cản quang động mạch phổi để đợi đến khi thuốc qua thì tĩnh mạch trở về nhĩ trái.
- Đưa ống thông pigtail qua động mạch đùi lên gốc động mạch chủ (hiện nay với kỹ thuật xác định bóng nhĩ trái, thường không cần đường động mạch đùi).
- Chọc vách liên nhĩ.
- Mốc chọc vách liên nhĩ: có nhiều phương pháp hướng dẫn chọc vách liên nhĩ, phương pháp thường dùng hiện nay là:
- Dựa trên bóng nhĩ trái: chia bóng nhĩ trái ra 3 phần từ trên xuống và từ trái sang phải, vị trí (mốc) chọc vách quanh góc 1/4 dưới bên phải (hình 1).
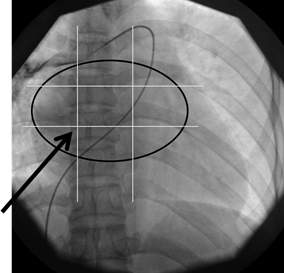
Hình 5. Vị trí chọc vách liên nhĩ dựa trên bóng nhĩ trái
- Dựa trên mốc đường giữa: khoảng cách giữa bờ ngoài bên phải bóng nhĩ trái và đầu ống thông pigtail ở động mạch chủ. Vị trí chọc nằm trên đường giữa này và trong bóng nhĩ trái, trên bờ dưới của nhĩ trái khoảng nửa khoảng nửa đốt sống.
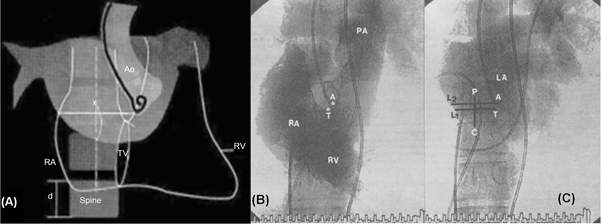
Hình 6. Phương pháp xác định mốc chọc vách liên nhĩ của JS. Hung sử dụng mặt phẳng trước sau trên màn tăng sáng để xác định bóng nhĩ trái và vị trí chọc vách. (A): Sơ đồ phương pháp lấy mốc của Inoue; (B): Đối chiếu chụp buồng tim và các mốc của Inoue; (C): Cách lấy mốc cải tiến của JS. Hung với điểm A thay cho T, điểm chọc vách là P nằm trên đường mid-line.
- Thực hiện chọc vách liên nhĩ dưới hướng dẫn của siêu âm qua thực quản.
- Đưa guidewire lên tĩnh mạch chủ trên trước, sau đó luồn Mullins sheath lên vị trí tĩnh mạch chủ trên, luồn kim chọc vách liên nhĩ (Broukenbourgh) vào trong, đầu kim nằm trong cách đầu sheath khoảng 5 mm.
- Kéo cả hệ thống về đến vị trí cần chọc vách liên nhĩ, điều chỉnh đôi chút hướng kim (thường khoảng 4 - 6h), sau đó tiến hành chọc vách liên nhĩ bằng cách đẩy kim trồi ra ngoài sheath.
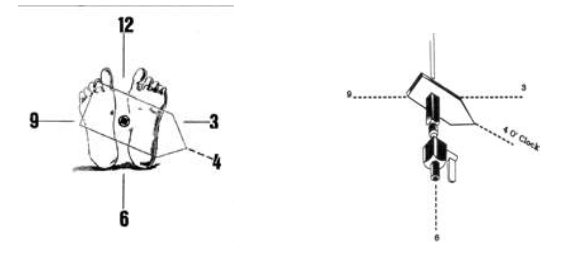
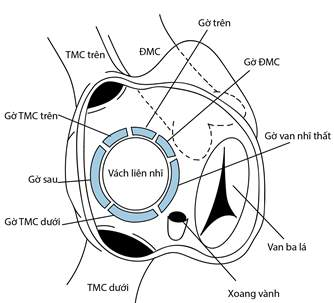
Hình 7. Mô tả định hướng đầu kim chọc theo quy tắc mặt đồng hồ nhìn từ chân người bệnh khi người bệnh nằm ngửa. Hình trên xuống dưới, trái qua phải: Mô tả vách liên nhĩ và các vị trí xung quanh; vị trí hướng đầu kim chỉ 4 giờ; mô tả phần đuôi của kim chọc vách. Chú thích: TMC: Tĩnh mạch chủ; ĐMC: Động mạch chủ.
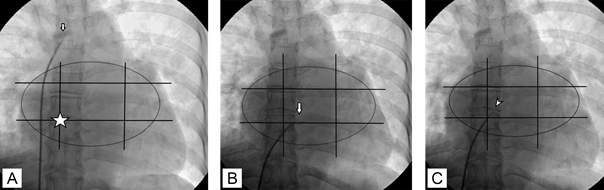
Hình 8. Hình mô tả quá trình chọc vách liên nhĩ: (A) Hệ thống kim chọc - ống thông với đầu ống ở tĩnh mạch chủ trên; (B) Kéo hệ thống đến khi đầu ống thông đến gần mốc chọc; (C) Hơi xoay ra sau 6 giờ và xoay lại 5 giờ cho đầu ống thông tỳ vào vách liên nhĩ và tiến hành chọc (đầu mũi kim đã trồi ra xuyên qua vách).
- Xác định kim chọc đúng nhĩ trái bằng cách bơm một chút cản quang hoặc kết nối áp lực, sau đó đưa Mullins sheath qua vách liên nhĩ sang nhĩ trái.
- Đo áp lực nhĩ trái trước nong, đánh giá chênh áp qua van hai lá trước nong van.
- Tiêm heparin vào buồng nhĩ trái (2000 - 3000 đơn vị).
- Đưa wire vòng qua vách liên nhĩ vào nhĩ trái.
- Dùng que nong (dilator) nong tĩnh mạch đùi và vách liên nhĩ.
- Nong van hai lá bằng bóng:
- Đưa bóng nong (đã được làm căng) vào nhĩ trái dựa trên wire vòng.
- Dùng que lái bóng (stylet) đưa bóng nong qua lỗ van hai lá. Thực hiện động tác đồng trục (accordion) bóng để không bị mắc vào tổ chức dưới van hai lá hạn chế nguy cơ đứt dây chằng, rách lá van và tổn thương bộ máy dưới van.
- Bơm bóng nong từng bước để tách mép van hai lá, đánh giá áp lực nhĩ trái, khả năng bị hở van hai lá tăng… để quyết định tăng cỡ bóng tối ưu.
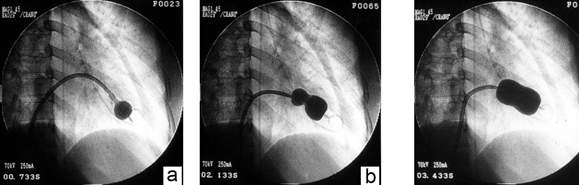
Hình 5. Các bước bơm bóng trong nong van hai lá: (a) bơm nở đầu xa và kéo về để phần eo bóng mắc tại lỗ van hai lá; (b) bơm bóng tiếp nở đầu gần; (c) bơm hết cỡ cho nở toàn bộ bóng.
6.3. Bước 3: Đánh giá kết quả nong van hai lá
- Đánh giá áp lực nhĩ trái, chênh áp qua van hai lá và tình trạng hở van hai lá sau nong thông qua theo dõi đường áp lực nhĩ trái (hình dạng và biên độ sóng a và sóng v).
- Yếu tố chính quyết định kết quả và biến chứng của thủ thuật là hình thái van. Một số yếu tố dự đoán thành công của thủ thuật là tuổi, chức năng tim, áp lực tâm trương thất trái, mức độ nặng của hẹp van hai lá và cung lượng tim. Nhìn chung, nong van hai lá bằng bóng làm tăng gấp đôi diện tích mở van (thường từ 1.0 cm2 tới 2.0 cm2) và giảm 50% đến 60% chênh áp qua van hai lá. Thủ thuật thành công được định nghĩa là khi diện tích mở van lớn hơn 1.5 cm2 và giảm áp lực tâm nhĩ trái xuống dưới 18 mmHg và không có biến chứng, có thể đạt được ở 70% - 95% người bệnh.
- Sau khi đánh giá kết quả nong van đạt được tiêu chí thành công về mặt thủ thuật và không có biến chứng liên quan đến nong van thì wire vòng và que duỗi bóng được đưa vào lại để bóng Inuoe được làm thẳng sau đó rút bớt wire vòng còn lại đoạn ngắn đầu mềm và toàn bộ hệ thống được rút về nhĩ phải. Sau đó đo áp lực động mạch phổi sau nong sẽ được ghi nhận.
6.4. Bước 4: Rút ống thông chụp ra khỏi người bệnh
- Sau khi đánh giá áp lực động mạch phổi sau nong, bác sĩ sẽ tiến hành rút toàn bộ hệ thống bóng Inuoe (đã được làm thẳng bóng dựa trên wire vòng) ra ngoài.
- Tiến hành khâu cầm máu tại chỗ bằng mũi chỉ chữ U hoặc chữ X và băng ép tại chỗ.
6.5. Kết thúc quy trình
- Đánh giá tình trạng người bệnh sau thực hiện kỹ thuật: ý thức, mạch, huyết áp, các dấu hiệu bất thường như đau ngực, khó thở, dấu hiệu thần kinh khu trú.
- Hoàn thiện ghi chép hồ sơ bệnh án, lưu hồ sơ: ghi chép thời gian, tiến trình thực hiện kỹ thuật; các kết quả kèm theo; bảng kiểm người bệnh sau thủ thuật và lưu toàn bộ các giấy tờ này trong hồ sơ bệnh án.
- Bàn giao người bệnh từ phòng can thiệp về phòng điều trị với các nội dung về tình trạng huyết động và các nội dung bàn giao được ghi trong bảng kiểm thủ thuật.
7. THEO DÕI VÀ XỬ TRÍ TAI BIẾN
7.1. Tai biến trong khi thực hiện kỹ thuật
- Theo dõi các chức năng sống còn (nhịp tim, huyết áp, thở…).
- Theo dõi các đường cong áp lực nhĩ trái, mức độ hở hai lá… sau mỗi lần nong van để quyết định tăng cỡ bóng đạt tối ưu.
- Theo dõi phát hiện sớm các biến chứng có thể gặp trong và sau nong van như hở hai lá, tai biến mạch não, tràn dịch màng ngoài tim...
- Theo dõi vị trí đường vào tĩnh mạch: chảy máu, tụ máu.
7.2. Tai biến sau khi thực hiện kỹ thuật
- Phản ứng phản vệ: có thể do nguyên nhân dị ứng với thuốc cản quang với biểu hiện từ nặng đến nhẹ. Xử trí bằng các thuốc chống dị ứng đường tiêm (methylprednisolone, diphenhydramine) hoặc bằng adrenaline theo phác đồ.
- Theo dõi vết chọc mạch để xử lí biến chứng chảy máu hoặc tụ máu tiến triển. Theo dõi màu sắc và nhiệt độ da, có bị tụ máu lan rộng hoặc chảy máu sau khi băng ép hay không, đau tại vị trí băng ép, băng ép quá chặt. Xử trí: có thể nới lỏng băng ép nếu quá chặt; hoặc băng chặt hơn, rộng hơn để bao phủ toàn bộ phần chi bị tụ máu.
- Các biến chứng nhẹ thoáng qua: cường phế vị (nhịp chậm, tụt huyết áp; vã mồ hôi), cho atropin; ngoại tâm thu nhĩ, rung nhĩ thoáng qua… Biến chứng tồn lưu thông liên nhĩ lỗ nhỏ, gặp tỷ lệ ít và không gây những ảnh hưởng đáng kể.
- Tràn dịch màng ngoài tim do thủng thành nhĩ hoặc thành thất: phát hiện sớm, chọc hút dịch kịp thời và truyền máu nếu cần; phẫu thuật cấp cứu.
- Hở hai lá do rách lá van hoặc đứt dây chằng: phát hiện sớm, cho các thuốc ngăn chặn suy tim trái - phù phổi cấp; phẫu thuật thay van cấp khi lâm sàng không ổn định.
7.3. Biến chứng muộn
- Thường liên quan đến biến chứng của đường vào mạch máu (như nhiễm trùng, giả phình, phình động mạch; thông động - tĩnh mạch). Phát hiện sớm và xử trí bằng băng ép lại hoặc phẫu thuật.
TÀI LIỆU THAM KHẢO
1. Inoue K, Hung JS, Chen CR, et al. Mitral stenosis: Inoue balloon catheter technique. In: Cheng TO (ed.), Percutaneous Balloon Valvuloplasty. New York: Igaku-Shoin Medical Publishers, Inc., 1992: 237-79.
2. Hung JS, Lau KW, Lo PH, et al. Complications of Inoue-balloon mitral commissurotomy: Impact of operator experience and evolving tech- nique. Am Heart J 1999;138:114-21.
3. Lau KW, Hung JS. A simple balloon-sizing method in Inoue-balloon percutaneous transvenous mitral commissurotomy. Catheter Cardio- ![]() vasc Diagn 1994;33:120-9.
vasc Diagn 1994;33:120-9.
4. Hung JS. Atrial septal puncture technique in percutaneous transvenous mitral commissurotomy: Mitral valvuloplasty using the Inoue balloon catheter technique. Catheter Cardiovasc Diagn 1992;26:275-84.
5. Phạm Mạnh Hùng. Tim mạch can thiệp. Hà nội: Nhà xuất bản y học; 2022: 1125-1150.
- Đăng nhập để gửi ý kiến

