1. ĐẠI CƯƠNG
Tăng huyết áp (THA) là bệnh thường gặp; ngoài điều trị thuốc tăng huyết áp, hiện nay trên thế giới còn áp dụng nhiều phương pháp can thiệp để phối hợp, bổ sung và/hoặc thay thế điều trị thuốc. Phương pháp triệt đốt thần kinh giao cảm động mạch thận qua đường ống thông bằng năng lượng tần số radio là một phương pháp mới, làm giảm con số huyết áp, giảm lượng thuốc hạ áp cần sử dụng và giảm các biến chứng nặng nề do THA gây ra.
2. CHỈ ĐỊNH
Người bệnh tăng huyết áp theo tiêu chuẩn Hội Tim mạch Châu Âu, Hội Tim mạch học Hoa Kỳ, Hội Tim mạch học Nhật Bản, Đồng thuận của tổ chức triệt phá thần kinh giao cảm động mạch thận châu Á, Đồng thuận của Hiệp hội Tăng huyết áp Đài Loan và Hiệp hội Tim mạch Đài Loan:
- Tăng huyết áp kháng trị.
- Người bệnh tăng huyết áp từ chối dùng thuốc.
- Người bệnh tăng huyết áp có nhu cầu giảm số lượng thuốc, giảm liều lượng thuốc.
- Tăng huyết áp khó kiểm soát (dùng ≥ 2 nhóm thuốc hạ huyết áp, có kèm theo rối loạn nhịp tim, rung nhĩ, ngoại tâm thu thất, nhịp chậm xoang hoặc suy tim hoặc tăng huyết áp sáng sớm hoặc không kiểm soát được con số huyết áp khi đo một trong số biện pháp gồm huyết áp phòng khám, huyết áp tại nhà, huyết áp lưu động 24 giờ).
- Tuổi 18 - 85.
3. CHỐNG CHỈ ĐỊNH
- Bất thường động mạch thận (loạn sản động mạch thận, bất thường giải phẫu động mạch thận, đường kính mạch thận bé < 3 mm, động mạch thận ngắn có chiều dài < 20 mm).
- Suy thận nặng với mức lọc cầu thận eGFR < 45 mL/phút/1,73 m2 dựa trên MDRD.
- Đái tháo đường type I.
- Nhồi máu cơ tim gần đây, đau thắt ngực không ổn định trong vòng 6 tháng hoặc đang có kế hoạch phẫu thuật trong 6 tháng.
- Người bệnh có hẹp van động mạch chủ khít hoặc hẹp van hai lá khít hoặc hở van hai lá nhiều có chỉ định phẫu thuật thay van/sửa van hoặc kẹp van qua đường ống thông.
- Người bệnh mang thai hoặc có kế hoạch mang thai.
- Người bệnh có lóc tách động mạch chủ.
- Người bệnh có tăng áp động mạch phổi tiên phát nặng.
- Người bệnh mắc nhiễm trùng cấp tính hoặc bệnh nghiêm trọng.
4. THẬN TRỌNG
Người bệnh đang dùng một số loại thuốc như metformin, thuốc chống đông máu.
5. CHUẨN BỊ
5.1. Người thực hiện
- 03 bác sĩ.
- 03 điều dưỡng và/hoặc kỹ thuật y.
5.2. Thuốc
- Thuốc sát trùng: Povidone-iodine hoặc cồn trắng 70 độ.
- Thuốc gây tê tại chỗ: lidocaine hoặc procaine.
- Thuốc chống đông đường tiêm tĩnh mạch: heparin thường hoặc heparin trọng lượng phân tử thấp (enoxaparin).
- An thần, giảm đau: diazepam hoặc fentanyl hoặc paracetamol trước chọc động mạch đùi.
- Thuốc giãn mạch: nitroglycerin (0,2 - 0,4 mg) qua ống thông trước đốt mỗi bên.
- Các thuốc dùng trong cấp cứu tim mạch: fentanyl, atropin, dobutamin, adrenalin,... và chuẩn bị sẵn máy sốc điện.
- Natri clorid 0,9% 500 mL và natri clorid 0,9% 1000 mL dùng để truyền tĩnh mạch, bơm vào người bệnh và tráng rửa dụng cụ.
- Thuốc cản quang: tùy theo tình trạng người bệnh để lựa chọn loại thuốc cản quang phù hợp.
5.3. Thiết bị y tế
- Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay, toan vô khuẩn.
- Gạc vô khuẩn; bơm 5 mL, 10 mL, 20 mL, 50 mL; dụng cụ ba chạc.
- Bộ dụng cụ mở đường vào động mạch: bộ sheath, kim chọc mạch.
- Dây điện cực triệt đốt rối loạn nhịp (ablation catheter): loại chuyên dụng hoặc loại cải tiến dùng loại điện cực đốt thông thường trong điều trị các rối loạn nhịp tim với chiều dài đầu điện cực 4 mm, đường kính điện cực 7F, điện cực đốt có cảm biến nhiệt độ, có loại gập duỗi 1 hướng (unidirectional) và 2 hướng (bi-directional).

Hình 1. Điện cực thăm dò (trái) và điện cực đốt (phải)
Một số dụng cụ khác
- Tuohy Borst.
- Thước cản quang.
- Guidewire (0,038 inch, không ngậm nước).
- Túi nước muối có heparin.
- Ống thông RDC/RDC-1, JR hoặc LIMA với đường đùi.
- Long sheath 5F/6F với tiếp cận qua đường cánh tay.
- Hệ thống mô hình kết nối.
- Hệ thống máy chụp mạch số hóa và các thiết bị xử lý, lưu trữ hình ảnh tích hợp.
- Hệ thống máy theo dõi huyết động đi kèm.
- Các trang thiết bị cơ bản theo dõi và cấp cứu: máy sốc điện; máy tạo nhịp tạm thời; máy hút đờm; máy theo dõi nhịp tim, huyết áp.
- Các trang thiết bị khác đi kèm (không bắt buộc): máy đo bão hòa oxy máu…
- Máy phát năng lượng sóng tần số radio phù hợp (kết nối được với ống thông điện cực theo từng hãng sản xuất). Hệ thống máy HAT-300 Smart, máy có công suất phát năng lượng tối đa là 75W, có khả năng kiểm soát năng lượng và nhiệt độ với nhiều chế độ điều trị khác nhau.
5.4. Người bệnh
- Được giải thích rõ ràng và đồng ý thực hiện thủ thuật, đồng thời ký vào bản cam kết làm thủ thuật (hoặc người đại diện cho người bệnh ký).
- Nằm ngửa trên bàn can thiệp, bộc lộ các vị trí tĩnh mạch đùi.
- Kiểm tra tiền sử bệnh lý liên quan đến thủ thuật như tiền sử xuất huyết tiêu hóa, các bệnh rối loạn đông máu, dị ứng thuốc cản quang.
- Dùng đầy đủ các loại thuốc trước thủ thuật theo y lệnh (như: kháng đông, kháng sinh…).
- Kiểm tra các dấu hiệu sinh tồn: mạch, huyết áp, nhịp thở, nhiệt độ, SpO2.
5.5. Hồ sơ bệnh án
- Đúng người bệnh (tên, tuổi, giới, và các giấy tờ theo quy định).
- Cam kết của người bệnh hoặc người giám hộ hợp pháp.
- Đúng chỉ định: đã có biên bản hội chẩn chuyên môn và chỉ định triệt đốt thần kinh giao cảm động mạch thận theo quy định của cơ sở y tế.
- Đúng loại thủ thuật dự kiến: triệt đốt thần kinh giao cảm động mạch thận.
- Các thông số về dấu hiệu sinh tồn, lâm sàng cơ bản.
- Có đủ các xét nghiệm cơ bản (công thức máu, sinh hóa, đông máu cơ bản).
- Hoàn thiện bảng kiểm thủ thuật (trước và sau thủ thuật).
5.6. Thời gian thực hiện kỹ thuật: 90 phút.
5.7. Địa điểm thực hiện kỹ thuật: Phòng tim mạch can thiệp.
5.8. Kiểm tra hồ sơ và người bệnh
- Đối chiếu đầy đủ thông tin người bệnh: họ tên, tuổi (năm sinh), chẩn đoán, vị trí tổn thương cần can thiệp, dị ứng thuốc (nếu có).
- Hồ sơ bệnh án: chỉ định can thiệp, kết quả xét nghiệm cơ bản, biên bản hội chẩn, giấy cam đoan thủ thuật, bảng kiểm thực hiện thủ thuật.
- Đánh giá người bệnh: đánh giá toàn trạng, dấu hiệu sinh tồn, tình trạng nhiễm trùng, tình trạng chảy máu.
- Thực hiện bảng kiểm an toàn thủ thuật theo quy định Bộ Y tế, xác nhận đúng người, đúng thủ thuật, đúng vị trí trước can thiệp.
6. TIẾN HÀNH QUY TRÌNH KỸ THUẬT
6.1. Bước 1: Tạo đường vào mạch máu
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu và trải toan vô khuẩn.
- Gây tê tại chỗ và tạo đường vào động mạch đùi trái với bộ sheath chuyên dụng 6F, tráng rửa sheath bằng nước muối sinh lý pha heparin.
6.2. Bước 2: Chụp động mạch thận 2 bên
- Sau khi tạo đường vào thành công, tiêm heparin 50 đơn vị/kg hoặc 5000 đơn vị (với người lớn).
- Chụp động mạch thận chọn lọc 2 bên qua đường động mạch đùi bên trái (ống thông JR4) để loại trừ hẹp động mạch thận.
6.3. Bước 3: Tiến hành triệt đốt thần kinh giao cảm động mạch thận qua đường ống thông
- Gây tê tại chỗ và mở đường vào động mạch đùi phải với bộ sheath chuyên dụng 8F, tráng rửa sheath bằng nước muối sinh lý pha heparin.
- Đưa catheter đốt có đầu điều khiển hướng 7 Fr vào mạch thận qua guiding can thiệp.
- Qua đường động mạch đùi đối diện, bơm thuốc cản quang để xác định vị trí đầu điện cực đốt.
- Mỗi bên động mạch thận đốt 4 - 6 điểm, có thể đốt nhiều điểm hơn tùy trường hợp người bệnh, mỗi điểm cách nhau khoảng 5 mm, vị trí được kéo dần về từ đầu xa đến gần và xoắn ốc vòng theo chu vi của mạch thận.
- Các thông số về trở kháng và nhiệt độ được theo dõi liên tục trong quá trình đốt điện:
- Năng lượng được điều chỉnh tối đa tới 8 - 13 watts.
- Nhiệt độ điện cực (trung bình 47 ± 6º C) và trở kháng (trung bình 225 ± 24 ohms) được theo dõi liên tục trong mỗi lần phát năng lượng; 40 - 75º C.
- Thời gian đốt mỗi điểm là 60 giây.
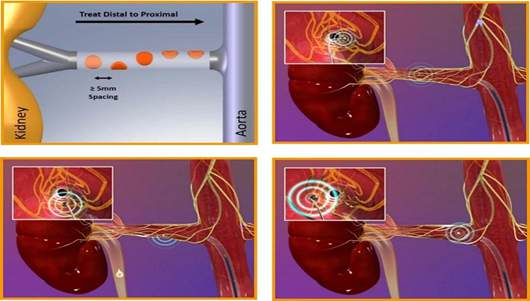
Hình 2. Vị trí triệt phá và chiến lược đốt giao cảm mạch thận.
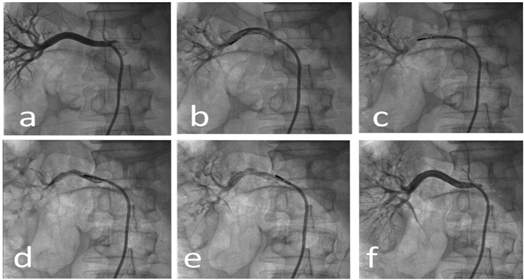
Hình 3. Quy trình triệt phá thần kinh giao cảm thận qua đường ống thông.
6.4. Bước 4: Đánh giá kết quả sau triệt đốt thần kinh giao cảm động mạch thận qua đường ống thông
- Chụp lại động mạch thận 2 bên để loại trừ các biến chứng có thể gặp.
- Đánh giá huyết áp và các dấu hiệu sinh tồn sau khi triệt đốt.
6.5. Kết thúc quy trình
- Tháo dụng cụ đốt.
- Đánh giá tình trạng người bệnh sau thực hiện kỹ thuật: ý thức, mạch, huyết áp, các dấu hiệu bất thường khác.
- Hoàn thiện ghi chép hồ sơ bệnh án, lưu hồ sơ: ghi chép thời gian, tiến trình thực hiện kỹ thuật; các kết quả kèm theo; bảng kiểm người bệnh sau thủ thuật và lưu toàn bộ các giấy tờ này trong hồ sơ bệnh án.
- Bàn giao người bệnh từ phòng can thiệp về phòng điều trị với các nội dung về tình trạng huyết động và các nội dung bàn giao được ghi trong bảng kiểm thủ thuật.
7. THEO DÕI VÀ XỬ TRÍ TAI BIẾN
7.1. Tai biến trong và ngay sau khi thực hiện kỹ thuật
- Tách thành động mạch thận gây hẹp/tắc: cần phát hiện sớm, đặt stent.
- Nhịp chậm, cường phế vị: cho giảm đau đầy đủ cho người bệnh, thao tác thủ thuật cần nhẹ nhàng, tránh các động tác thô bạo. Nếu có tình trạng nhịp chậm cần cho atropin, truyền dịch và bơm thuốc cản quang kiểm tra đánh giá dòng chảy mạch thận.
- Co thắt động mạch thận: cần thêm nitroglycerin qua catheter.
- Dòng chảy chậm động mạch thận: tiêm nitroglycerin, adenosine…
- Phù thành động mạch thận: thường tự hết theo thời gian.
- Tổn thương nội mạc: có nhiều nghiên cứu đang trong quá trình thực hiện để đánh giá tình trạng tổn thương nội mạc và điều này không ảnh hưởng nhiều đến người bệnh.
- Phản ứng phản vệ: có thể do nguyên nhân dị ứng với thuốc cản quang với biểu hiện từ nặng đến nhẹ. Xử trí bằng các thuốc chống dị ứng đường tiêm (methylprednisolone, diphenhydramine) hoặc bằng adrenaline theo phác đồ.
- Theo dõi vết chọc động mạch sau khi rút sheath để xử lí biến chứng chảy máu hoặc tụ máu tiến triển sau khi ép mạch. Theo dõi màu sắc và nhiệt độ da, có bị tụ máu lan rộng hoặc chảy máu sau khi băng ép hay không, đau tại vị trí băng ép, băng ép quá chặt. Xử trí: có thể nới lỏng băng ép nếu quá chặt; hoặc băng chặt hơn, rộng hơn để bao phủ toàn bộ phần chi bị tụ máu.
7.2. Tai biến muộn
- Thường liên quan đến biến chứng của đường vào mạch máu (như giả phình, phình động mạch; thông động - tĩnh mạch). Phát hiện sớm và xử trí bằng băng ép lại hoặc phẫu thuật.
- Hình thành mảng xơ vữa mới gây hẹp động mạch thận: đây là biến chứng hiếm gặp. Điều trị đặt stent động mạch thận nếu có tình trạng hẹp nặng.
TÀI LIỆU THAM KHẢO
1. Phạm Mạnh Hùng. Tim mạch can thiệp; Nhà xuất bản Y học 2022.
2. Ahmed H, Neuzil P, Skoda L, Petru J, Sediva L, Schejbalova M, Reddy VY, (2012), “Renal sympathetic denervation using an irrigated radiofrequency ablation catheter for the management of drug-resistant hypetension”, JACC Cardiovacs Interv, 5(7), pp.758-65.
3. Atherton DS, Deep NL, Mendelsohn FO, (2012), “Micro-anatomy of the renal sympathetic nervous system: a human postmortem histologic study”, Clin Anat., 25(5), pp.628-33.
4. Andre JL, Monneau JP, Gueguen R, Deschamps JP. Five-year incidence of hypertension and its concomitants in a population of 11 355 adults unselected as to disease. Eur Heart J 1982; 3(suppl C):53 - 58.
5. Aalbers J., (2012), “Renal denervation in Symplicity trials and real-life setting continue to show significal blood pressure reduction in all treatment groups”, Cardiovasc J Afr., 23(9), pp.524.
6. M. Caulfield, M. Belder, et al, (2012), “The Joint UK Societies’ Consensus Statement on Renal Denervation for Resistant Hypertension”.
- Đăng nhập để gửi ý kiến

