1. Đại cương
Sốc điện ngoài lồng ngực (thường được gọi tắt là sốc điện) là một phương pháp điều trị cho phép dập tắt, bình ổn nhanh chóng phần lớn các rối loạn nhịp tim.
Sốc điện gây ra sự khử cực đối với tất cả các tế bào cơ tim đang bị kích thích, cắt đứt các vòng vào lại hoặc bất hoạt các ổ hoạt động ngoại vị bằng cách tái đồng bộ hoạt động điện học trong tế bào cơ tim. Nhịp xoang thường được thiết lập sau một khoảng ngừng điện học ngắn xuất hiện ngay sau khi sốc điện. Hiệu quả của sốc điện phụ thuộc vào điện thế khi sốc điện và sức kháng trở của tổ chức. Một số yếu tố có ảnh hưởng mang tính quyết định đối với sức kháng trở nói trên đó là hình thái người bệnh, tình trạng phổi, lồng ngực của người bệnh.
2. Chỉ định
- Tất cả những rối loạn nhịp nhanh gây ngừng tuần hoàn, mất ý thức hoặc suy giảm huyết động nghiêm trọng như tụt huyết áp, vô mạch… đều được chỉ định sốc điện ngoài lồng ngực cấp cứu. Sốc điện ngoài lồng ngực được thực hiện càng nhanh càng tốt nếu có thể ngay khi những hình ảnh rối loạn nhịp nhanh sau được ghi nhận trên giấy hoặc trên màn hình theo dõi điện tâm đồ:
- Rung thất: là nguyên nhân thường gặp gây ngừng tuần hoàn. Sốc điện càng sớm càng có nhiều cơ may mang lại đối với người bệnh. Ngày nay, đa phần các máy sốc điện đều là máy sốc điện 2 pha, đối với máy sốc 2 pha, mức năng lượng sốc lần đầu 150 J, lần 2 là 200 J và tối đa là 270 J. Nếu sốc điện không thành công thì ngay sau đó phải tiến hành hồi sức cấp cứu tiếp tục: ép tim ngoài lồng ngực, thông khí nhân tạo, điều chỉnh thăng bằng toan kiềm và những rối loạn điện giải nếu có. Theo dõi liên tục điện tâm đồ trên màn hình, nếu rung thất sóng lớn thì lại tiếp tục tiến hành sốc điện ở mức năng lượng tối đa.
- Nhịp nhanh thất: là nguyên nhân chính gây suy giảm huyết động. Khi dấu hiệu suy giảm huyết động xảy ra, cần nhanh chóng tiến hành sốc điện với mức năng lượng cho lần sốc đầu tiên là 150 J. Nếu không thành công thì có thể nâng mức năng lượng lên 200 J, tiếp đến là 270 J. Cần lưu ý là nhịp nhanh thất do ngộ độc digitalis, chỉ định sốc điện nên ở mức năng lượng thấp.
- Những rối loạn nhịp nhanh trên thất như cuồng nhĩ, tim nhanh nhĩ trừ rung nhĩ (xin xem bài riêng), mức năng lượng sốc thường từ 100 J.
- Hội chứng Wolf-Parkinson-White khi rối loạn nhịp nhĩ nhanh (thường nhất là rung nhĩ) dẫn truyền xuống tâm thất theo đường dẫn truyền phụ, có nguy cơ gây rung thất.
3. Chống chỉ định
- Không có chống chỉ định trong các trường hợp sốc điện cấp cứu.
- Chống chỉ định sốc điện có chuẩn bị: huyết khối trong các buồng tim.
4. Thận trọng
- Đánh giá nhanh tình trạng kháng đông nếu có thể.
- Chuẩn bị sẵn thuốc và thiết bị cấp cứu (adrenaline, amiodarone, nội khí quản...).
- Thận trọng ở người bệnh có máy tạo nhịp hoặc ICD.
5. Chuẩn bị
5.1. Người thực hiện
- 02 bác sĩ.
- 02 điều dưỡng.
5.2. Thuốc
Thuốc cấp cứu ngừng tuần hoàn theo quy định.
5.3. Thiết bị y tế
- Máy sốc điện 2 pha phải trong tình trạng hoạt động tốt, bộ phận đồng bộ hoạt động chuẩn.
- Hai cần sốc phải sạch, tiếp xúc tốt với da ngực người bệnh và phải phóng điện đúng công suất cài đặt.
- Máy theo dõi điện tâm đồ, huyết áp động mạch, nhịp thở, SpO2.
- Dụng cụ và thuốc gây mê.
- Dụng cụ để người bệnh thở oxy qua mũi hoặc qua mặt nạ.
- Canule Malot.
- Bóng Ambu.
- Dụng cụ đặt nội khí quản, máy hút.
- Xe đựng dụng cụ cấp cứu có thuốc và dụng cụ cấp cứu ngừng tuần hoàn theo quy định.
5.4. Người bệnh
- Trong trường hợp sốc điện cấp cứu: tiến hành sốc điện ngay lập tức.
- Giải thích cho người bệnh về cách tiến hành kỹ thuật.
- Nằm yên, không cử động.
- Nếu người bệnh kích thích vật vã thì phải dùng thuốc an thần.
5.5. Hồ sơ bệnh án
- Bệnh án cần được hoàn thiện đầy đủ thủ tục hành chính, ghi nhận xét trong quá trình khám, điều trị và ghi y lệnh đầy đủ theo quy chế bệnh án.
5.6. Thời gian thực hiện kỹ thuật: Dự kiến 15 - 30 phút.
5.7. Địa điểm thực hiện kỹ thuật
- Phòng thực hiện kỹ thuật.
- Phòng phẫu thuật.
- Buồng bệnh.
5.8. Kiểm tra hồ sơ và người bệnh
- Đúng người bệnh.
- Đúng chỉ định.
- Đúng loại thủ thuật dự kiến.
6. Tiến hành quy trình kỹ thuật
Sốc điện ngoài lồng ngực ngay lập tức cho những người bệnh ngừng tuần hoàn do rung thất hay nhịp nhanh thất làm người bệnh mất huyết động, mất ý thức ngay khi xác định những hình ảnh rối loạn nhịp nói trên trên điện tâm đồ. Hình ảnh điện tâm đồ này được ghi nhận thông qua thiết bị theo dõi điện tâm đồ hay từ 2 bản cực sốc của máy sốc điện đặt trên lồng ngực của người bệnh. Lưu ý lúc này không nên mất thời gian làm điện tâm đồ 12 chuyển đạo cho người bệnh.
6.1. Bước 1: Nhanh chóng bôi gen dẫn điện lên 2 bản cực sốc, đặt mức năng lượng của máy sốc cho lần sốc đầu tiên là 150 J. Nếu là nhịp nhanh thất, cần điều chỉnh nút đồng bộ trên máy sốc.
6.2. Bước 2: Đặt bản sốc lên lồng ngực của người bệnh, 1 bản cực sốc bên bờ phải xương ức, cách xương ức 1 cm và cách xương đòn 3 cm, bản cực sốc thứ 2 đặt ở vùng mỏm tim. Người đánh sốc quan sát người bệnh và xung quanh, khi đã thấy an toàn cho mọi người thì tiến hành phóng điện.
6.3. Bước 3: Bộ phận cấp cứu ngừng tuần hoàn vẫn duy trì hô hấp của người bệnh. Nếu nhịp xoang được thiết lập thì tiếp tục bóp bóng và cấp cứu ngừng tuần hoàn nâng cao.
6.4. Bước 4: Nếu điện tâm đồ vẫn là rung thất sóng lớn hoặc nhịp nhanh thất, tiến hành sốc điện ở mức năng lượng 200 J. Nếu không kết quả, nâng mức năng lượng sốc lên 270 J và tiếp tục cho đến khi nhịp xoang được thiết lập.
6.5. Bước 5: Nếu điện tâm đồ là rung thất sóng nhỏ: tiếp tục ép tim, bóp bóng, cấp cứu ngừng tuần hoàn nâng cao, tiêm adrenalin qua tĩnh mạch trung tâm, qua nội khí quản hoặc tiêm thẳng vào tim, điều chỉnh điện giải… Khi điện tâm đồ có hình ảnh rung thất sóng lớn thì lại tiếp tục sốc điện. Mức năng lượng cao nhất quy ước cho từ lần sốc thứ 3 trở đi là 270 J.
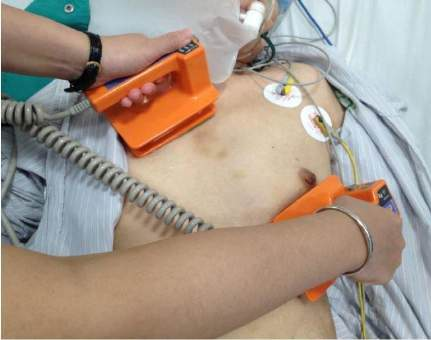
Hình 2. Sốc điện ngoài lồng ngực
6.6. Kết thúc quy trình
- Đánh giá tình trạng người bệnh sau thực hiện kỹ thuật.
- Hoàn thiện ghi chép hồ sơ bệnh án, lưu hồ sơ.
- Bàn giao người bệnh cho bộ phận tiếp theo.
7. Theo dõi và xử trí tai biến
- Lâm sàng: nhịp tim, nhịp thở, huyết áp, độ bão hòa oxy máu động mạch trên monitor theo dõi liên tục.
- Cần lưu ý là người bệnh có thể rung thất hoặc tái phát các rối loạn nhịp như trước khi sốc điện nên trong 24 giờ đầu phải theo dõi sát người bệnh và tìm hiểu và điều trị các nguyên nhân gây nên những rối loạn nhịp nói trên.
- Điện tâm đồ: nếu xuất hiện các rối loạn nhịp thì sẽ phải xử trí bằng các thuốc chống loạn nhịp. Lưu ý nếu ngoại tâm thu thất xuất hiện ở người bệnh vừa được sốc điện do rung thất, nhịp nhanh thất thì cần xử lý ngay bằng xylocain tiêm truyền tĩnh mạch, nếu ngoại tâm thu nhĩ xuất hiện ở những người bệnh rung nhĩ hay hội chứng Wolf-Parkinson-White vừa được sốc điện thì cần xử trí bằng amiodaron truyền tĩnh mạch.
- Điều chỉnh điện giải và thăng bằng kiềm toan.
Tài liệu tham khảo
- Link MS, et al. Part 6: electrical therapies: automated external defibrillators, defibrillation, cardioversion, and pacing: 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2010 Nov 2;122(18 Suppl 3):S706-19. doi: 10.1161/CIRCULATIONAHA.110.970954.
- Neumar RW et al. Part 8: adult advanced cardiovascular life support: 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2010 Nov 2;122(18 Suppl 3):S729-67. doi: 10.1161/CIRCULATIONAHA.110.970988. Erratum in: Circulation. 2011 Feb 15;123(6):e236.
- Craen, Alexandra, and José A. Rubero. "Synchronized Electrical Cardioversion." Atlas of Emergency Medicine Procedures. Cham: Springer International Publishing, 2022. 169-171.
- Demir, Mevlut. "Cardioversion." Updates on Cardiac Defibrillation, Cardioversion and AED Development. IntechOpen, 2023.
- Brandes, Axel, et al. "Cardioversion of atrial fibrillation and atrial flutter revisited: current evidence and practical guidance for a common procedure." EP Europace 22.8 (2020): 1149-1161.
- Đăng nhập để gửi ý kiến

