1. Đại cương
Phá vách liên nhĩ qua đường ống thông là thủ thuật sử dụng bóng phá vách để tạo ra sự lưu thông không hạn chế của dòng máu ở tầng nhĩ với mục đích làm giảm áp lực của tâm nhĩ, duy trì cung lượng tim hoặc để đạt được sự hòa trộn máu trong tâm nhĩ đầy đủ nhằm cải thiện độ bão hòa oxy toàn thân.
2. Chỉ định
- Giảm áp lực nhĩ trái ở người bệnh tăng áp lực tĩnh mạch phổi nặng, suy chức năng tâm thu thất trái nặng, hở van hai lá nặng.
- Duy trì cung lượng tim trong: teo van ba lá và bất thường hồi lưu tĩnh mạch phổi hoàn toàn, suy thất phải kèm hẹp nặng đường ra thất phải hoặc tăng áp lực động mạch phổi nặng.
- Trộn lẫn máu giữa các vòng tuần hoàn để cải thiện độ bão hòa oxy: chuyển gốc động mạch.
- Giảm sức cản mạch máu phổi.
3. Chống chỉ định
- Không có chống chỉ định tuyệt đối.
4. Thận trọng
- Suy tim rất nặng, không đáp ứng hoặc đáp ứng rất chậm với điều trị nội khoa tích cực.
- Rối loạn đông máu nặng.
- Dị ứng với thuốc cản quang.
- Can thiệp ở người bệnh cân nặng thấp (< 2,5 kg).
5. Chuẩn bị
5.1. Người thực hiện
- 02 bác sĩ.
- 03 điều dưỡng.
- 01 kỹ thuật y chẩn đoán hình ảnh.
5.2. Thuốc
- Thuốc cản quang.
- Thuốc chống đông máu: Heparin không phân đoạn.
- Thuốc Prostaglandin E1 (alprostadil): dùng trong trường hợp cần duy trì ống động mạch.
- Thuốc gây mê. (Tham khảo chi tiết trong quy trình gây mê của BYT).
- Dung dịch sát khuẩn: povidone-iodine và cồn trắng 70 độ.
- Dịch truyền: Natri clorid 0.9%.
5.3. Thiết bị y tế
- Bàn để dụng cụ: bao gồm bộ toan vô khuẩn, bộ bát vô khuẩn, áo thủ thuật, găng tay.
- Gạc vô khuẩn; bơm 1 mL, bơm 5 mL, 10 mL, 20 mL, 50 mL; dụng cụ ba chạc, dụng cụ kết nối và chia đường (manifold).
- Túi camera vô trùng.
- Bộ dụng cụ mở đường vào tĩnh mạch: bộ introducer sheath, kim chọc mạch.
- Bộ dụng cụ phẫu thuật, thủ thuật.
- Bơm tiêm thuốc cản quang, dây nối để nối manifold với lọ thuốc cản quang; dây đo áp lực, xi lanh xoáy để hút và bơm thuốc cản quang.
- Bơm áp lực cao.
- Dụng cụ để cầm máu/băng ép mạch: băng dính, băng keo, dụng cụ khâu/bít mạch máu.
- Dây dẫn đường các loại cho ống thông.
- Ống thông can thiệp các loại, các cỡ.
- Bộ thả dù, bóng nong, multisnare lấy dị vật.
- Hệ thống chụp mạch số hóa, xóa nền kèm phụ kiện tiêu chuẩn.
- Bàn can thiệp.
- Máy siêu âm tim, máy sốc tim, máy đo khí máu, máy sưởi ấm người bệnh.
- Hệ thống oxy - khí nén - khí hút.
- Giường người bệnh, cáng, xe vận chuyển người bệnh.
- Bộ váy chì, giáp cổ chì.
5.4. Người bệnh
- Người bệnh đã được chẩn đoán và hội chẩn tim mạch có chỉ định phá vách liên nhĩ qua đường ống thông.
- Bác sĩ can thiệp khám và giải thích gia đình người bệnh về bệnh, cách thức tiến hành thủ thuật, nguy cơ, rủi ro và biến chứng có thể xảy ra trước trong và sau thủ thuật, tiên lượng bệnh, ký cam đoan thủ thuật.
- Bác sĩ gây mê khám và chuẩn bị người bệnh theo quy định của Bộ Y tế.
5.5. Hồ sơ bệnh án
Hoàn thiện hồ sơ bệnh án đúng, đủ theo quy định, đặc biệt chú ý có đủ các nội dung sau:
- Có đủ các xét nghiệm cơ bản cần thiết trước thủ thuật: công thức máu, đông máu cơ bản, nhóm máu, sinh hóa máu (chức năng gan, thận, tình trạng nhiễm trùng, điện giải đồ, Protein, Albumin…), chẩn đoán hình ảnh (siêu âm tim, X-quang tim phổi, chụp cắt lớp vi tính, cộng hưởng từ, thông tim chẩn đoán nếu cần), điện tâm đồ. Xét nghiệm sàng lọc HIV test nhanh, HbsAg cần thiết trong một số tình huống như nghi ngờ nhiễm, không khuyến cáo sàng lọc toàn bộ tất cả người bệnh trước thủ thuật.
- Có biên bản hội chẩn thông qua thủ thuật.
- Có giấy cam đoan chấp nhận thủ thuật và gây mê hồi sức.
- Có phiếu khám gây mê trước thủ thuật, bảng kiểm an toàn thủ thuật, phiếu theo dõi người bệnh trong thủ thuật.
- Có phiếu lược đồ thủ thuật.
5.6. Thời gian thực hiện kỹ thuật: 60 phút.
5.7. Địa điểm thực hiện kỹ thuật: Phòng tim mạch can thiệp.
5.8. Kiểm tra hồ sơ và người bệnh
- Đối chiếu đầy đủ thông tin người bệnh: họ tên, tuổi (năm sinh), chẩn đoán, vị trí tổn thương cần can thiệp, dị ứng thuốc (nếu có).
- Hồ sơ bệnh án: chỉ định can thiệp, kết quả xét nghiệm cơ bản, biên bản hội chẩn, giấy cam đoan thủ thuật, bảng kiểm thực hiện thủ thuật, biên bản khám tiền mê.
- Đánh giá người bệnh: đánh giá toàn trạng, dấu hiệu sinh tồn, tình trạng nhiễm trùng, tình trạng chảy máu, người bệnh được thực hiện đầy đủ y lệnh trước can thiệp (thuốc, vệ sinh vị trí chọc mạch trước can thiệp).
- Thực hiện bảng kiểm an toàn thủ thuật theo quy định Bộ Y tế, xác nhận đúng người, đúng thủ thuật, đúng vị trí trước can thiệp.
6. Tiến hành quy trình kỹ thuật
Kỹ thuật được thực hiện với sự kết hợp của các chuyên khoa tim mạch, gây mê hồi sức…
6.1. Bước 1: Khám lâm sàng và chuẩn bị người bệnh
- Đưa người bệnh vào phòng can thiệp đã chuẩn bị các dụng cụ cần thiết.
- Bộc lộ và sát trùng vị trí chuẩn bị can thiệp. Trải toan vô khuẩn.
- Tiến hành gây mê nội khí quản hay gây tê tùy trường hợp cụ thể.
- Đặt đường truyền tĩnh mạch trung tâm.
6.2. Bước 2: Mở đường mạch máu vào buồng tim. Tiêm heparin tĩnh mạch với liều 50 đơn vị/kg
- Phương pháp tiếp cận: theo vị trí giải phẫu hoặc dưới hướng dẫn của siêu âm.
- Đường tiếp cận mạch máu: theo đường mạch máu ở đùi, tĩnh mạch cảnh hoặc tĩnh mạch gan, tĩnh mạch rốn.
6.3. Bước 3
Đưa bóng phá vách vào nhĩ phải, hướng ra sau, sang trái để vào nhĩ trái. Trong một số trường hợp khó khăn, cần đưa dây dẫn để đưa bóng từ nhĩ phải sang nhĩ trái. Có thể kiểm tra xem ống thông đã sang nhĩ trái chưa bằng siêu âm tim: bơm nước thấy hình ảnh bóng cản âm ở nhĩ trái.
6.4. Bước 4
Sau khi bóng được định vị ở tâm nhĩ trái và vị trí được xác nhận (bằng soi huỳnh quang và/hoặc siêu âm tim), bóng được bơm căng với một lượng hỗn hợp chất cản quang/nước muối thích hợp (1/4) trong khi giữ bóng áp vào vách liên nhĩ.
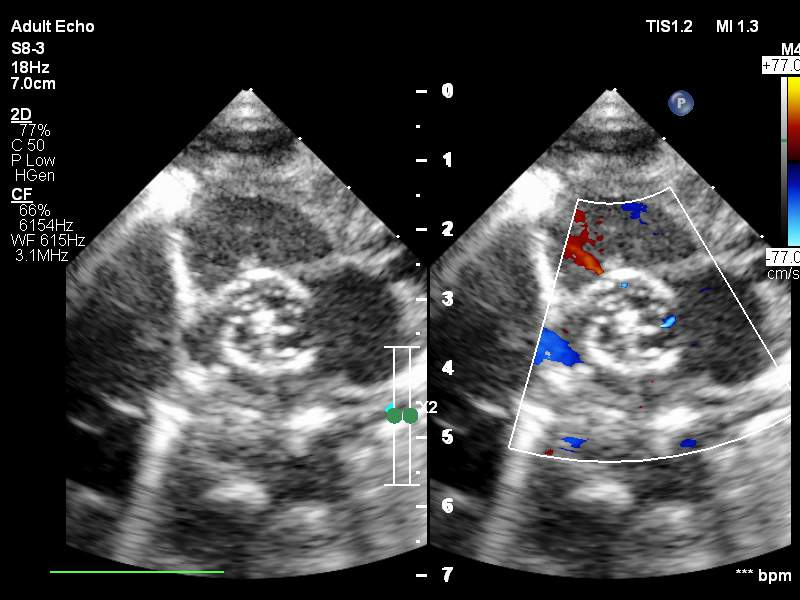
Hình 1: Hình ảnh phá vách liên nhĩ bằng bóng
6.5. Bước 5
Khóa bơm và giật dứt khoát về tâm nhĩ phải. Bóng sau đó được hút âm càng nhanh càng tốt. Quá trình này được lặp lại ít nhất một lần cho đến khi không còn lực cản nào để bóng đi qua vách liên nhĩ.
6.6. Bước 6
Sau đó, siêu âm tim đánh giá kết quả. Nếu thành công, vừa hút âm vừa rút bóng từ từ ra ngoài. Rút hệ thống ống thông, băng ép cầm máu vết chọc mạch.
6.7. Kết thúc quy trình
- Theo dõi người bệnh tại phòng hồi tỉnh: độ bão hòa oxy, huyết động của người bệnh.
- Giải thích gia đình.
- Hoàn thiện hồ sơ bệnh án, ghi lại cách thức thủ thuật.
- Bàn giao người bệnh cho đơn vị hồi sức tim mạch.
7. Theo dõi và xử trí tai biến
7.1. Tai biến trong khi thực hiện kỹ thuật
7.1.1. Cường phế vị
- Biểu hiện: nhịp chậm, hạ huyết áp cấp tính.
- Kiểm soát bằng truyền dịch và sử dụng thuốc vận mạch.
7.1.2. Tràn máu màng ngoài tim
- Triệu chứng chèn ép tim cấp: mạch nhanh, huyết áp tụt, kẹt, gan to. Chụp mạch thấy thuốc cản quang rò ra màng ngoài tim. Siêu âm tim thấy chèn ép tim cấp. Monitoring: ST chênh lên.
- Xử trí: chọc hút dịch màng ngoài tim cấp cứu. Truyền máu và phối hợp ngoại khoa mở ngực cầm máu.
7.1.3. Rối loạn nhịp tim
- Biểu hiện: biến đổi điện tâm đồ.
- Xử trí: sử dụng dây dẫn kích thích buồng tim. Rối loạn nhịp nhanh: xử trí bằng các loại thuốc. Nếu có nhịp nhanh thất có rối loạn huyết động hoặc rung thất: sốc điện. Rối loạn nhịp chậm: dùng atropin, có thể cần đặt máy tạo nhịp tạm thời.
7.1.4. Dị ứng thuốc cản quang, sốc phản vệ
- Biểu hiện: mạch nhanh, huyết áp tụt, kẹt, phát ban.
- Điều trị theo phác đồ cấp cứu sốc phản vệ của Bộ Y tế.
7.2. Tai biến sau khi thực hiện kỹ thuật
7.2.1. Suy tim sung huyết
- Biểu hiện: mạch nhanh, gan to, phù. XQ phổi sung huyết.
- Điều trị thuốc lợi tiểu, kiểm soát cân bằng dịch.
7.2.2. Viêm nội tâm mạc nhiễm khuẩn
- Biểu hiện: người bệnh sốt cao, liên tục. Xét nghiệm nhiễm trùng tăng cao. Siêu âm tim thấy khối sùi trong buồng tim.
- Điều trị: kháng sinh theo phác đồ.
7.2.3. Tắc mạch
- Biểu hiện: mạch yếu hoặc mất mạch. Xuất huyết, sưng nề vùng chọc mạch máu.
- Điều trị: nới lỏng băng ép, kê cao chân và duy trì heparin truyền tĩnh mạch trong 24 - 48 giờ.
7.3. Biến chứng muộn
7.3.1. Tái hẹp sau can thiệp
- Biểu hiện: siêu âm tim thấy vách liên nhĩ tái hẹp sau can thiệp.
- Điều trị: nong vách liên nhĩ bằng bóng qua đường ống thông hoặc phẫu thuật.
7.3.2. Thông động tĩnh mạch tại vị trí chọc mạch
- Biểu hiện: mạch yếu hoặc mất mạch.
- Điều trị: phẫu thuật.
Tài liệu tham khảo
- T.F. Feltes, E. Bacha, R.H. Beekman và cộng sự. Indications for cardiac catheterization and intervention in pediatric cardiac disease: a scientific statement from the American Heart Association. Circulation, 123 (2011): 2607-2652.
- Alkhouli M, Rihal CS, Holmes DR Jr. Transseptal techniques for emerging structural heart interventions. JACC Cardiovasc Interv. 2016;9(24):2465-80.
- Klimek-Piotrowska W, Holda MK, Koziej M, Piatek K, Holda J. Anatomy of the true interatrial septum for transseptal access to the left atrium. Annals of Anatomy Anatomischer Anzeiger. 2016;205:60-4.
- Đăng nhập để gửi ý kiến

