1. ĐẠI CƯƠNG
- Hở van hai lá (HoHL) do thoái hóa van hoặc giãn vòng van (HoHL cơ năng) là rất thường gặp bên cạnh nguyên nhân do thấp tim. Khi bệnh nặng, ảnh hưởng huyết động cần có chỉ định phẫu thuật sửa hoặc thay van hai lá. Đây là biện pháp kinh điển đã được chứng minh là hiệu quả. Tuy vậy, có một số lượng lớn người bệnh nguy cơ cao khi phẫu thuật hoặc từ chối phẫu thuật.
- Cho tới nay, kẹp van hai lá qua da vẫn là điều trị tiêu chuẩn cho can thiệp qua da hở van hai lá, tuy nhiên một số giải phẫu van có thể không phù hợp với can thiệp kẹp van. Do đó, hiện nay đã có rất nhiều giải pháp thay van hai lá qua da đang được nghiên cứu và phát triển và hiện đã có một số kết quả lâm sàng hứa hẹn. Để thực hiện thủ thuật thay van hai lá qua da, đánh giá siêu âm tim và chụp MSCT (giống TAVI) là những yếu tố tối quan trọng cho thủ thuật thay van hai lá qua da thành công.
2. CHỈ ĐỊNH
- Người bệnh bị HoHL do bệnh lý thoái hóa (sa van hai lá) hoặc HoHL cơ năng nặng do giãn vòng van hai lá sau các bệnh lý khác (sau nhồi máu cơ tim, bệnh tim thiếu máu cục bộ…).
- Những người bệnh có chỉ định nhóm I phẫu thuật sửa hoặc thay van hai lá, theo khuyến cáo năm 2020 của Hiệp hội Tim mạch Hoa Kỳ/Trường môn Tim mạch Hoa Kỳ (AHA/ACC 2020), tuy nhiên nguy cơ phẫu thuật cao hoặc gia đình người bệnh từ chối phẫu thuật.
- Hình thái van hai lá phù hợp với kỹ thuật thay van hai lá qua đường ống thông.
- Người bệnh có tiền sử phẫu thuật van hai lá bằng van sinh học, van hai lá bị thoái hóa.
3. CHỐNG CHỈ ĐỊNH
- Không có chống chỉ định tuyệt đối.
4. THẬN TRỌNG
- Hở hai lá do các nguyên nhân khác (thấp tim; viêm nội tâm mạc…).
- Người bệnh có tiền sử thay van ba lá cơ học trước đó.
- Van hai lá và các cấu trúc liên quan có hình thái giải phẫu không phù hợp thay van hai lá qua đường ống thông.
- Hở van hai lá nặng, giải phẫu nằm trong phần khó thực hiện của kẹp van nhưng sau khi hội chẩn Heart team vẫn có thể tiến hành được.
- Nhồi máu cơ tim trong vòng 12 tuần.
- Cần can thiệp phẫu thuật một tổn thương khác ở tim (như làm cầu nối chủ vành, thay van động mạch chủ,…).
- Viêm nội tâm mạc nhiễm khuẩn.
- Hình thái van hai lá không phù hợp với kỹ thuật kẹp van hai lá.
- Nhiễm khuẩn nặng.
- Có tiền sử sốc phản vệ với thuốc cản quang.
- Suy thận.
- Các bệnh nội khoa nặng: suy thận nặng, suy gan nặng, thiếu máu nặng, rối loạn đông cầm máu.
- Tai biến mạch não mới xảy ra.
- Phụ nữ có thai.
- Bệnh mạch máu lớn (tách thành động mạch chủ, mạch máu lớn khác).
- Người bệnh đang sử dụng một số thuốc chống đông máu.
5. CHUẨN BỊ
5.1. Người thực hiện
- 03 bác sĩ.
- 01 bác sĩ siêu âm tim.
- 03 điều dưỡng và/hoặc kỹ thuật y.
5.2. Thuốc
- Thuốc sát trùng: povidon-iodine, cồn trắng 70 độ.
- Thuốc gây tê tại chỗ: lidocaine, procaine.
- Thuốc chống đông đường tiêm tĩnh mạch: heparin thường hoặc heparin trọng lượng phân tử thấp (enoxaparin).
- Natri clorid 0,9% 500 mL và natri clorid 0,9% 1000 mL dùng để truyền tĩnh mạch, bơm vào người bệnh và tráng rửa dụng cụ.
- Thuốc cản quang: tùy theo tình trạng người bệnh để lựa chọn loại thuốc cản quang phù hợp.
5.3. Thiết bị y tế
- Bàn để dụng cụ: bao gồm bộ toan vô khuẩn, bộ bát vô khuẩn, áo phẫu thuật, găng tay.
- Gạc vô khuẩn; bơm 5 mL, 10 mL, 20 mL, 50 mL; dụng cụ ba chạc, dụng cụ kết nối và chia đường (manifold).
- Bộ dụng cụ mở đường vào tĩnh mạch (sheath): 01 bộ, 01 kim chọc mạch.
- Dây dẫn đường cho ống thông (catheter) cỡ 0.035 in, dây dẫn siêu cứng (super stiff wire).
- Bộ dụng cụ để chọc vách liên nhĩ: 1 - 2 bộ.
- Catheter SL01 hoặc Brokenbrough để hỗ trợ chọc vách liên nhĩ.
- Hệ thống RF hỗ trợ chọc vách liên nhĩ (Baylis).
- Hệ thống catheter xoay để đưa dụng cụ qua van hai lá (Agilis).
- Dây nối để nối manifold với lọ thuốc cản quang; dây đo áp lực.
- Bóng ngoại biên các cỡ để nong vách sau khi qua vách.
- Xi lanh xoáy để hút và bơm thuốc cản quang.
- Dụng cụ để cầm máu/băng ép mạch: miếng dán cầm máu, bộ ép mạch cơ học, dụng cụ khâu/bít mạch máu (Perclose).
- Ống thông (catheter) để hỗ trợ lái dây dẫn và chụp buồng thất phải, động mạch phổi: JR 5 hoặc 6 F, Pigtail 5 hoặc 6 F.
- Bộ dụng cụ can thiệp thay van hai lá qua đường ống thông.
- Ống thông chuyên dụng (delivery) cho thay van hai lá bằng kẹp hai mép van.
- Hệ thống thay van hai lá qua đường ống thông: SAPIEN M3 hoặc EVOQUE hoặc tương đương.
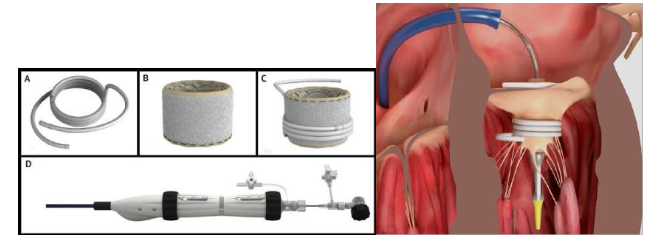
Hình 1. Hệ thống thay van hai lá qua đường ống thông bằng thiết bị Sapien M3.
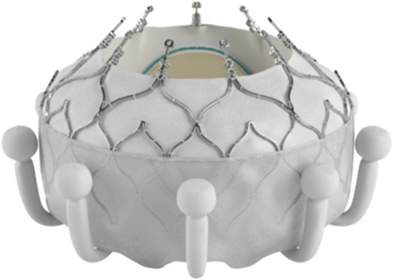
Hình 2. Hệ thống thay van hai lá qua đường ống thông bằng thiết bị EVOQUE.
- Hệ thống máy chụp mạch số hóa và các thiết bị xử lý, lưu trữ hình ảnh tích hợp.
- Máy siêu âm tim qua thực quản 3D/4D.
- Thiết bị để gây mê nội khí quản: thuốc gây mê, nội khí quản, máy thở.
- Hệ thống máy theo dõi huyết động.
- Máy chụp buồng tim.
- Các máy móc thiết bị cơ bản theo dõi và cấp cứu: máy sốc điện; máy tạo nhịp tạm thời; máy hút đờm; máy theo dõi nhịp tim, huyết áp.
- Các máy khác đi kèm: máy thử/kit thử ACT; máy đo bão hòa oxy máu.
5.4. Người bệnh
- Được giải thích rõ ràng và đồng ý thực hiện thủ thuật, đồng thời ký vào bản cam kết làm thủ thuật (hoặc người đại diện cho người bệnh ký).
- Người bệnh được đánh giá trước thủ thuật bằng siêu âm tim qua thành ngực và siêu âm tim qua thực quản, để khẳng định chẩn đoán và hình thái van phù hợp với kỹ thuật thay van hai lá qua đường ống thông.
- Đo đạc các thông số trên MSCT để lên kế hoạch thay van qua da.
- Kiểm tra tiền sử bệnh lý.
- Dùng đầy đủ các loại thuốc kháng đông theo y lệnh.
- Người bệnh được dặn nhịn ăn uống trước thủ thuật ít nhất 8 giờ.
- Nằm ngửa trên bàn can thiệp, bộc lộ các vị trí dự kiến tạo đường vào mạch máu.
- Kiểm tra bệnh đi kèm (ví dụ: bệnh lý dạ dày, bệnh phổi mạn tính).
- Người bệnh được khám tiền mê trước khi tiến hành thủ thuật.
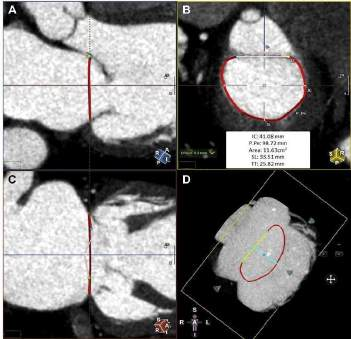
Hình 3: Lên kế hoạch cho thay van trên MSCT. (A) góc chụp 3 buồng. (B) Đánh giá kích thước vòng van. (C) góc chụp 2 buồng. (D) Hình ảnh vòng van 3D.
5.5. Hồ sơ bệnh án
Đảm bảo đủ, đúng các phần hành chính, chuyên môn theo quy định.
- Đúng người bệnh (tên, tuổi, giới, căn cước, thẻ bảo hiểm và các giấy tờ theo quy định).
- Cam kết của người bệnh hoặc người được ủy quyền.
- Đúng chỉ định: đã có biên bản hội chẩn chuyên môn và chỉ định thay van hai lá qua đường ống thông theo quy định của cơ sở y tế.
- Đúng loại thủ thuật dự kiến.
- Các thông số về dấu hiệu sinh tồn, lâm sàng cơ bản.
- Có đủ các xét nghiệm cơ bản (công thức máu, sinh hóa, đông máu cơ bản).
- Hoàn thiện bảng kiểm thủ thuật (trước và sau thủ thuật).
5.6. Thời gian thực hiện kỹ thuật: 180 phút.
5.7. Địa điểm thực hiện kỹ thuật: Phòng can thiệp tim mạch.
5.8. Kiểm tra hồ sơ và người bệnh
- Đối chiếu đầy đủ thông tin người bệnh: họ tên, tuổi (năm sinh), chẩn đoán, vị trí tổn thương cần can thiệp, dị ứng thuốc (nếu có).
- Hồ sơ bệnh án: chỉ định can thiệp, kết quả xét nghiệm cơ bản, biên bản hội chẩn, giấy cam đoan thủ thuật, bảng kiểm thực hiện thủ thuật, biên bản khám tiền mê.
- Đánh giá người bệnh: đánh giá toàn trạng, dấu hiệu sinh tồn, tình trạng nhiễm trùng, tình trạng chảy máu, được thực hiện đầy đủ các y lệnh trước khi làm thủ thuật (thuốc, vệ sinh vị trí can thiệp).
- Thực hiện bảng kiểm an toàn thủ thuật theo quy định Bộ Y tế, xác nhận đúng người, đúng thủ thuật, đúng vị trí trước can thiệp.
6. TIẾN HÀNH QUY TRÌNH KỸ THUẬT
Kỹ thuật được thực hiện với sự kết hợp của các chuyên khoa tim mạch, gây mê hồi sức… Các bước tiến hành như sau:
6.1. Bước 1: Khám lâm sàng người bệnh.
6.2. Bước 2: Chuẩn bị người bệnh và tạo đường vào mạch máu
- Người bệnh được tiến hành gây mê nội khí quản (theo quy trình của gây mê nội khí quản).
- Bác sĩ siêu âm đặt đầu dò siêu âm qua thực quản, kiểm tra lại hình thái và cấu trúc van hai lá phù hợp với thủ thuật.
- Mở đường vào tĩnh mạch đùi phải; một động mạch đùi phải hoặc trái (để theo dõi).
6.3. Bước 3: Chọc vách liên nhĩ và nong vách liên nhĩ, đưa hệ thống van vào đúng vị trí của van hai lá
- Qua đường tĩnh mạch đùi phải, tiến hành chọc vách liên nhĩ dưới hướng dẫn của siêu âm tim qua thực quản và màn huỳnh quang tăng sáng (theo quy trình chọc vách liên nhĩ).
- Nong vách bằng bóng có đường kính 14 mm và nong bằng bóng to hơn để đưa hệ thống thả van đi qua.
- Qua vị trí chọc vách liên nhĩ, đưa ống thông can thiệp kích cỡ 28F từ buồng nhĩ phải sang buồng nhĩ trái.
6.4. Bước 4: Căn chỉnh vị trí dụng cụ đến vị trí tối ưu để thả van
- Qua ống thông can thiệp, đẩy hệ thống van qua buồng nhĩ trái, xuống vị trí van hai lá.
- Điều khiển dụng cụ dưới hướng dẫn của siêu âm qua thực quản, đảm bảo dụng cụ nằm đúng vị trí.
6.5. Bước 5: Thả van
- Đẩy hệ thống van nhân tạo qua van hai lá xuống buồng thất trái.
- Chụp buồng thất trái để đánh giá vị trí van.
- Mở phần neo của van tại buồng thất trái dưới hướng dẫn siêu âm tim.
- Đánh giá lại mức độ hở van hai lá và hẹp van hai lá, chênh áp qua van hai lá bằng siêu âm tim qua thực quản.
- Khi điều khiển đạt yêu cầu, mở nốt phần giữa và đầu của van nằm ở nhĩ trái.
6.6. Bước 6: Rút dụng cụ và đóng mạch
- Kiểm tra lại hình thái và chức năng van hai lá qua siêu âm tim.
- Rút dụng cụ và ống thông can thiệp.
- Đóng tĩnh mạch bằng dụng cụ Perclose.
- Người bệnh được đánh giá xét rút nội khí quản sớm (tại phòng can thiệp hoặc đơn vị cấp cứu tim mạch).
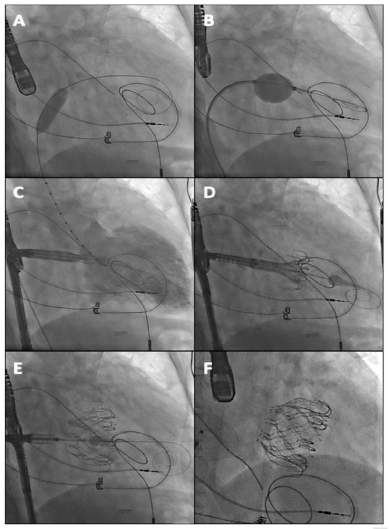
Hình 4: Minh họa các bước tiến hành thay van hai lá qua đường ống thông (thiết bị EVOQUE). Chú thích:
A) Chọc qua vách liên nhĩ, để dây dẫn cứng đi qua, đầu xa nằm ở vị trí mỏm tim. Nong vách bằng bóng có đường kính 14 mm.
B) Nong bằng bóng to hơn.
C) Đưa hệ thống van EVOQUE đi qua vòng van hai lá.
D) Thả phần móc câu tại phần nằm trong tâm thất trái.
E) Thả phần van còn lại trong tâm nhĩ trái.
F) Kết quả cuối cùng.
6.7. Bước 7: Theo dõi người bệnh
- Kết thúc thủ thuật: Đưa người bệnh về phòng hồi sức, chăm sóc và theo dõi, sử dụng các thuốc theo chuyên khoa.
6.8. Kết thúc quy trình
- Đánh giá tình trạng người bệnh sau thực hiện kỹ thuật.
- Hoàn thiện ghi chép hồ sơ bệnh án, lưu hồ sơ.
- Bàn giao người bệnh cho bộ phận tiếp theo.
7. THEO DÕI VÀ XỬ TRÍ TAI BIẾN
7.1. Theo dõi
- Theo dõi phát hiện sớm các biến chứng sau thay van hai lá như tai biến mạch não, tràn dịch màng ngoài tim, rách vòng van hai lá, rối loạn nhịp hay gặp nhất là block dẫn truyền nhĩ thất...
- Theo dõi vị trí đường vào tĩnh mạch, động mạch: chảy máu, tụ máu, nhiễm trùng, thông động tĩnh mạch...
7.2. Tai biến và xử trí
- Biến chứng do thủ thuật chọc vách liên nhĩ: tràn dịch màng tim/ép tim cấp, chọc vào động mạch chủ...: phát hiện ngay sau bước thủ thuật này, truyền dịch đầy đủ, đảm bảo thông số sinh tồn; tiến hành chọc dịch màng tim kịp thời hoặc phẫu thuật cấp cứu (nếu cần thiết).
- Đột quỵ (do tắc mạch): hồi sức, tìm nguyên nhân.
- Biến chứng mạch máu tại chỗ chọc mạch: giữ ép kịp thời và phẫu thuật khi cần thiết…
- Lưu nội khí quản kéo dài: theo dõi hô hấp, nhiễm trùng.
- Nhiễm trùng, suy thận.
- Đăng nhập để gửi ý kiến

