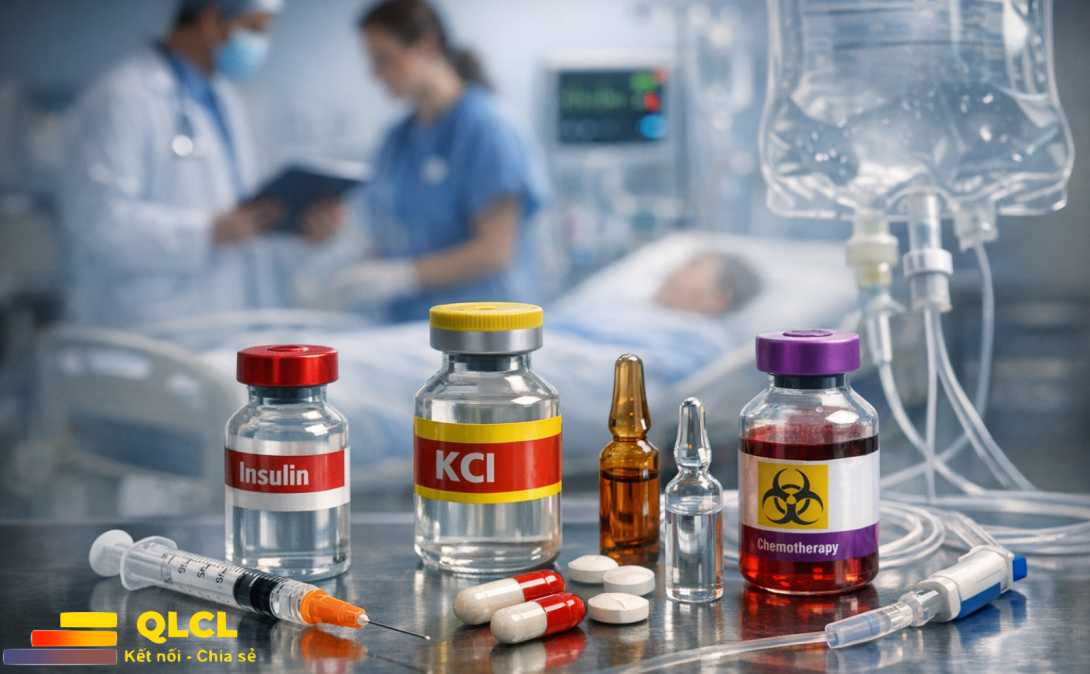
1. Đặt vấn đề: Thuốc nguy cơ cao cần được quản lý bằng hàng rào an toàn riêng
Trong bệnh viện, không phải tất cả thuốc đều có mức độ nguy hiểm như nhau khi xảy ra sai sót. Có những thuốc nếu dùng sai có thể chỉ gây ảnh hưởng nhẹ hoặc dễ khắc phục, nhưng cũng có những thuốc chỉ cần sai một bước nhỏ về liều, đường dùng, nồng độ, tốc độ truyền, người bệnh hoặc thời điểm sử dụng đã có thể gây tổn thương nặng, thậm chí tử vong. Những thuốc này được gọi là thuốc nguy cơ cao và phải được quản lý bằng cơ chế riêng, chặt chẽ hơn thuốc thông thường.
Thuốc nguy cơ cao không nhất thiết là thuốc độc theo nghĩa thông thường. Nhiều thuốc trong nhóm này được sử dụng hằng ngày và có giá trị điều trị rất lớn, như insulin, heparin, thuốc vận mạch, opioid, thuốc an thần, thuốc gây mê, thuốc chống đông, kali clorid đậm đặc, thuốc hóa trị, thuốc điện giải đậm đặc hoặc thuốc có khoảng điều trị hẹp. Vấn đề nằm ở chỗ khoảng cách giữa liều điều trị và liều gây hại có thể rất nhỏ, hoặc hậu quả của sai sót rất nghiêm trọng. Vì vậy, bệnh viện không thể quản lý các thuốc này theo cách “cẩn thận hơn một chút”, mà phải thiết kế hệ thống kiểm soát riêng từ khâu lựa chọn, kê đơn, cấp phát, bảo quản, pha chế, sử dụng đến theo dõi sau dùng.
Trong thực hành, nhiều sự cố thuốc nghiêm trọng không xảy ra vì nhân viên hoàn toàn không biết thuốc nguy hiểm, mà vì hệ thống chưa đủ hàng rào bảo vệ. Thuốc nguy cơ cao được để chung với thuốc thường, thuốc có bao bì giống nhau đặt cạnh nhau, y lệnh thiếu nồng độ hoặc tốc độ truyền, thuốc được pha theo nhiều cách khác nhau giữa các khoa, không có kiểm tra chéo độc lập, không có nhãn cảnh báo, hoặc không theo dõi sát sau khi dùng. Những lỗ hổng này làm cho một sai sót cá nhân có thể nhanh chóng trở thành tổn hại thật sự cho người bệnh.
2. Khái niệm thuốc nguy cơ cao
Thuốc nguy cơ cao là những thuốc có khả năng gây tổn hại nghiêm trọng cho người bệnh nếu xảy ra sai sót trong quá trình sử dụng. Điểm cần nhấn mạnh là thuốc nguy cơ cao không nhất thiết gây sai sót thường xuyên hơn thuốc khác, nhưng khi sai sót xảy ra thì hậu quả thường nặng hơn. Đây là lý do nhóm thuốc này cần được ưu tiên trong quản lý An toàn người bệnh.
Sai sót với thuốc nguy cơ cao có thể xảy ra ở nhiều dạng: kê sai liều, cấp phát sai hàm lượng, nhầm thuốc nhìn giống – đọc giống, pha sai nồng độ, dùng sai đường, truyền sai tốc độ, dùng cho nhầm người bệnh, không điều chỉnh liều theo chức năng gan thận, không theo dõi xét nghiệm cần thiết, hoặc không phát hiện sớm dấu hiệu độc tính. Chỉ một sai lệch nhỏ trong một khâu cũng có thể dẫn đến hậu quả nghiêm trọng.
Ví dụ, insulin nếu dùng sai liều có thể gây hạ đường huyết nặng, co giật, hôn mê. Heparin hoặc thuốc chống đông nếu dùng quá liều có thể gây xuất huyết nặng. Kali clorid đậm đặc nếu dùng sai đường hoặc pha không đúng có thể gây rối loạn nhịp tim nguy hiểm. Thuốc vận mạch nếu truyền sai tốc độ có thể gây tăng huyết áp, thiếu máu ngoại vi hoặc tụt huyết áp không kiểm soát. Opioid nếu dùng sai liều có thể gây ức chế hô hấp. Những ví dụ này cho thấy quản lý thuốc nguy cơ cao phải dựa trên phòng ngừa chủ động, không chờ sự cố xảy ra mới xử lý.
3. Vì sao thuốc nguy cơ cao là ưu tiên trong An toàn người bệnh
Thuốc nguy cơ cao là ưu tiên vì chúng hội tụ ba đặc điểm: hậu quả lớn, quy trình sử dụng phức tạp và liên quan nhiều nhân viên. Một thuốc nguy cơ cao có thể đi qua nhiều bước trước khi đến người bệnh: bác sĩ kê đơn, dược sĩ thẩm định, khoa Dược cấp phát, điều dưỡng tiếp nhận, bảo quản tại khoa, chuẩn bị, pha, gắn nhãn, dùng cho người bệnh, theo dõi sau dùng và ghi nhận hồ sơ. Mỗi bước đều là một điểm có thể sai.
Đặc biệt, nhiều thuốc nguy cơ cao cần tính toán hoặc điều chỉnh theo tình trạng người bệnh. Liều có thể phụ thuộc cân nặng, chức năng thận, xét nghiệm đông máu, đường huyết, huyết áp, đáp ứng lâm sàng hoặc phác đồ chuyên khoa. Nếu thông tin lâm sàng không đầy đủ, nếu y lệnh không rõ, nếu nhân viên không có công cụ hỗ trợ tính liều hoặc nếu thiếu kiểm tra chéo, nguy cơ sai sót sẽ tăng lên.
Một lý do khác là sự cố thuốc nguy cơ cao thường khó đảo ngược hoàn toàn. Khi thuốc đã được tiêm hoặc truyền vào cơ thể, khả năng thu hồi gần như không còn. Một số thuốc có thuốc đối kháng hoặc biện pháp xử trí, nhưng không phải lúc nào cũng kịp thời hoặc đủ hiệu quả. Vì vậy, hàng rào quan trọng nhất là ngăn sai sót trước khi thuốc đến người bệnh.
4. Danh mục thuốc nguy cơ cao tại bệnh viện
Mỗi bệnh viện cần có danh mục thuốc nguy cơ cao chính thức, được xây dựng dựa trên mô hình bệnh tật, phạm vi chuyên môn, danh mục thuốc sử dụng, dữ liệu sự cố thuốc, khuyến cáo chuyên môn và năng lực theo dõi của bệnh viện. Danh mục này phải được phê duyệt, phổ biến đến các khoa/phòng và cập nhật định kỳ.
Các nhóm thuốc thường được đưa vào danh mục thuốc nguy cơ cao gồm:
| Nhóm thuốc | Nguy cơ chính cần kiểm soát |
|---|---|
| Insulin | Hạ đường huyết nặng, nhầm loại insulin, nhầm liều, nhầm thời điểm dùng |
| Thuốc chống đông | Xuất huyết nặng, quá liều, tương tác thuốc, thiếu theo dõi xét nghiệm |
| Heparin và heparin trọng lượng phân tử thấp | Sai liều, sai đường dùng, chảy máu, giảm tiểu cầu liên quan heparin |
| Kali clorid đậm đặc và điện giải đậm đặc | Rối loạn nhịp tim, tử vong nếu pha sai hoặc dùng sai đường |
| Thuốc vận mạch, tăng co bóp cơ tim | Tụt/tăng huyết áp, thiếu máu mô, sai tốc độ truyền |
| Opioid | Ức chế hô hấp, an thần quá mức, nhầm liều hoặc nhầm dạng dùng |
| Thuốc an thần, gây mê, giãn cơ | Suy hô hấp, mất ý thức, liệt cơ, cần theo dõi đặc biệt |
| Thuốc hóa trị | Độc tính nặng, sai liều theo diện tích da/cân nặng, sai phác đồ |
| Thuốc có khoảng điều trị hẹp | Ngộ độc nếu không theo dõi nồng độ hoặc xét nghiệm phù hợp |
| Dung dịch ưu trương hoặc dịch truyền đặc biệt | Rối loạn điện giải, quá tải dịch, tổn thương mô nếu thoát mạch |
Danh mục này không nên chỉ tồn tại ở khoa Dược. Các khoa lâm sàng, đặc biệt là cấp cứu, hồi sức, phẫu thuật, sản, nhi, ung bướu, tim mạch, thận nhân tạo và gây mê hồi sức phải biết rõ thuốc nào trong đơn vị mình thuộc nhóm nguy cơ cao và cần áp dụng biện pháp kiểm soát nào.
5. Nguyên tắc quản lý thuốc nguy cơ cao
Nguyên tắc đầu tiên là nhận diện rõ thuốc nguy cơ cao trong toàn bộ chu trình sử dụng. Thuốc nguy cơ cao cần được đánh dấu hoặc cảnh báo ở danh mục thuốc, phần mềm kê đơn, khu bảo quản, nhãn thuốc, tủ thuốc khoa, xe cấp cứu và các biểu mẫu liên quan. Nếu nhân viên không nhận biết thuốc nào là nguy cơ cao, các biện pháp kiểm soát sẽ khó được thực hiện.
Nguyên tắc thứ hai là giảm tối đa khả năng nhầm lẫn. Bệnh viện cần tách biệt vị trí bảo quản, hạn chế lưu trữ không cần thiết tại khoa, sử dụng nhãn cảnh báo rõ ràng, chuẩn hóa nồng độ pha, giảm số hàm lượng hoặc dạng dùng dễ nhầm khi có thể, và kiểm soát thuốc nhìn giống – đọc giống. Mục tiêu là làm cho sai sót khó xảy ra hơn, chứ không chỉ yêu cầu nhân viên cẩn thận hơn.
Nguyên tắc thứ ba là áp dụng kiểm tra chéo độc lập tại các bước nguy cơ cao. Kiểm tra chéo không phải là hai người cùng nhìn qua một cách hình thức, mà là người thứ hai kiểm tra độc lập các yếu tố quan trọng: đúng người bệnh, đúng thuốc, đúng liều, đúng nồng độ, đúng đường dùng, đúng tốc độ, đúng thời điểm, đúng chỉ định và đúng theo dõi. Kiểm tra chéo đặc biệt quan trọng với insulin, heparin, thuốc vận mạch, kali đậm đặc, hóa trị, truyền máu và các thuốc truyền liên tục có nguy cơ cao.
Nguyên tắc thứ tư là theo dõi sau dùng thuốc phải được quy định rõ. Thuốc nguy cơ cao phải đi kèm kế hoạch theo dõi cụ thể: theo dõi dấu hiệu sinh tồn, xét nghiệm, đường huyết, đông máu, điện giải, chức năng gan thận, tri giác, nhịp thở, vị trí truyền, dấu hiệu chảy máu, dấu hiệu thoát mạch hoặc biểu hiện độc tính. Nếu không theo dõi, bệnh viện có thể phát hiện tổn hại quá muộn.
6. Kiểm soát thuốc nguy cơ cao trong kê đơn
Kê đơn thuốc nguy cơ cao phải rõ ràng, đầy đủ và hạn chế tối đa diễn giải mơ hồ. Y lệnh cần ghi tên thuốc, hàm lượng, dạng dùng, liều, đơn vị, đường dùng, thời điểm, tốc độ truyền, dung môi, nồng độ sau pha, thời gian truyền, điều kiện theo dõi và tiêu chí điều chỉnh nếu có. Với thuốc truyền liên tục, cần ghi rõ đơn vị tốc độ theo quy định, tránh lẫn giữa mL/giờ, đơn vị/giờ, mcg/kg/phút hoặc mg/giờ.
Với thuốc tính theo cân nặng hoặc diện tích da, cân nặng phải được đo hoặc xác nhận chính xác. Không nên ước lượng cân nặng nếu thuốc có nguy cơ cao, trừ tình huống cấp cứu không thể trì hoãn; khi đó cần cập nhật lại sau khi có thông tin chính xác. Đối với trẻ em, người bệnh suy thận, suy gan, người cao tuổi hoặc người bệnh hồi sức, việc hiệu chỉnh liều cần được chú ý đặc biệt.
Phần mềm kê đơn nếu có cần hỗ trợ cảnh báo thuốc nguy cơ cao, cảnh báo liều tối đa, cảnh báo tương tác, cảnh báo dị ứng, cảnh báo trùng hoạt chất và yêu cầu nhập thông tin cần thiết. Tuy nhiên, cảnh báo quá nhiều và không chọn lọc có thể dẫn đến “mệt mỏi cảnh báo”, khiến nhân viên bỏ qua. Vì vậy, cảnh báo đối với thuốc nguy cơ cao cần ưu tiên tính chính xác, ngắn gọn và có ý nghĩa hành động.
Y lệnh miệng đối với thuốc nguy cơ cao phải được hạn chế. Nếu bắt buộc trong cấp cứu, người nhận y lệnh phải ghi lại, đọc lại đầy đủ và được người ra y lệnh xác nhận trước khi thực hiện. Sau đó, bác sĩ phải hoàn thiện y lệnh bằng văn bản hoặc điện tử theo thời hạn quy định.
7. Kiểm soát thuốc nguy cơ cao trong thẩm định và cấp phát
Khoa Dược và dược sĩ lâm sàng giữ vai trò quan trọng trong thẩm định thuốc nguy cơ cao. Khi tiếp nhận đơn hoặc y lệnh có thuốc nguy cơ cao, cần rà soát chỉ định, liều, đường dùng, tần suất, dung môi, tốc độ truyền, chức năng gan thận, xét nghiệm liên quan, tương tác, dị ứng, trùng thuốc và sự phù hợp với phác đồ. Các y lệnh không rõ hoặc có nguy cơ phải được trao đổi lại với bác sĩ kê đơn trước khi cấp phát hoặc sử dụng.
Trong cấp phát, thuốc nguy cơ cao cần có dấu hiệu nhận biết rõ. Nếu cấp theo người bệnh, nhãn cần thể hiện thuốc nguy cơ cao, tên người bệnh, mã người bệnh, thuốc, hàm lượng, liều và hướng dẫn đặc biệt nếu cần. Nếu cấp cho tủ trực hoặc xe cấp cứu, cần kiểm soát số lượng, hạn dùng, vị trí bảo quản và điều kiện sử dụng.
Kiểm tra chéo trong cấp phát cần được áp dụng với các thuốc đặc biệt nguy cơ. Một nhân viên lấy thuốc, nhân viên khác kiểm tra độc lập trước khi xuất. Việc kiểm tra phải dựa trên y lệnh hoặc phiếu lĩnh thuốc, không chỉ dựa vào thuốc đã được lấy ra. Với thuốc có nhiều hàm lượng, nhiều nồng độ hoặc bao bì tương tự, cần tăng mức cảnh báo và tách vị trí.
8. Kiểm soát bảo quản thuốc nguy cơ cao tại khoa/phòng
Bảo quản tại khoa là một điểm nguy cơ rất lớn. Thuốc nguy cơ cao nếu để chung với thuốc thường, để không có nhãn, để nhiều hàm lượng cạnh nhau hoặc để tại khu vực dễ lấy nhầm sẽ làm tăng khả năng sai sót. Do đó, bệnh viện cần quy định rõ thuốc nguy cơ cao nào được phép lưu tại khoa, khoa nào được lưu, số lượng tối đa, điều kiện bảo quản và trách nhiệm kiểm tra.
Một nguyên tắc quan trọng là chỉ lưu thuốc nguy cơ cao tại khoa khi thật sự cần thiết. Những thuốc không cần dùng khẩn cấp hoặc có thể cấp phát kịp thời từ khoa Dược không nên để sẵn ở nhiều khoa. Đối với thuốc điện giải đậm đặc như kali clorid đậm đặc, cần kiểm soát đặc biệt; nhiều bệnh viện lựa chọn hạn chế tối đa việc lưu tại khoa lâm sàng thông thường và chỉ cho phép ở các khu vực có năng lực sử dụng, theo quy định nội bộ.
Tủ thuốc nguy cơ cao phải được sắp xếp riêng, có nhãn cảnh báo dễ thấy, không để thuốc hết hạn, không để thuốc không rõ nguồn gốc, không để thuốc đã pha không nhãn. Điều dưỡng trưởng hoặc người được phân công cần kiểm tra định kỳ. Khoa Dược và phòng Quản lý chất lượng nên phối hợp kiểm tra đột xuất để phát hiện nguy cơ thật tại hiện trường.
Thuốc bảo quản lạnh thuộc nhóm nguy cơ cao cần được theo dõi nhiệt độ. Nếu nhiệt độ tủ lạnh ngoài ngưỡng, phải có quy trình cách ly thuốc, đánh giá khả năng sử dụng và ghi nhận sự việc. Không nên tiếp tục dùng thuốc chỉ dựa vào cảm tính “chắc vẫn ổn”.
9. Kiểm soát chuẩn bị và pha thuốc nguy cơ cao
Chuẩn bị và pha thuốc nguy cơ cao là bước đòi hỏi kỷ luật rất cao. Khu vực pha thuốc phải đủ ánh sáng, ít gián đoạn, có bề mặt sạch và có đầy đủ dụng cụ. Nhân viên cần kiểm tra thuốc trước khi pha, bao gồm tên thuốc, hàm lượng, hạn dùng, dạng thuốc, dung môi, nồng độ yêu cầu, liều cần dùng và người bệnh nhận thuốc.
Với thuốc cần pha loãng, bệnh viện nên chuẩn hóa nồng độ pha nếu có thể. Chuẩn hóa nồng độ giúp giảm sai sót tính toán và giúp điều dưỡng, bác sĩ, dược sĩ, bơm tiêm điện cùng sử dụng một cách hiểu thống nhất. Nếu mỗi khoa pha cùng một thuốc theo nhiều nồng độ khác nhau, nguy cơ truyền sai tốc độ hoặc nhầm nồng độ sẽ tăng.
Thuốc sau pha phải có nhãn rõ ràng. Nhãn tối thiểu cần có tên thuốc, nồng độ, dung môi, tổng thể tích, thời điểm pha, người pha, hạn dùng sau pha nếu áp dụng, đường dùng và tên/mã người bệnh nếu thuốc dành riêng cho một người bệnh. Không được để bơm tiêm, chai truyền hoặc túi truyền không có nhãn, nhất là trong phòng mổ, hồi sức, cấp cứu và thủ thuật.
Với thuốc nguy cơ cao, một người thứ hai cần kiểm tra độc lập trước khi dùng. Kiểm tra độc lập nghĩa là người kiểm tra tự đối chiếu y lệnh, thuốc, liều, phép tính, dung môi và nhãn, không chỉ hỏi người pha “đúng chưa”. Nếu phát hiện không khớp, phải dừng lại và xác minh.
10. Kiểm soát sử dụng thuốc nguy cơ cao tại giường bệnh
Trước khi dùng thuốc nguy cơ cao, nhân viên phải xác nhận đúng người bệnh bằng tối thiểu hai thông tin định danh. Đây là nguyên tắc không được bỏ qua. Thuốc nguy cơ cao dùng cho nhầm người bệnh có thể gây hậu quả nặng, ngay cả khi thuốc đó đúng với người bệnh khác.
Tiếp theo là kiểm tra đúng thuốc, đúng liều, đúng đường dùng, đúng thời điểm, đúng tốc độ, đúng nồng độ và đúng theo dõi. Với thuốc truyền liên tục, cần kiểm tra cài đặt bơm tiêm điện hoặc bơm truyền: tên thuốc, nồng độ, tốc độ, đơn vị tốc độ, đường truyền, thời điểm bắt đầu và giới hạn cảnh báo nếu có. Khi thay ca, thuốc truyền nguy cơ cao cần được bàn giao rõ bằng SBAR hoặc mẫu bàn giao chuẩn.
Đường truyền phải được nhận diện rõ. Nếu người bệnh có nhiều đường truyền, cần dán nhãn đường truyền hoặc có cách phân biệt để tránh tiêm nhầm đường. Một số thuốc không được dùng chung đường hoặc cần đường truyền riêng; nếu không kiểm soát, có thể xảy ra tương kỵ, tắc đường truyền hoặc sai đường dùng. Với thuốc có nguy cơ thoát mạch gây hoại tử, cần theo dõi vị trí truyền và xử trí ngay khi có dấu hiệu bất thường.
Sau khi dùng thuốc, phải ghi nhận đúng thời điểm, liều, đường dùng, người thực hiện và phản ứng nếu có. Không ghi trước khi dùng. Nếu thuốc chưa dùng được vì người bệnh vắng mặt, không có đường truyền, huyết áp không phù hợp, đường huyết thấp hoặc có bất thường khác, cần ghi nhận và báo bác sĩ để điều chỉnh.
11. Theo dõi sau sử dụng thuốc nguy cơ cao
Thuốc nguy cơ cao phải đi kèm kế hoạch theo dõi cụ thể. Với insulin, cần theo dõi đường huyết, bữa ăn, dấu hiệu hạ đường huyết, thời điểm dùng và loại insulin. Một sai sót thường gặp là dùng insulin nhưng người bệnh ăn kém hoặc bỏ bữa, dẫn đến hạ đường huyết. Vì vậy, dùng insulin phải gắn với đánh giá tình trạng ăn uống và kế hoạch theo dõi đường huyết.
Với thuốc chống đông, cần theo dõi dấu hiệu chảy máu, bầm tím, tiểu máu, phân đen, đau đầu bất thường, tụt huyết áp, xét nghiệm đông máu nếu phù hợp và tương tác thuốc. Với heparin, cần chú ý liều, cân nặng, chức năng thận, tiểu cầu và phác đồ truyền nếu dùng đường tĩnh mạch.
Với thuốc vận mạch, cần theo dõi huyết áp, mạch, tưới máu ngoại vi, nước tiểu, vị trí truyền và mục tiêu huyết động. Sai tốc độ truyền có thể gây biến động huyết áp nghiêm trọng. Với opioid, cần theo dõi mức đau, tri giác, nhịp thở, SpO₂, buồn nôn, táo bón và nguy cơ ức chế hô hấp. Với kali hoặc điện giải đậm đặc, cần theo dõi điện giải, điện tim nếu cần, chức năng thận và tốc độ truyền.
Theo dõi phải được ghi nhận. Nếu không có bằng chứng theo dõi, bệnh viện không thể biết người bệnh đã được kiểm soát an toàn hay chưa. Khi phát hiện dấu hiệu bất thường, nhân viên phải báo bác sĩ và xử trí theo quy trình.
12. Kiểm tra chéo độc lập: nội dung và cách thực hiện
Kiểm tra chéo độc lập là một trong những hàng rào quan trọng nhất với thuốc nguy cơ cao. Tuy nhiên, kiểm tra chéo chỉ có giá trị khi được thực hiện đúng. Nếu người thứ hai chỉ ký tên mà không kiểm tra, quy trình sẽ tạo cảm giác an toàn giả.
Kiểm tra chéo độc lập nên bao gồm các nội dung: đúng người bệnh, đúng thuốc, đúng hàm lượng hoặc nồng độ, đúng liều, đúng phép tính liều nếu có, đúng dung môi và thể tích pha, đúng đường dùng, đúng tốc độ truyền, đúng thời điểm, đúng nhãn thuốc, đúng thiết bị truyền và đúng kế hoạch theo dõi. Người kiểm tra cần đối chiếu trực tiếp với y lệnh hoặc hồ sơ, không chỉ đối chiếu với lời của người chuẩn bị.
Bệnh viện cần quy định nhóm thuốc nào bắt buộc kiểm tra chéo, ai được thực hiện kiểm tra, cách ghi nhận kiểm tra và xử lý khi hai người có ý kiến khác nhau. Với thuốc nguy cơ cao trong cấp cứu, kiểm tra chéo có thể cần thực hiện nhanh nhưng không được bỏ qua hoàn toàn. Trong tình huống khẩn cấp, read-back và xác nhận vòng kín cũng là một hình thức kiểm soát bổ sung.
13. Kiểm soát thuốc nguy cơ cao trong ca trực và bàn giao
Ca trực là thời điểm nhiều nguy cơ vì nhân lực ít hơn, người bệnh có thể diễn biến bất ngờ, y lệnh thay đổi nhanh và thông tin bàn giao dễ thiếu. Thuốc nguy cơ cao đang truyền hoặc chuẩn bị sử dụng phải được bàn giao rõ giữa các ca. Không nên bàn giao chung chung “đang truyền thuốc vận mạch” mà phải nêu tên thuốc, nồng độ, tốc độ, mục tiêu huyết áp, thời điểm thay bơm, đường truyền, đáp ứng người bệnh và ngưỡng báo bác sĩ.
Với insulin, cần bàn giao đường huyết gần nhất, liều đã dùng, bữa ăn, kế hoạch kiểm tra đường huyết tiếp theo và dấu hiệu hạ đường huyết. Với thuốc chống đông, cần bàn giao thời điểm dùng liều gần nhất, xét nghiệm cần theo dõi, dấu hiệu chảy máu và kế hoạch thủ thuật nếu có. Với opioid hoặc thuốc an thần, cần bàn giao mức tri giác, nhịp thở, SpO₂, mức đau và liều gần nhất.
Bàn giao thuốc nguy cơ cao nên sử dụng SBAR hoặc mẫu bàn giao chuẩn. Khi người nhận ca không nắm rõ thuốc đang truyền, nguy cơ ngắt quãng điều trị, truyền sai tốc độ hoặc bỏ sót theo dõi sẽ tăng. Do đó, thuốc nguy cơ cao phải được xem là nội dung bắt buộc trong bàn giao người bệnh nguy cơ cao.
14. Quản lý sự cố và near-miss liên quan thuốc nguy cơ cao
Mọi sự cố và near-miss liên quan thuốc nguy cơ cao cần được báo cáo ưu tiên. Một sự cố chưa gây hại nhưng liên quan thuốc nguy cơ cao có thể có giá trị cảnh báo rất lớn. Ví dụ, phát hiện kali clorid đậm đặc để nhầm tại tủ thuốc thường, phát hiện insulin tác dụng nhanh và insulin tác dụng kéo dài đặt cạnh nhau không cảnh báo, phát hiện bơm tiêm điện cài sai đơn vị nhưng chưa kết nối người bệnh, hoặc phát hiện heparin cấp phát sai hàm lượng trước khi dùng.
Sau khi báo cáo, bệnh viện cần phân tích nguyên nhân. Không nên chỉ kết luận nhân viên lấy nhầm thuốc. Cần hỏi: thuốc có nhãn cảnh báo không, vị trí bảo quản có hợp lý không, thuốc LASA có tách riêng không, y lệnh có rõ không, có kiểm tra chéo không, nhân viên có bị gián đoạn không, phần mềm có cảnh báo không, khoa có đủ phương tiện không, quy trình có quy định rõ không.
Với sự cố gây hại hoặc near-miss có nguy cơ cao, bệnh viện nên ban hành cảnh báo an toàn thuốc, rà soát toàn viện và cập nhật biện pháp kiểm soát. Một sự cố ở một khoa có thể là nguy cơ ở nhiều khoa khác nếu cùng sử dụng thuốc đó. Đây là lý do dữ liệu sự cố thuốc nguy cơ cao phải được tổng hợp ở cấp bệnh viện, không chỉ xử lý tại khoa xảy ra sự cố.
15. Vai trò của khoa Dược trong quản lý thuốc nguy cơ cao
Khoa Dược giữ vai trò trung tâm trong xây dựng và duy trì hệ thống quản lý thuốc nguy cơ cao. Trước hết, khoa Dược cần chủ trì hoặc phối hợp xây dựng danh mục thuốc nguy cơ cao, danh mục thuốc LASA liên quan, quy định bảo quản, nhãn cảnh báo, quy trình cấp phát, hướng dẫn pha thuốc và tài liệu đào tạo. Danh mục phải được cập nhật khi bệnh viện bổ sung thuốc mới, thay đổi nhà cung ứng, phát hiện sự cố hoặc có khuyến cáo mới.
Khoa Dược cần tham gia thẩm định y lệnh thuốc nguy cơ cao, đặc biệt đối với các thuốc cần điều chỉnh liều, thuốc có tương tác nghiêm trọng, thuốc dùng cho người bệnh suy thận, thuốc chống đông, hóa trị, thuốc vận mạch, thuốc dùng trong hồi sức và thuốc dùng cho trẻ em. Các can thiệp dược lâm sàng liên quan thuốc nguy cơ cao cần được ghi nhận và phân tích.
Khoa Dược cũng cần phối hợp kiểm tra tủ thuốc tại khoa/phòng. Nội dung kiểm tra không chỉ là số lượng và hạn dùng, mà phải đánh giá nguy cơ an toàn: thuốc nguy cơ cao có tách riêng không, nhãn cảnh báo có rõ không, thuốc hết hạn không, thuốc không rõ nguồn gốc không, thuốc bảo quản lạnh có đúng nhiệt độ không, thuốc LASA có đặt cạnh nhau không, thuốc đã pha có nhãn không.
16. Vai trò của điều dưỡng trong quản lý thuốc nguy cơ cao
Điều dưỡng là lực lượng trực tiếp chuẩn bị, dùng và theo dõi nhiều thuốc nguy cơ cao tại giường bệnh. Vì vậy, điều dưỡng giữ vai trò then chốt trong hàng rào an toàn cuối cùng trước khi thuốc đến người bệnh. Điều dưỡng phải kiểm tra y lệnh, xác nhận người bệnh, chuẩn bị thuốc đúng, đọc nhãn, kiểm tra hạn dùng, thực hiện kiểm tra chéo khi quy định, dùng thuốc đúng kỹ thuật và theo dõi sau dùng.
Điều dưỡng trưởng có trách nhiệm tổ chức quản lý thuốc tại khoa: sắp xếp tủ thuốc, kiểm tra thuốc nguy cơ cao, phân công kiểm tra định kỳ, đào tạo điều dưỡng mới, giám sát thực hành dùng thuốc và phản hồi sai sót. Điều dưỡng trưởng cũng cần bảo đảm thuốc nguy cơ cao đang truyền được bàn giao rõ giữa các ca.
Một vai trò quan trọng khác của điều dưỡng là phát hiện sớm bất thường sau dùng thuốc. Điều dưỡng thường là người đầu tiên nhận ra người bệnh hạ đường huyết, khó thở sau opioid, chảy máu khi dùng chống đông, tụt huyết áp khi dùng thuốc vận mạch hoặc phản ứng dị ứng sau kháng sinh. Do đó, đào tạo điều dưỡng về dấu hiệu cảnh báo của thuốc nguy cơ cao là yêu cầu bắt buộc.
17. Vai trò của bác sĩ trong quản lý thuốc nguy cơ cao
Bác sĩ chịu trách nhiệm chính về chỉ định thuốc nguy cơ cao. Trách nhiệm này bao gồm lựa chọn thuốc phù hợp, đánh giá nguy cơ – lợi ích, ghi y lệnh rõ ràng, điều chỉnh liều theo tình trạng người bệnh, xem xét tương tác và dị ứng, quy định theo dõi, đánh giá đáp ứng và thay đổi điều trị khi cần. Với thuốc nguy cơ cao, y lệnh thiếu thông tin có thể tạo nguy cơ cho toàn bộ chu trình sau đó.
Bác sĩ cần hợp tác với dược sĩ và điều dưỡng trong kiểm soát thuốc. Khi dược sĩ cảnh báo liều, tương tác hoặc chống chỉ định, bác sĩ cần xem xét nghiêm túc. Khi điều dưỡng read-back y lệnh miệng hoặc hỏi lại thông tin chưa rõ, bác sĩ cần xem đó là hành vi an toàn, không phải sự phiền hà. Văn hóa phối hợp giữa bác sĩ, dược sĩ và điều dưỡng quyết định rất nhiều đến an toàn thuốc nguy cơ cao.
Bác sĩ cũng cần ghi nhận và báo cáo ADR hoặc sai sót thuốc khi phát hiện. Nếu người bệnh có biểu hiện bất thường liên quan thuốc nguy cơ cao, cần đánh giá kịp thời, xử trí, cập nhật hồ sơ và thông tin dị ứng hoặc cảnh báo cho các lần điều trị sau.
18. Đào tạo về thuốc nguy cơ cao
Đào tạo thuốc nguy cơ cao cần được tổ chức theo vị trí công việc. Bác sĩ cần được đào tạo về kê đơn an toàn, điều chỉnh liều, chỉ định xét nghiệm theo dõi, tương tác, chống chỉ định và phác đồ thuốc nguy cơ cao. Dược sĩ cần được đào tạo về thẩm định, quản lý danh mục, cảnh báo, kiểm soát tồn trữ, dược lâm sàng và cảnh giác dược. Điều dưỡng cần được đào tạo về nhận diện thuốc nguy cơ cao, chuẩn bị, pha, kiểm tra chéo, dùng thuốc, theo dõi sau dùng và báo cáo sự cố.
Đào tạo nên dựa trên các tình huống thực tế. Ví dụ: nhầm insulin tác dụng nhanh và tác dụng kéo dài; truyền heparin sai tốc độ; pha kali đậm đặc không đúng; opioid gây ức chế hô hấp; thuốc vận mạch bị ngắt do chuyển giường; hóa trị sai liều do cân nặng không cập nhật. Những tình huống này giúp nhân viên hiểu nguy cơ cụ thể hơn so với việc chỉ đọc danh mục thuốc.
Đào tạo phải được lặp lại khi có thuốc mới, thay đổi quy trình, thay đổi bao bì thuốc, phát hiện sự cố hoặc kết quả giám sát cho thấy tuân thủ thấp. Đối với nhân viên mới, đào tạo thuốc nguy cơ cao phải là nội dung bắt buộc trước khi được tham gia chuẩn bị hoặc sử dụng các thuốc này.
19. Giám sát và chỉ số quản lý thuốc nguy cơ cao
Bệnh viện cần theo dõi một số chỉ số trọng điểm để đánh giá an toàn thuốc nguy cơ cao. Các chỉ số có thể gồm: tỷ lệ khoa/phòng có danh mục thuốc nguy cơ cao được phổ biến; tỷ lệ thuốc nguy cơ cao được dán nhãn cảnh báo đúng; tỷ lệ thuốc nguy cơ cao bảo quản đúng vị trí; tỷ lệ y lệnh thuốc nguy cơ cao đầy đủ thông tin; tỷ lệ thuốc nguy cơ cao được kiểm tra chéo trước khi dùng; số sai sót thuốc nguy cơ cao; số near-miss thuốc nguy cơ cao; số ADR nghiêm trọng liên quan thuốc nguy cơ cao; tỷ lệ nhân viên được đào tạo.
Giám sát cần kết hợp kiểm tra hồ sơ, kiểm tra tủ thuốc, quan sát thực hành, rà soát báo cáo sự cố và phỏng vấn nhân viên. Ví dụ, kiểm tra hồ sơ có thể cho biết y lệnh đủ tốc độ truyền hay không; kiểm tra tủ thuốc cho biết thuốc nguy cơ cao có tách biệt không; quan sát thực hành cho biết kiểm tra chéo có thực chất không; báo cáo sự cố cho biết nhóm thuốc nào gây nguy cơ lặp lại.
Kết quả giám sát cần được phản hồi cho khoa/phòng. Nếu phát hiện thuốc nguy cơ cao để sai vị trí, phải khắc phục ngay. Nếu phát hiện kiểm tra chéo chỉ ký hình thức, cần đào tạo lại và giám sát trực tiếp. Nếu sai sót tập trung vào một thuốc hoặc một nhóm khoa, cần phân tích sâu và có giải pháp cấp bệnh viện.
20. Những sai lầm thường gặp trong quản lý thuốc nguy cơ cao
Sai lầm đầu tiên là có danh mục thuốc nguy cơ cao nhưng không có biện pháp kiểm soát đi kèm. Danh mục chỉ có giá trị khi được chuyển thành nhãn cảnh báo, quy định bảo quản, kiểm tra chéo, hướng dẫn pha, giám sát và đào tạo. Nếu danh mục chỉ nằm trong văn bản, nguy cơ tại hiện trường không thay đổi.
Sai lầm thứ hai là quản lý thuốc nguy cơ cao giống thuốc thông thường. Thuốc nguy cơ cao không thể để chung, cấp phát chung, pha tùy ý, dùng không kiểm tra chéo và theo dõi không rõ. Mỗi thuốc hoặc nhóm thuốc cần mức kiểm soát tương ứng với mức nguy cơ.
Sai lầm thứ ba là kiểm tra chéo hình thức. Hai chữ ký không đồng nghĩa với hai lần kiểm tra độc lập. Nếu người thứ hai chỉ ký theo người thứ nhất, hàng rào an toàn không tồn tại. Cần đào tạo rõ thế nào là kiểm tra chéo độc lập và giám sát thực tế.
Sai lầm thứ tư là bỏ qua near-miss. Khi phát hiện suýt nhầm thuốc nguy cơ cao nhưng chưa dùng cho người bệnh, nhiều khoa có thể xử lý tại chỗ rồi bỏ qua. Đây là mất cơ hội phòng ngừa. Near-miss thuốc nguy cơ cao phải được báo cáo và phân tích.
Sai lầm thứ năm là chỉ tập trung vào điều dưỡng mà bỏ qua kê đơn và cấp phát. Điều dưỡng là hàng rào cuối, nhưng sai sót có thể bắt đầu từ y lệnh không rõ, phần mềm không cảnh báo, dược không thẩm định hoặc thuốc bảo quản không an toàn. Quản lý thuốc nguy cơ cao phải bao phủ toàn bộ chu trình.
21. Khung quản lý thuốc nguy cơ cao đề xuất cho bệnh viện
Bệnh viện có thể triển khai quản lý thuốc nguy cơ cao theo khung sau:
| Cấu phần | Nội dung cần triển khai | Kết quả mong đợi |
|---|---|---|
| Danh mục thuốc nguy cơ cao | Xây dựng, phê duyệt, cập nhật định kỳ, phổ biến toàn viện | Nhân viên nhận diện được thuốc cần kiểm soát đặc biệt |
| Kê đơn an toàn | Y lệnh rõ liều, đường dùng, nồng độ, tốc độ, theo dõi; cảnh báo phần mềm nếu có | Giảm sai sót từ bước ra quyết định |
| Thẩm định dược | Rà soát liều, tương tác, dị ứng, chức năng gan thận, phác đồ | Chặn sai sót trước cấp phát |
| Cấp phát | Tách biệt, nhãn cảnh báo, kiểm tra chéo, hạn chế hàm lượng dễ nhầm | Giảm nhầm thuốc, nhầm hàm lượng |
| Bảo quản tại khoa | Vị trí riêng, nhãn rõ, kiểm tra hạn dùng, kiểm soát thuốc lạnh và thuốc trực | Giảm lấy nhầm và dùng thuốc không bảo đảm |
| Chuẩn bị/pha thuốc | Chuẩn hóa nồng độ, nhãn sau pha, giảm gián đoạn, kiểm tra chéo | Giảm sai nồng độ, sai liều, sai đường |
| Sử dụng tại giường | Đúng người bệnh, đúng thuốc, đúng liều, đúng tốc độ, đúng theo dõi | Ngăn sai sót trước khi thuốc đến người bệnh |
| Theo dõi sau dùng | Chỉ số lâm sàng, xét nghiệm, ADR, dấu hiệu độc tính | Phát hiện sớm tổn hại |
| Báo cáo và cải tiến | Báo cáo sự cố/near-miss, RCA/5 Why, cảnh báo thuốc | Phòng ngừa tái diễn và học từ sai sót |
| Đào tạo – giám sát | Đào tạo theo vị trí, quan sát thực hành, chỉ số theo dõi | Duy trì tuân thủ thực chất |
Khung này cần được cụ thể hóa thành quy trình nội bộ, danh mục thuốc cụ thể, biểu mẫu kiểm tra, bảng kiểm giám sát và chỉ số theo dõi phù hợp với từng bệnh viện.
22. Kết luận
Thuốc nguy cơ cao là nhóm thuốc cần ưu tiên đặc biệt trong chương trình An toàn người bệnh. Vấn đề không nằm ở việc các thuốc này không nên sử dụng, mà ở chỗ chúng phải được sử dụng trong một hệ thống có nhiều hàng rào bảo vệ. Khi sai sót xảy ra với thuốc nguy cơ cao, hậu quả có thể rất nghiêm trọng; vì vậy bệnh viện cần kiểm soát từ trước khi thuốc đến người bệnh, không chỉ xử lý sau khi có biến cố.
Một hệ thống quản lý thuốc nguy cơ cao hiệu quả phải bắt đầu từ danh mục được phê duyệt và phổ biến, tiếp theo là kê đơn rõ ràng, thẩm định dược
- Đăng nhập để gửi ý kiến

