PHẪU THUẬT NỘI SOI ĐIỀU TRỊ TEO THỰC QUẢN BẨM SINH
Võ Duy Long, Nguyễn Thị Bích Uyên, Trương Nguyễn Uy Linh
I. ĐẠI CƯƠNG
- Teo thực quản được định nghĩa như là sự gián đoạn lưu thông của thực quản và trong đa số các trường hợp, có kèm theo sự thông thương bất thường giữa thực quản và khí đạo.
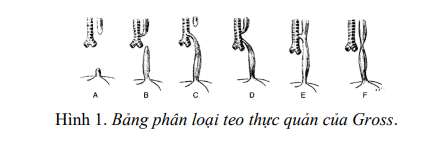
- Phân loại tùy theo sự tồn tại của đường dò và vị trí của nó (Hình 1). Thường gặp nhất là dạng teo thực quản có dò đầu xa thực quản - khí quản (Loại C - 87%) và teo thực quản không có dò (Loại A - 8%).
- Phẫu thuật nội soi teo thực quản bẩm sinh là một bước tiến mới trong điều trị cùng với sự phát triển của gây mê - hồi sức nhi và các dụng cụ phẫu thuật nội soi phù hợp với trẻ sơ sinh. Trường hợp phẫu thuật đầu tiên thành công được Rothenberg báo cáo năm 1999. Trong gần 20 năm trở lại đây, các trung tâm phẫu nhi hàng đầu thế giới đã báo cáo nhiều trường hợp thành công khác và cho thấy phẫu thuật noi soi trong điều trị teo thực quản bẩm sinh là phương pháp an toàn, hiệu quả và ít xâm lấn.
II. CHỈ ĐỊNH
Phụ thuộc nhiều yếu tố, quan trọng nhất là tình trạng hô hấp và kinh nghiệm của phẫu thuật viên cũng như gây mê - hồi sức (GMHS) nhi.
III. CHỐNG CHỈ ĐỊNH
1. Tuyệt đối:
- Rối loạn huyết động học nặng
- Cân nặng < 1500g.
2. Tương đối:
- Dị tật tim mạch nặng
- Bệnh màng trong
- Nhẹ cân (1500g - 2000g)
- Bụng chướng to.
IV. CHUẨN BỊ
1. Người thực hiện quy trình kỹ thuật:
Phẫu thuật viên (PTV) chuyên ngành tiêu hóa Nhi có kinh nghiệm, bác sĩ GMHS có kinh nghiệm trong GMHS Nhi khoa và trong PTNS, dụng cụ viên đã được đào tạo về PTNS.
2. Phương tiện:
- Hệ thống phẫu thuật nội soi và các dụng cụ dùng trong phẫu thuật nội soi.
- Bộ dụng cụ tiêu hóa mổ mở.
3. Người bệnh:
- Đặt trẻ nằm đầu cao 45°. Ủ ấm.
- Hỗ trợ hô hấp nếu có suy hô hấp nặng, đường truyền tĩnh mạch trung tâm.
- Đặt 02 thông 10F vào túi cùng trên thực quản và hút liên tục dưới áp lực 40 cm nước.
- Kháng sinh, Vitamin K1.
- Tầm soát các dị tật phối hợp nhất là dị tật tim mạch.
4. Hồ sơ bệnh án:
- Thông tin hành chính đầy đủ.
- Thông tin y khoa, biên bản hội chẩn duyệt mổ: chẩn đoán trước mổ, phương pháp mổ, phẫu thuật viên, thời gian mổ.
- Biên bản cam kết phẫu thuật và truyền máu.
- Bảng khám tiền mê.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: 10 phút
Phẫu thuật viên và bác sĩ gây mê kiểm tra hồ sơ bệnh án đầy đủ thông tin.
2. Kiểm tra người bệnh: 5 phút
- Trước khi vào phòng mổ, bác sĩ gây mê kiểm tra đối chiếu các thông tin của người bệnh.
- Khi vào phòng mổ: Phẫu thuật viên, bác sĩ gây mê, dụng cụ viên kiểm tra đối chiếu các thông tin của người bệnh.
3. Thực hiên kỹ thuật: 120 - 180 phút
- Gây mê toàn thân và đặt nội khí quản.
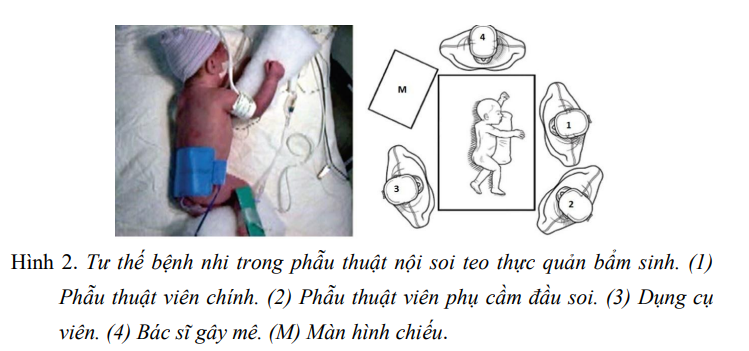
Đặt 01 thông 8 - 10F vào túi cùng trên thực quản, đặt thông tiểu 5 - 6F. - Đặt bệnh nhi nằm nghiêng trái, hơi sấp, đệm gối nhỏ để giữ vững tư thế (Hình 2). (Trường hợp bất thường cung động mạch chủ nằm bên Phải thì đặt bệnh nhi nghiêng Phải).
- Sát trùng vùng mổ và trải săng phẫu thuật.
- Dùng dao số 11 rạch da các vị trí đặt nòng nội soi (trocar). Vị trí đặt trocar rất quan trọng vì khoang ngực của bệnh nhi sơ sinh rất nhỏ. Các trocar được đặt theo các vị trí sau:
- Trocar thứ nhất: dùng để đưa đèn soi, kích thước 3 - 5 mm, được đặt ở khoang liên sườn 5 đường nách sau.
- Hai trocar thao tác được đặt ở đường nách giữa, trên và dưới trocar thứ nhất và cách trocar thứ nhất một hoặc hai khoang liên sườn.
- Có thể đặt thêm một trocar thứ tư ở phần thấp của khoang ngực để đưa dụng cụ vén phổi.
- Bơm CO2 vào khoang ngực với áp lực khởi đầu thấp khoảng 4 mmHg và nên duy trì trong khoảng 4 - 6 mmHg - lưu lượng tối đa 1 lít/phút.
Trường hợp có dò khí thực quản:
- Đầu tiên, cần xác định vị trí đường dò. Trong hầu hết các trường hợp vị trí này được đánh dấu bởi tĩnh mạch đơn. Đốt điện để chia đôi tĩnh mạch đơn.
- Xác định túi cùng dưới thực quản và đường dò vào thành sau khí quản.
- Dùng 2 clip 5mm để kẹp ngang đường dò. (Chú ý xác định thần kinh lang thang để tránh làm tổn thương khi kẹp clip).
- Túi cùng trên thực quản được xác định với sự hỗ trợ của bác sĩ gây mê bằng cách đẩy ống thông túi cùng trên đã đặt. Tách màng phổi thành phủ trên túi cùng trên bằng kéo hoặc móc đốt. Bóc tách di động túi cùng trên đến sát thực quản cổ.
- Dùng kéo cắt đường dò về phía thực quản đầu xa.
- Xẻ túi cùng trên.
Trong trường hợp không dò:
- Túi cùng dưới được xác định bằng cách đưa một bougie qua lỗ mở thông dạ dày, phẫu tích cẩn thận để di động túi cùng dưới.
- Túi cùng trên được xác định và phẫu tích tương tự trong trường hợp có dò.
- Xẻ miệng hai túi cùng trên và dưới đủ rộng.
- Thực hiện khâu nối thưc-thực quản với chỉ 5.0, mũi rời: Thành sau được khâu nối trước với nơ cột nằm trong lòng thực quản. Đưa 01 ống thông 10F từ miệng xuyên qua miệng nối đến dạ dày trước khi thực hiện khâu nối mặt trước. Thường miệng nối cần từ 8 đến 10 mũi khâu.
- Sau khi hoàn thành miệng nối, đặt 01 ống dẫn lưu màng phổi 12F vào lỗ đặt trocar thấp nhất, cố định bằng chỉ Soie 4.0.
- Đóng các lỗ đặt trocar bằng chỉ Vicryl 4.0.
- Khâu da Vicryl Rapid 5.0.
VI. THEO DÕI
- Bệnh nhi được cai máy sau mổ từ 12 - 24 giờ. Nếu miệng nối quá căng thì nên duy trì thở máy trong thời gian dài hơn để bảo vệ miệng nối.
- Kháng sinh dự phòng sau mổ 48 giờ nếu không có nhiễm trùng đi kèm.
- Chụp XQ thực quản cản quang sau mổ 5 ngày nếu không rò miệng nối thì cho bú đường miệng và rút ống dẫn lưu màng phổi. Nếu có rò thì cho bệnh nhi nhịn tiếp trong 3 - 5 ngày và chụp lại phim cản quang.
- Cho bệnh nhi xuất viện sau khi ăn lại đường miệng 48 giờ.
- Dùng ức chế proton trong 2 - 3 tháng sau mổ để chống trào ngược dạ dày - thực quản.
VII. XỬ TRÍ TAI BIẾN
1. Tai biến do đặt trocar:
- Chảy máu do tổn thương bó mạch liên sườn.
Xử trí: Nếu chảy máu tĩnh mạch có thể ngừng khi đè ép. Nếu chảy máu động mạch không kiểm soát được Mở ngực cầm máu. - Đau sau mổ do tổn thương thần kinh liên sườn:
Xử trí: chích 0.25% bupivacaine trong màng phổi ngay vị trí đặt trocar hoặc ống dẫn lưu. - Tổn thương phổi.
Xử trí: khâu lại chỗ tổn thương. - Cách phòng ngừa tai biến: dùng trocar đầu tù, các trocar tiếp theo nên đặt dưới nội soi hướng dẫn.
2. Tai biến do bơm CO2:
- Chèn ép trung thất do bơm hơi lưu lượng và áp lực cao.
Xử trí: giảm lưu lượng và áp lực CO2. - Tăng CO2 máu do thời gian mổ lâu.
Xử trí: tăng thông khí/phút. - Giảm thân nhiệt do khí CO2 lạnh và khô.
Xử trí: ủ ấm.
3. Tai biến do phẫu thuật:
- Chảy máu: thường hiếm. Có thể từ tĩnh mạch đơn do đốt không kĩ, từ cung động mạch chủ (trong trường hợp dị dạng cung ĐMC nằm bên Phải). Nếu không kiểm soát được thì mở ngực cầm máu.
- Tổn thương phổi: hiếm gặp.
- Tổn thương thần kinh X: cần nhận diện rõ thần kinh trước khi kẹp clip đường rò khí thực quản.
- Tràn khí dưới da: có thể do khâu lỗ đặt ống dẫn lưu không kín hay do lỗ thông trên ống còn nằm trong thành ngực.
- Xử trí: khâu kín lỗ đặt trocar; đặt lại ống dẫn lưu. Thường tràn khí dưới da ít sẽ tự hết.
- Tràn khí trung thất do tuột clip kẹp đường dò khí thực quản.
- Xử trí: Mở ngực khâu đường dò.
- Rò miệng nối thực quản: do khoảng cách hai túi cùng xa hoặc bóc tách gây thiếu máu nuôi miệng nối, do kinh nghiệm của PTV. Gây tràn khí màng phổi, có nước bọt trong ống dẫn lưu, rối loạn thông khí phổi, viêm trung thất. Rò miệng nối thường xuất hiện ngày thứ 3, có thể sớm hơn vào giờ thứ 12 hậu phẫu (do bục toàn bộ miệng nối) hoặc muộn hơn nhưng ít khi xảy ra sau 6 ngày.
- Xử trí: Hút hầu họng liên tục, kháng sinh điều trị toàn thân, nuôi ăn tĩnh mạch hoàn toàn, hỗ trợ hô hấp khi cần thiết.
- Đăng nhập để gửi ý kiến

