1. Tóm lược (Cốt lõi Hệ thống)
Nhóm tiêu chuẩn AOP.04 thiết lập vòng vây kiểm soát tuyệt đối đối với chuỗi cung ứng và sử dụng các sản phẩm máu. Trong JCI phiên bản 8, nhóm này có 2 điểm nhấn trọng tâm:
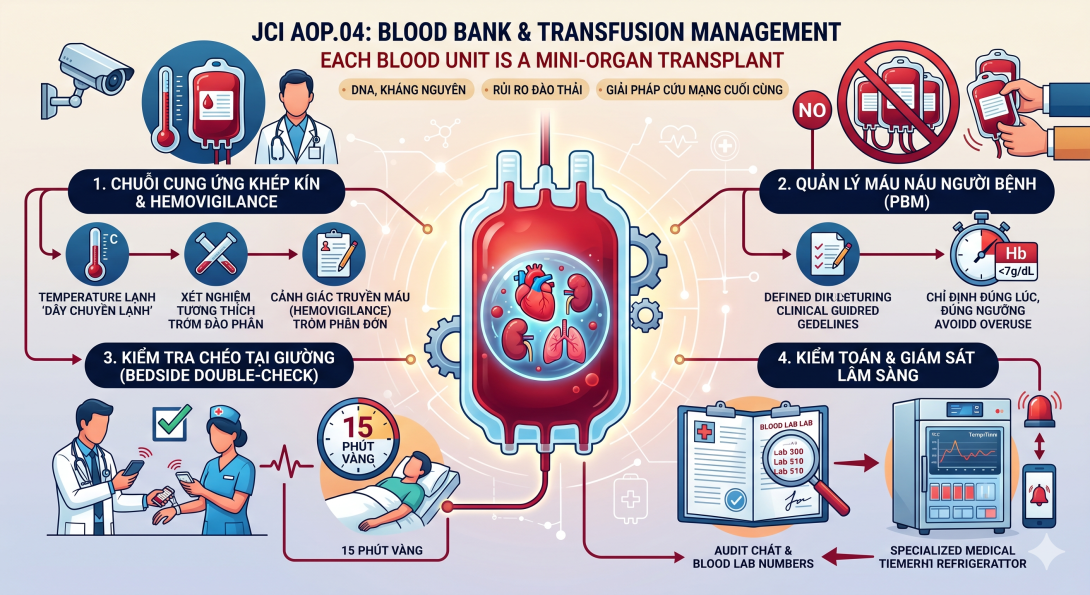
Chuỗi cung ứng khép kín & Cảnh giác truyền máu (AOP.04.00): Quản lý nghiêm ngặt toàn bộ vòng đời của túi máu từ khi tiếp nhận, lưu trữ (kiểm soát nhiệt độ), xét nghiệm tương thích, phân phối, cho đến khi truyền. Bắt buộc phải triển khai hệ thống Hemovigilance (Cảnh giác truyền máu) để theo dõi, ghi nhận và điều tra mọi phản ứng có hại.
Quản lý Máu người bệnh - PBM (AOP.04.01 - Tiêu chuẩn MỚI): Đòi hỏi bệnh viện phải có các Hướng dẫn thực hành lâm sàng quy định rõ ràng các tiêu chí, ngưỡng xét nghiệm khi nào thì được phép truyền máu, nhằm chấm dứt tình trạng lạm dụng chỉ định truyền máu.
2. Trực quan (Mô hình "Ca ghép tạng mini")
Hãy thay đổi góc nhìn: Truyền máu không phải là đang "truyền dịch nước biển" (thứ có thể sản xuất hàng loạt bằng hóa chất). Truyền máu thực chất là một "Ca ghép tạng mini". Khi truyền một túi máu, bạn đang đưa một mô sống chứa DNA, kháng nguyên và kháng thể từ một cơ thể người này sang một cơ thể người khác. Rủi ro về "đào thải mảnh ghép" (phản ứng tan máu do sai nhóm máu) là sự cố gây tử vong ngay lập tức. Do đó, Ngân hàng máu phải được vận hành giống như một "Kho lưu trữ mô tạng", nơi nhiệt độ được tính toán đến từng số thập phân, và việc xuất - nhập phải được rà soát an ninh gắt gao như khi chuẩn bị ghép tim hay ghép thận.
3. Tâm đắc nhất (Góc nhìn Khoa học Quản trị)
Điểm cập nhật đắt giá và mang tính cách mạng nhất của JCI 8 chính là việc đưa khái niệm Patient Blood Management (Quản lý Máu Người bệnh) vào bắt buộc thông qua ME mới ở AOP.04.01. Trước đây, tư duy y khoa truyền thống thường chuộng việc "truyền máu để nâng thể trạng, cho hồng hào". Nhưng y học thực chứng đã chứng minh điều ngược lại: Truyền máu càng nhiều khi chưa thực sự cần thiết, tỷ lệ nhiễm khuẩn bệnh viện và tỷ lệ tử vong càng tăng (do hệ miễn dịch của bệnh nhân bị ức chế bởi kháng nguyên lạ). JCI đập bỏ thói quen này bằng cách yêu cầu hệ thống phải thiết lập "Rào cản chỉ định". Bác sĩ phải có bằng chứng lâm sàng rõ ràng (Ví dụ: Hemoglobin tụt xuống dưới ngưỡng 7 g/dL) mới được phép ra y lệnh truyền khối hồng cầu. Tiêu chuẩn này chuyển tư duy từ "Truyền máu là để bồi bổ" sang "Truyền máu là giải pháp cứu mạng cuối cùng".
4. Thực hành (Góc nhìn Quản lý & Vận hành)
Đối với Khối Lâm sàng (Bác sĩ/Điều dưỡng):
Kiểm tra chéo tại giường (Bedside Double-Check): Đây là nguyên tắc không khoan nhượng. Khi chuẩn bị treo túi máu, bắt buộc phải có 2 nhân viên y tế có chứng chỉ cùng đứng ngay tại giường, đối chiếu bằng lời nói: Tên bệnh nhân (trên vòng tay), nhóm máu, mã số túi máu. TUYỆT ĐỐI không được "đối chiếu trước ở trạm trực rồi xách túi máu chạy vào phòng".
Khung giờ vàng 15 phút: Hầu hết các phản ứng tan máu cấp tính đe dọa tính mạng đều bùng phát trong 15 phút đầu tiên. Điều dưỡng không được phép mở y lệnh truyền máu rồi rời khỏi phòng; họ phải túc trực tại giường để đánh giá sinh hiệu liên tục trong khoảng thời gian sinh tử này.
Đối với Khối Quản lý Chất lượng (QLCL) & Ngân hàng máu:
Giám sát dây chuyền lạnh (Cold Chain Tracer): Tủ lạnh trữ máu không thể là loại tủ lạnh gia dụng cất đồ ăn. Nó phải là thiết bị chuyên dụng có hệ thống ghi nhận nhiệt độ liên tục và báo động tự động. Khi đi kiểm tra, hãy yêu cầu kỹ thuật viên mô phỏng việc tủ lạnh bị mất điện, để xem chuông cảnh báo có reo và tin nhắn có được gửi đến điện thoại người phụ trách ngay lập tức hay không.
Kiểm toán việc sử dụng máu (Blood Utilization Audit): Không chỉ chờ khi có tai biến mới phân tích. Hội đồng Truyền máu và QLCL cần thường xuyên rút ngẫu nhiên các hồ sơ bệnh án để rà soát: "Bác sĩ A chỉ định truyền 2 đơn vị máu, nhưng các chỉ số xét nghiệm trước đó của bệnh nhân này có thực sự chạm ngưỡng nguy hiểm chưa?". Nếu chưa, đó là một chỉ định cần được chấn chỉnh.
- Đăng nhập để gửi ý kiến

