1. Tóm lược (Cốt lõi Hệ thống) Nhóm tiêu chuẩn MMU.04 quy định cách thức chuyển hóa tư duy của bác sĩ thành các y lệnh an toàn, chính xác.
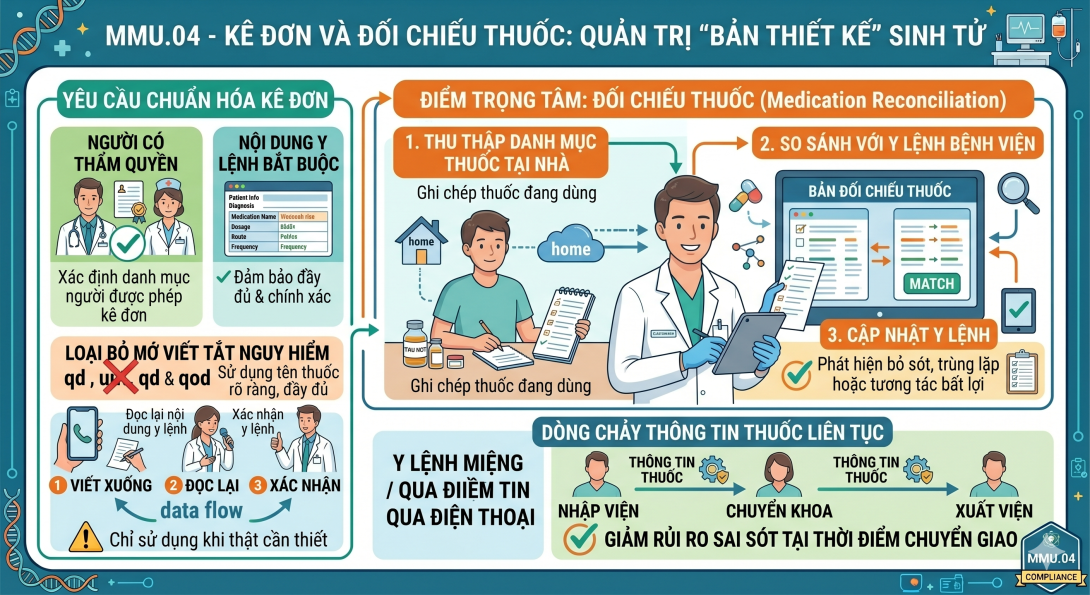
MMU.04.00 - Quy trình Kê đơn chuẩn: Bệnh viện phải quy định rõ ai có quyền kê đơn và các thành phần bắt buộc của một y lệnh (Tên thuốc, liều lượng, đường dùng, tần suất). Đặc biệt, phải thiết lập danh mục Các từ viết tắt cấm sử dụng để loại bỏ hoàn toàn sự hiểu lầm.
MMU.04.01 - Y lệnh miệng và qua điện thoại: Hạn chế tối đa hình thức này. Khi bắt buộc phải sử dụng (như cấp cứu), hệ thống phải thực hiện quy trình "Viết xuống - Đọc lại - Xác nhận" (Write down - Read back - Confirm). Bác sĩ phải ký xác nhận bổ sung vào hồ sơ trong một khoảng thời gian quy định (thường là 24h).
MMU.04.02 - Đối chiếu thuốc (Medication Reconciliation): Đây là chốt chặn quan trọng nhất của JCI 8. Bệnh viện phải so sánh danh sách các loại thuốc bệnh nhân đang dùng trước khi nhập viện với các loại thuốc được kê đơn tại viện để phát hiện các sai sót như trùng lặp thuốc, tương tác thuốc hoặc bỏ sót liều.
2. Trực quan (Mô hình "Bản vẽ Kỹ thuật và Trạm trung chuyển")
Kê đơn (04.00): Giống như một Bản vẽ thiết kế thi công. Một bản vẽ cẩu thả, dùng ký hiệu tùy tiện sẽ khiến công trình (sức khỏe bệnh nhân) bị đổ vỡ.
Y lệnh miệng (04.01): Giống như Lệnh chỉ huy ngoài chiến trường. Vì tiếng súng nổ (tiếng ồn/áp lực cấp cứu), người lính (điều dưỡng) phải hét to lặp lại mệnh lệnh để chỉ huy xác nhận "Đúng" trước khi hành động.
Đối chiếu thuốc (04.02): Giống như Kiểm tra hành lý quá cảnh. Khi bạn bay từ sân bay A sang sân bay B, nhân viên an ninh phải kiểm tra xem những món đồ bạn mang theo từ nhà có hợp lệ để mang tiếp vào chặng bay mới hay không, tránh việc bạn vô tình mang theo "hàng cấm" (tương tác thuốc có hại).
3. Tâm đắc nhất (Góc nhìn Khoa học Quản trị) Điểm sắc sảo nhất của JCI trong nhóm này là việc biến Đối chiếu thuốc (04.02) từ một thủ tục hành chính thành một Chiến lược Quản trị Dữ liệu liên tục. Khoảng 50% sai sót y khoa xảy ra tại các điểm chuyển giao (nhập viện, chuyển khoa, xuất viện). Bác sĩ thường chỉ tập trung vào bệnh lý cấp tính mà quên mất bệnh nhân đang dùng thuốc mãn tính ở nhà. MMU.04.02 ép hệ thống phải "dừng lại 1 nhịp" để ghép nối quá khứ và hiện tại. Nó biến hồ sơ thuốc của bệnh nhân thành một dòng chảy thông tin không bao giờ bị đứt đoạn.
4. Thực hành (Góc nhìn Quản lý & Vận hành)
Đối với Bác sĩ Lâm sàng:
Tuyệt đối không dùng chữ viết tắt nguy hiểm: Ví dụ, ghi chữ "U" thay vì "Unit" (Đơn vị). Chữ "U" rất dễ bị đọc nhầm thành số "0", khiến bệnh nhân bị tiêm Insulin quá liều gấp 10 lần.
Khai thác bệnh sử thuốc tỉ mỉ: Luôn yêu cầu bệnh nhân cho xem đơn thuốc cũ hoặc vỏ thuốc họ đang dùng ở nhà trước khi ra y lệnh mới.
Đối với Điều dưỡng:
Khi nhận y lệnh qua điện thoại, đừng bao giờ nói "Vâng, em nghe rồi" rồi cúp máy. Phải cầm bút viết ngay vào sổ, đọc lại từng chữ số và tên thuốc (Read-back) để bác sĩ xác nhận "Đúng" mới được thực hiện.
Đối với Khối Quản lý Chất lượng (QLCL):
Tracer thực tế: Khi đi kiểm tra túi thuốc bệnh nhân mang từ nhà vào, hãy đối soát với hồ sơ bệnh án. Nếu thấy bệnh nhân có mang theo thuốc huyết áp mà trong bệnh án không có "Phiếu đối chiếu thuốc" được bác sĩ ký nhận, nghĩa là hệ thống 04.02 đang có lỗ hổng.
Rà soát phần mềm HIS để khóa các ký tự viết tắt cấm sử dụng, không cho phép bác sĩ gõ y lệnh nếu thiếu các trường thông tin bắt buộc.
- Đăng nhập để gửi ý kiến

