1. Tóm lược (Cốt lõi) Mục tiêu IPSG 2 tập trung vào việc đảm bảo các thông tin lâm sàng quan trọng — bao gồm y lệnh miệng, lệnh qua điện thoại, kết quả xét nghiệm nguy kịch, và thông tin bàn giao ca — được truyền đạt một cách chính xác và kịp thời. Mục đích tối thượng là loại bỏ hoàn toàn các sai sót do nghe nhầm, hiểu lầm hoặc xử lý chậm trễ trong các tình huống đe dọa tính mạng.
2. Trực quan Để giao tiếp không bị "lời nói gió bay", hãy ghi nhớ 2 công cụ trực quan sau:
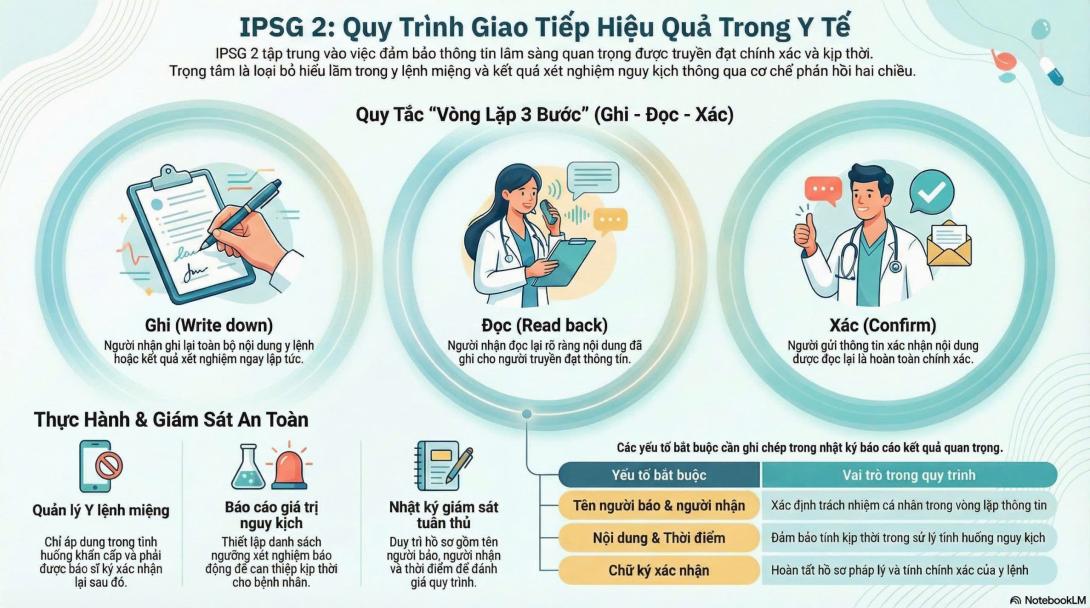
Với Y lệnh/Kết quả khẩn cấp - Nhớ "Vòng lặp 3 bước":
Ghi (Write down): Người nhận thông tin phải ghi lại toàn bộ nội dung y lệnh hoặc kết quả lên giấy/bệnh án.
Đọc (Read back): Người nhận đọc lại to, rõ ràng nội dung vừa ghi cho người gửi nghe.
Xác (Confirm): Người gửi lặp lại xác nhận nội dung đó là chính xác 100%.
Với Bàn giao ca/Báo cáo bác sĩ - Nhớ "SBAR": SBAR (Tình trạng - Bối cảnh - Đánh giá - Khuyến nghị) giống như việc bạn tóm tắt một bộ phim dài 50 tập trong 1 phút cho người khác nghe. Bác sĩ không cần nghe từ "tập 1", họ chỉ cần biết trọng tâm vấn đề ngay lúc này để ra quyết định.
3. Tâm đắc nhất Triết lý cốt lõi của tiêu chuẩn này là "Giao tiếp vòng kín" (Closed-loop communication). Trong môi trường y tế luôn ồn ào và đầy áp lực, việc "đã nghe" là chưa đủ. Chỉ khi thông tin được phản hồi và xác nhận hai chiều, vòng lặp an toàn mới được khép kín. Hơn thế nữa, tiêu chuẩn này đập bỏ "cái tôi cá nhân" để xây dựng Văn hóa an toàn. Việc một điều dưỡng dũng cảm yêu cầu chuyên gia cẩn thị: "Bác sĩ chờ chút để em ghi và đọc lại" không phải là sự rườm rà máy móc, mà chính là hàng rào bảo vệ sinh mạng người bệnh và chứng chỉ hành nghề của tất cả những người liên quan.
4. Thực hành (Góc nhìn Lâm sàng & Quản lý Chất lượng)
Quản lý Y lệnh miệng/Điện thoại: Chỉ áp dụng trong tình huống khẩn cấp, vô trùng (ví dụ: bác sĩ đang mổ không thể tháo găng tay) hoặc khi bác sĩ không có mặt tại khoa. Y lệnh này bắt buộc phải được bác sĩ ký xác nhận lại trong khung thời gian quy định của bệnh viện (thường là 24 giờ).
Giá trị nguy kịch (Critical values): Bệnh viện bắt buộc phải thiết lập một danh sách các ngưỡng xét nghiệm/CĐHA "báo động đỏ". Khi có kết quả này, Khoa Xét nghiệm phải gọi điện thông báo trực tiếp cho bác sĩ lâm sàng ngay lập tức, tuyệt đối không được phép chỉ trả kết quả lên phần mềm máy tính rồi im lặng.
Giải pháp "0 đồng" cho QLCL: Hãy in công cụ SBAR thành các tấm thẻ (cue cards) hoặc sticker, dán ngay cạnh tất cả các điện thoại bàn ở trạm điều dưỡng. Khi luống cuống giữa đêm, nhân viên chỉ cần nhìn vào đó để báo cáo mà không bị sót ý.
Giám sát (Audit): Thường xuyên rà soát hồ sơ và sổ nhật ký giao ban. Sổ sách phải có đủ "vết": Tên người báo, tên người nhận, thời điểm báo, và chữ ký/dấu mộc xác nhận "ĐÃ READ-BACK". Nếu không có dấu vết này, coi như quy trình chưa từng xảy ra!
- Đăng nhập để gửi ý kiến

