1. Tóm lược (Cốt lõi Hệ thống JCI 8.0)
Nhóm ACC.03 được thiết kế với 2 tiêu chuẩn cực kỳ ngắn gọn nhưng có sức nặng chi phối toàn bộ quy trình làm việc lâm sàng:
Sự phối hợp liên tục (ACC.03.00): Bệnh viện phải thiết kế các quy trình để đảm bảo sự phối hợp và chăm sóc liên tục giữa tất cả các y bác sĩ, các khoa phòng, và các dịch vụ liên quan. Thông tin về tình trạng của người bệnh, các chẩn đoán, và kế hoạch điều trị phải được chia sẻ xuyên suốt qua việc ghi chép bệnh án đồng nhất và các cuộc giao ban/bàn giao (Handovers).
Cá nhân chịu trách nhiệm chính (ACC.03.01): Phải có sự chỉ định rõ ràng một cá nhân đủ trình độ chuyên môn (thường là Bác sĩ điều trị chính - Primary Attending Physician) chịu trách nhiệm toàn diện trong việc điều phối chăm sóc cho bệnh nhân trong suốt các giai đoạn. Bệnh nhân, gia đình, và toàn bộ nhân viên y tế khác phải biết danh tính của người này.
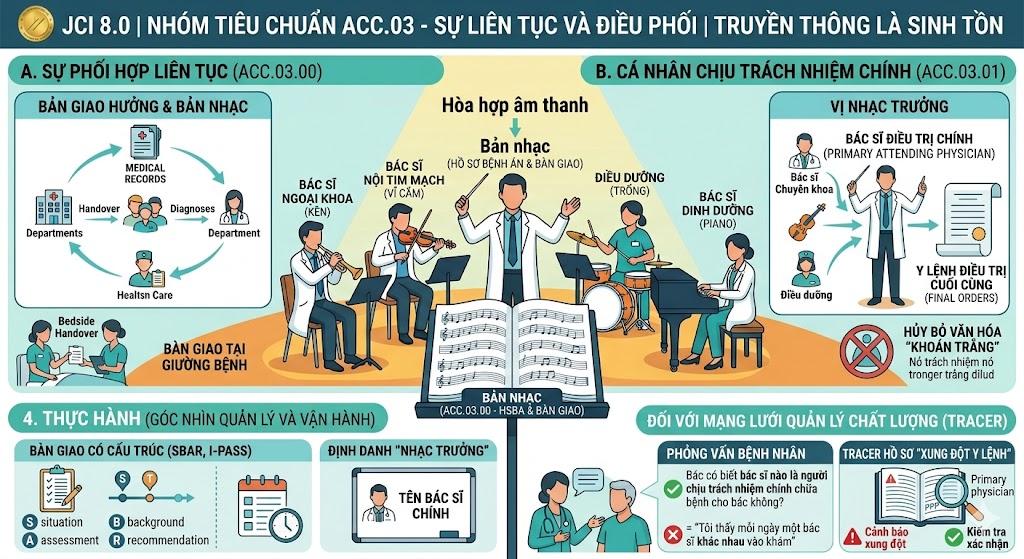
2. Trực quan (Mô hình "Bản Giao Hưởng và Vị Nhạc Trưởng")
Hãy hình dung quá trình điều trị cho một bệnh nhân đa chấn thương giống như việc trình diễn một Bản Giao hưởng:
Bác sĩ Ngoại khoa (Chơi kèn), Bác sĩ Nội tim mạch (Chơi vĩ cầm), Bác sĩ Dinh dưỡng (Chơi piano) và Điều dưỡng (Chơi trống). Mỗi người đều rất giỏi nhạc cụ của mình.
Nhưng nếu không có "Vị Nhạc Trưởng" (ACC.03.01 - Bác sĩ điều trị chính), mỗi người sẽ chơi theo một nhịp điệu riêng, tạo ra một mớ âm thanh hỗn độn (ví dụ: Khoa dinh dưỡng cho ăn bình thường trong khi Khoa ngoại vừa ra y lệnh nhịn ăn chờ mổ).
Bản nhạc (ACC.03.00 - Hồ sơ bệnh án & Bàn giao) là phương tiện duy nhất để tất cả các nhạc công nhìn vào và biết mình phải đánh nốt gì tiếp theo để tạo ra sự hòa hợp.
3. Tâm đắc nhất (Góc nhìn Khoa học Quản trị)
Điểm triệt để nhất của JCI 8.0 ở nhóm tiêu chuẩn này là việc Xóa bỏ văn hóa "Khoán trắng". Trong nhiều hệ thống y tế cũ, khi bác sĩ Nội khoa mời bác sĩ Ngoại khoa sang hội chẩn, bác sĩ Ngoại khoa sẽ ghi y lệnh phẫu thuật vào sổ hội chẩn rồi đi về. Bác sĩ Nội khoa cứ thế thực hiện mà không cần tổng hợp lại. Theo tiêu chuẩn ACC.03.01, Bác sĩ điều trị chính là người "đứng mũi chịu sào". Mọi ý kiến hội chẩn từ các chuyên khoa khác đều chỉ mang tính tham khảo (Consultations). Bác sĩ điều trị chính phải là người đọc, chắt lọc, tổng hợp xem ý kiến đó có xung đột với các bệnh lý nền khác không, sau đó mới chính tay chuyển hóa nó thành Y lệnh điều trị cuối cùng (Final Orders). Trách nhiệm không bao giờ bị pha loãng.
4. Thực hành (Góc nhìn Quản lý & Vận hành)
Đối với Bác sĩ & Điều dưỡng:
Bàn giao có cấu trúc: Khi đổi ca trực, không được bàn giao kiểu "trí nhớ". Bắt buộc phải dùng công cụ như SBAR (Situation - Background - Assessment - Recommendation) hoặc I-PASS. Việc bàn giao phải thực hiện tại giường bệnh (Bedside handover) và phải lưu vết vào hồ sơ.
Định danh "Nhạc trưởng": Tên của Bác sĩ điều trị chính phải được ghi rõ trên bảng trắng tại buồng bệnh của bệnh nhân, và phải được cập nhật ngay lập tức nếu bác sĩ này đi vắng và bàn giao cho người khác.
Đối với Mạng lưới Quản lý Chất lượng (QLCL) đi Tracer:
Phỏng vấn Bệnh nhân: Đây là cách Tracer kinh điển nhất cho ACC.03.01. Hãy bước vào một buồng bệnh và hỏi: "Bác có biết bác sĩ nào là người chịu trách nhiệm chính chữa bệnh cho bác không?". Nếu bệnh nhân lắc đầu "Tôi thấy mỗi ngày một bác sĩ khác nhau vào khám", bệnh viện đã trượt tiêu chuẩn này.
Tracer Hồ sơ "Xung đột y lệnh": Mở một hồ sơ đa khoa phức tạp. Tìm các đoạn ghi chú hội chẩn. Kiểm tra xem có bằng chứng (chữ ký/ghi chú) của bác sĩ điều trị chính xác nhận rằng họ đã đọc và tích hợp ý kiến hội chẩn vào kế hoạch chăm sóc chung hay không.
- Đăng nhập để gửi ý kiến

