Đại cương
- Đợt cấp bệnh phổi tắc nghẽn mạn tính (BPTNMT, COPD) là tình trạng thay đổi cấp tính của các biểu hiện lâm sàng: khó thở tăng, ho tăng, khạc đờm tăng và hoặc thay đổi màu sắc của đờm. Những biến đổi này đòi hỏi phải có thay đổi trong điều trị.
- Căn nguyên đợt bùng phát.
- Nhiễm trùng hô hấp: Haemophilus influenza, phế cầu, Moraxella catarrhalis.
- Ô nhiễm không khí (khói thuốc, tiếp xúc nghề nghiệp, ozon).
Nhiễm trùng hô hấp là nguyên nhân gây bùng phát thường gặp nhất. Khoảng 1/3 số trường hợp bùng phát không rõ căn nguyên.
Chẩn đoán
Các triệu chứng của đợt cấp BPTNMT
Bảng 10.1: Các triệu chứng của đợt cấp BPTNMT
| Bộ phận cơ thể | Triệu chứng |
|---|---|
| Hô hấp | Ho tăng |
| Khó thở tăng | |
| Khạc đờm tăng và/hoặc thay đổi màu sắc của đờm | |
| Nghe phổi thấy rì rào phế nang giảm, có thể thấy ran rít, ngáy | |
| Các biểu hiện khác có thể có hoặc không tùy theo mức độ nặng của bệnh | |
| Tim | Nặng ngực |
| Nhịp nhanh | |
| Cơ, xương | Giảm khả năng gắng sức |
| Tâm thần | Rối loạn ý thức |
| Trầm cảm | |
| Mất ngủ | |
| Buồn ngủ | |
| Toàn thân | Mệt |
| Sốt, rét run |
Các đánh giá ban đầu khi nghi có đợt cấp BPTNMT
Tiến hành làm các xét nghiệm (nếu có thể): chụp X-quang phổi, đo SpO2, đo PEF hoặc chức năng hô hấp.
Chẩn đoán xác định đợt cấp BPTNMT
Tiêu chuẩn Anthonisen.
- Khó thở tăng.
- Khạc đờm tăng.
- Thay đổi màu sắc của đờm.
Đánh giá mức độ nặng của bệnh
Các yếu tố làm tăng mức độ nặng của đợt cấp BPTNMT tại nhà.
- Rối loạn ý thức.
- Có ≥ 3 đợt cấp BPTNMT trong năm trước.
- Chỉ số khối cơ thể ≤ 20.
- Các triệu chứng nặng lên rõ hoặc có rối loạn dấu hiệu chức năng sống.
- Bệnh mạn tính kèm theo (bệnh tim thiếu máu cục bộ, suy tim sung huyết, viêm phổi, đái tháo đường, suy thận, suy gan).
- Hoạt động thể lực kém.
- Không có trợ giúp xã hội.
- Đã được chẩn đoán BPTNMT mức độ nặng hoặc rất nặng.
- Đã có chỉ định thở oxy dài hạn tại nhà.
Bảng 10.2: Phân loại mức độ nặng của đợt cấp theo ATS/ERS sửa đổi
| Mức độ nặng | Mô tả |
|---|---|
| Nhẹ | Có thể kiểm soát bằng việc tăng liều các thuốc điều trị hàng ngày |
| Trung bình | Cần điều trị corticoid toàn thân hoặc kháng sinh |
| Nặng | Cần nhập viện hoặc khám cấp cứu |
Điều trị đợt cấp BPTNMT tại nhà
Hướng xử trí đợt cấp BPTNMT
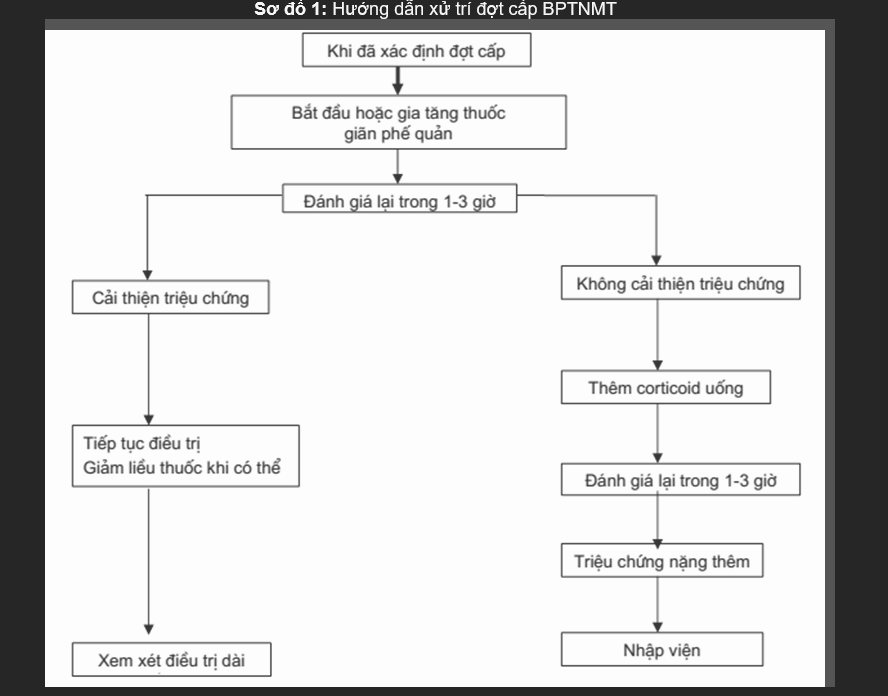
Sơ đồ 1: Hướng dẫn xử trí đợt cấp BPTNMT
Điều trị cụ thể
Tăng tối đa điều trị các thuốc giãn phế quản và corticoid dạng khí dung khi có đợt cấp BPTNMT.
• Thở oxy tại nhà.
- áp dụng cho những trường hợp người bệnh đã có sẵn hệ thống oxy tại nhà.
- Thở oxy 1-3 lít/phút, duy trì SpO2 ở mức 90-92%.
• Thuốc giãn phế quản.
- Nguyên tắc sử dụng.
- Kết hợp nhiều nhóm thuốc giãn phế quản.
- Tăng liều tối đa các thuốc giãn phế quản dạng khí dung và dạng uống.
- Nhóm cường beta-2:
- Salbutamol 5mg x 3 - 6 nang/ngày (khí dung), hoặc terbutalin 5mg x 3- 6 nang/ngày (khí dung) hoặc salbutamol 100 mcg x 2 nhát xịt/mỗi 3 giờ.
- Salbutamol 4 mg x 4 viên/ngày, uống chia 4 lần.
- Terbutalin 2,5 mg x 4 viên/ngày, uống chia 4 lần.
- Bambuterol 10 mg x 1-2 viên (uống).
- Nhóm kháng cholinergic:
- Ipratropium nang 2,5 ml x 3-6 nang/ngày (khí dung), hoặc:
- Tiotropium 18 mcg x 1 viên/ngày (hít).
- Nhóm xanthin: theophyllin 100 mg: 10 mg/kg/ngày, uống chia 4 lần.
• Corticoid.
- Budesonid 0,5 mg x 4 nang/ngày, khí dung chia 4 lần dùng đơn thuần hoặc kết hợp một trong các thuốc sau:
- Prednisolon 1-2 mg/kg/ngày (uống buổi sáng).
- Methylprednisolon 1 mg/kg/ngày (uống buổi sáng).
• Dạng kết hợp:
- Kết hợp kháng cholinergic và thuốc cường beta-2: Fenoterol/ Ipratropium x 6ml/ngày, khí dung chia 3 lần hoặc Salbutamol/Ipratropium nang 2,5 ml x 3-6 nang/ngày, khí dung chia 3 lần.
• Thuốc kháng sinh
- Chỉ định khi bệnh nhân có triệu chứng nhiễm trùng rõ: ho khạc đờm nhiều, đờm đục (nhiễm khuẩn) hoặc có sốt và các triệu chứng nhiễm trùng khác kèm theo.
- Nên sử dụng một trong các thuốc sau, hoặc có thể kết hợp 2 thuốc thuộc 2 nhóm khác nhau:
- Nhóm betalactam: ampicillin/amoxillin + kháng betalactamase: liều 3g/ngày, chia 3 lần; hoặc dùng cefuroxim: liều 2 g/ngày, uống chia 4 lần; hoặc dùng: ampicillin/amoxillin/cephalexin: liều 3 g/ngày, chia 3 lần.
- Levofloxacin 750 mg/ngày, moxifloxacin 400 mg/ngày, ciprofloxacin 1g/ngày.
Theo dõi và chỉ định bệnh nhân nhập viện điều trị
Các trường hợp đợt cấp BPTNMT nhẹ thường được chỉ định điều trị tại nhà. Cần chỉ định nhập viện cho các bệnh nhân này khi có 1 hoặc nhiều dấu hiệu sau:
Bảng 10.3: Chỉ định nhập viện cho đợt cấp BPTNMT
- Khó thở nặng
- Đợt cấp đã thất bại với các điều trị ban đầu
- Đã có chẩn đoán BPTNMT nặng hoặc rất nặng
- Xuất hiện các dấu hiệu thực thể mới: tím môi, đầu chi, phù ngoại biên
- Có bệnh mạn tính nặng kèm theo
- Cơn bùng phát thường xuyên xuất hiện
- Nhịp nhanh mới xuất hiện
- Tuổi cao
- Không có hỗ trợ từ gia đình
Tài liệu tham khảo
- Hanley M.E. and Welsh C.H. (2008), "Chronic Obstructive Pulmonary Disease" Current Diagnosis & Treatment Emergency Medicine.
- Global strategy for diagnosis, management, and prevention of chronic obstructive pulmonary disease. Update 2010.
- Global strategy for diagnosis, management, and prevention of chronic obstructive pulmonary disease. Update 2011.
- Đăng nhập để gửi ý kiến

