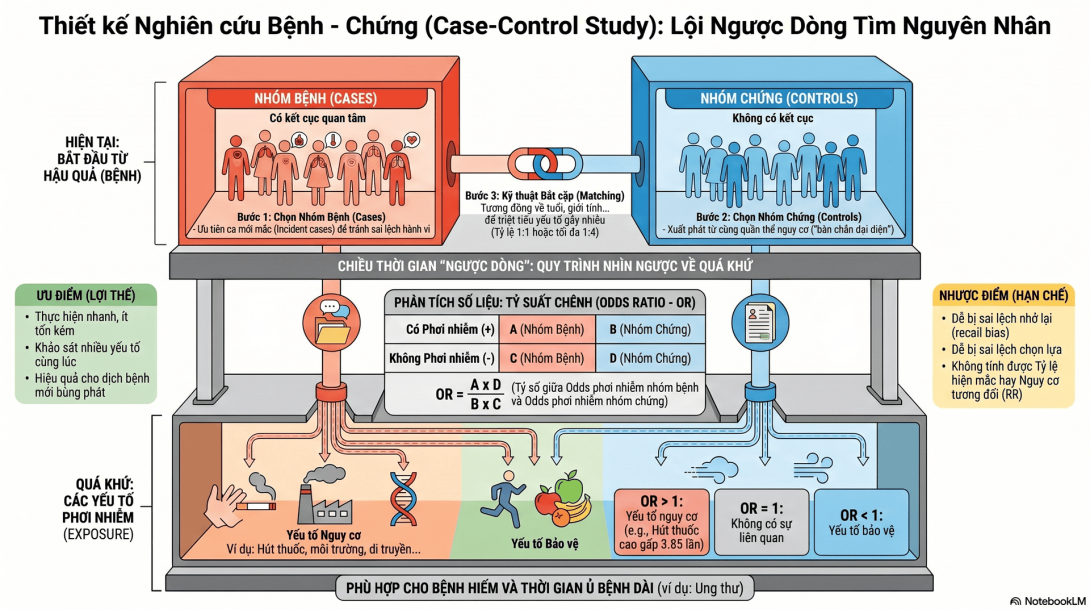
1. Bản chất của nghiên cứu bệnh - chứng là gì?
Nếu nghiên cứu Cohort (Bài 15) đi từ "Nguyên nhân" (Phơi nhiễm) tiến tới tương lai để tìm "Hậu quả" (Bệnh), thì nghiên cứu Bệnh - Chứng đi theo chiều ngược lại.
Nghiên cứu này bắt đầu ở hiện tại bằng cách chọn ra hai nhóm:
Nhóm Bệnh (Cases): Những người đã mắc căn bệnh hoặc có kết cục lâm sàng mà bạn quan tâm.
Nhóm Chứng (Controls): Những người KHÔNG mắc căn bệnh đó.
Sau đó, nhà nghiên cứu nhìn ngược về quá khứ (hồi cứu thông qua phỏng vấn hoặc tra cứu hồ sơ bệnh án) để xác định xem trong hai nhóm này, tỷ lệ từng tiếp xúc với các "Yếu tố nguy cơ" (Phơi nhiễm) là bao nhiêu.
2. Khi nào Bác sĩ/Điều dưỡng nên chọn thiết kế này?
Tại bệnh viện, bạn nên chọn thiết kế Bệnh - Chứng khi rơi vào các tình huống sau:
Bệnh hiếm gặp: Ví dụ, bạn muốn tìm hiểu nguyên nhân của Hội chứng Steven-Johnson do dị ứng thuốc. Nếu dùng Cohort theo dõi cả ngàn người dùng thuốc, có thể chẳng ai bị. Với Bệnh - Chứng, bạn gom tất cả bệnh án Steven-Johnson trong 5 năm qua (Nhóm Bệnh) và so sánh với nhóm không bị (Nhóm Chứng).
Bệnh có thời gian ủ bệnh lâu: Ví dụ: Ung thư biểu mô tế bào gan (HCC). Thay vì theo dõi bệnh nhân viêm gan B suốt 20 năm, bạn có thể thiết kế bệnh - chứng ngay lập tức.
Cần kết quả nhanh để đối phó dịch bệnh/sự cố y khoa: Ví dụ: Đột nhiên khoa Ngoại có hàng loạt ca nhiễm trùng vết mổ. Bạn cần gom ngay các ca nhiễm trùng (Bệnh) và các ca mổ sạch (Chứng) để truy tìm yếu tố nguy cơ (do dụng cụ, do kíp mổ, hay do khâu vệ sinh).
Kinh phí và nhân lực hạn hẹp: Ít tốn kém hơn nhiều so với Cohort vì không tốn chi phí theo dõi bệnh nhân.
3. Các bước tiến hành "chuẩn mực" tại bệnh viện
Bước 1: Chọn Nhóm Bệnh (Cases)
Nguyên tắc: Tiêu chuẩn chẩn đoán phải cực kỳ chặt chẽ (dựa trên giải phẫu bệnh, tiêu chuẩn vàng của Bộ Y tế hoặc WHO).
Lưu ý: Tốt nhất nên chọn ca bệnh mới mắc (Incident cases) thay vì ca bệnh đã mắc từ lâu (Prevalent cases). Vì ca bệnh lâu năm thường bị thay đổi hành vi sống (vd: họ đã bỏ thuốc lá, đổi chế độ ăn sau khi biết bệnh), làm sai lệch việc đánh giá yếu tố nguy cơ trong quá khứ.
Bước 2: Chọn Nhóm Chứng (Controls) - Khâu khó nhất và dễ sai nhất!
Nguyên tắc "Bàn chân đại diện": Nhóm chứng phải xuất phát từ cùng một quần thể nguy cơ sinh ra nhóm bệnh, chỉ khác là họ chưa mắc bệnh. Nếu nhóm chứng có cùng phơi nhiễm với nhóm bệnh thì họ cũng sẽ có nguy cơ vào bệnh viện của bạn.
Ví dụ thực tế: Nếu bạn nghiên cứu ung thư phổi (Bệnh) tại BV Ung Bướu, bạn không thể chọn nhóm Chứng là người đi đường khỏe mạnh không bao giờ đến viện. Bạn nên chọn những bệnh nhân đến khám tại BV Ung Bướu vì các bệnh lý khác (vd: bướu cổ, u xơ) không liên quan đến thuốc lá.
Bước 3: Kỹ thuật Bắt cặp (Matching)
Để loại trừ "Yếu tố gây nhiễu" (Confounding factors - sẽ học kỹ ở Bài 9), chúng ta thường bắt cặp.
Ví dụ: Tuổi tác là yếu tố nguy cơ của hầu hết mọi bệnh. Nếu nhóm Bệnh toàn 70 tuổi, nhóm Chứng toàn 20 tuổi thì mọi sự khác biệt đều do tuổi tác. Ta phải bắt cặp: Cứ chọn 1 ca Bệnh là nam, 65 tuổi; thì phải cố tìm ra 1 ca Chứng cũng là nam, khoảng 60-70 tuổi.
Tỷ lệ: Thường là 1 Bệnh : 1 Chứng, hoặc 1 Bệnh : 2 Chứng, đôi khi lên tới 1:4 để tăng sức mạnh thống kê. (Không nên bắt cặp quá 1:4 vì không tăng thêm ý nghĩa thống kê mà lại tốn công).
4. Số đo liên kết cốt lõi: Tỷ suất chênh (Odds Ratio - OR)
Trong nghiên cứu Bệnh - Chứng, chúng ta không thể tính được Nguy cơ tương đối (RR) như trong Cohort, mà bắt buộc phải dùng Odds Ratio (OR).
OR = (Tỷ lệ phơi nhiễm ở nhóm Bệnh) / (Tỷ lệ phơi nhiễm ở nhóm Chứng)
Diễn giải OR:
OR = 1: Yếu tố phơi nhiễm không liên quan đến bệnh.
OR > 1 (kèm p < 0.05 và 95% CI > 1): Yếu tố đó là "Yếu tố nguy cơ". (VD: OR = 3.5 nghĩa là người hút thuốc có chênh lệch nguy cơ mắc ung thư phổi cao gấp 3.5 lần so với người không hút).
OR < 1 (kèm p < 0.05 và 95% CI < 1): Yếu tố đó là "Yếu tố bảo vệ". (VD: OR = 0.4 đối với việc tiêm vaccine, nghĩa là tiêm vaccine làm giảm nguy cơ mắc bệnh).
5. Các sai lệch (Bias) kinh điển phải cảnh giác
1. Sai lệch nhớ lại (Recall Bias):
Vấn đề: Bệnh nhân ung thư (nhóm Bệnh) thường trăn trở "Tại sao tôi mắc bệnh?", nên họ nhớ cực kỳ chi tiết những thói quen xấu trong quá khứ. Ngược lại, người khỏe mạnh (nhóm Chứng) thường trả lời qua loa, quên mất mình từng tiếp xúc hóa chất.
Cách khắc phục: Không dựa hoàn toàn vào trí nhớ. Ưu tiên thu thập dữ liệu từ hồ sơ bệnh án (EMR), sổ khám bệnh, phiếu lương (đối với phơi nhiễm nghề nghiệp). Dùng cùng một bộ câu hỏi chuẩn hóa và cùng một kỹ thuật viên phỏng vấn cho cả 2 nhóm.
2. Sai lệch chọn lựa (Selection Bias):
Vấn đề: Xảy ra khi việc chọn nhóm Bệnh và nhóm Chứng không độc lập với tình trạng phơi nhiễm.
Ví dụ kinh điển: Chọn nhóm chứng từ khoa Hô hấp để nghiên cứu ung thư phổi. Khoa Hô hấp toàn bệnh nhân COPD, hen suyễn (những người cũng có tỷ lệ hút thuốc lá cực cao). Kết quả tính ra OR sẽ xấp xỉ 1 (nghĩa là kết luận sai lầm: Hút thuốc lá không gây ung thư phổi!).
6. Lời khuyên thực chiến cho Hội đồng Đạo đức và Quản lý
Khi xét duyệt đề cương Bệnh - Chứng, hãy xoáy sâu vào tiêu chuẩn chọn nhóm Chứng. Hơn 80% đề tài thất bại hoặc ra kết quả vô lý là do chọn sai nhóm Chứng.
Cảnh giác với "Overmatching" (Bắt cặp quá mức): Đừng bắt cặp những yếu tố mà bạn đang muốn tìm hiểu. Ví dụ: Đang đi tìm xem "Hút thuốc" có phải nguyên nhân không, mà lại đi bắt cặp 1 ca bệnh hút thuốc với 1 ca chứng hút thuốc thì nghiên cứu sẽ đổ sông đổ biển.
- Đăng nhập để gửi ý kiến

