Từ "Cohort" có nguồn gốc từ quân đội La Mã cổ đại, dùng để chỉ một nhóm binh lính hành quân cùng nhau ra chiến trường. Trong y học, "Cohort" (Thuần tập) là một nhóm người có chung một đặc điểm hoặc trải nghiệm nào đó, được nhà nghiên cứu theo dõi dọc theo thời gian.
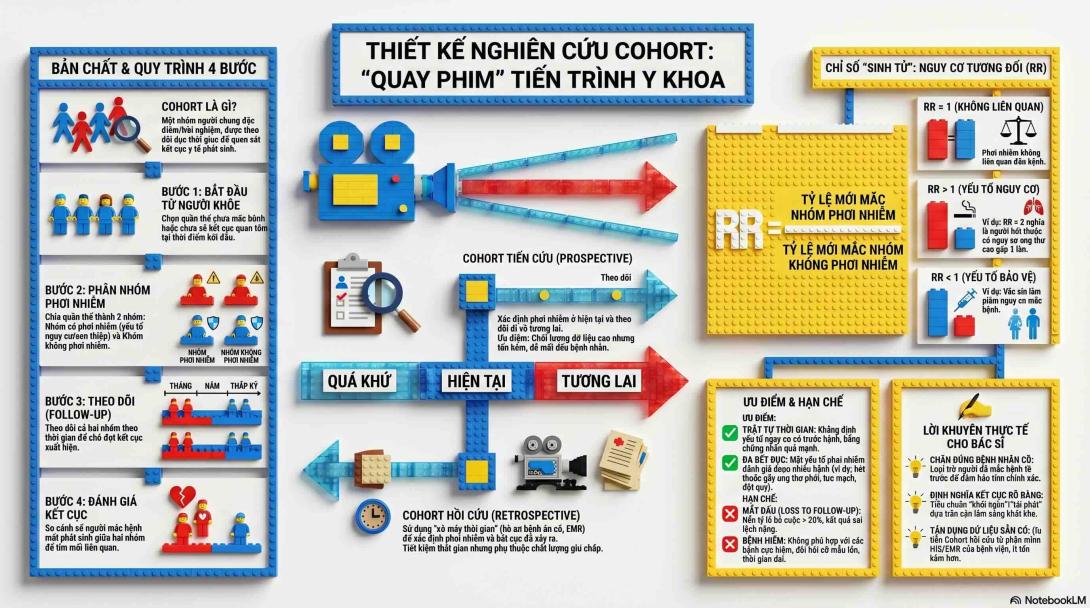
1. Bản chất của Nghiên cứu Cohort
Khác với nghiên cứu cắt ngang "chụp ảnh" một thời điểm, nghiên cứu Cohort giống như việc bạn quay một bộ phim.
Cấu trúc kinh điển của một nghiên cứu Cohort:
Bắt đầu bằng một quần thể chưa mắc bệnh (hoặc chưa có kết cục bạn quan tâm).
Chia quần thể này thành 2 nhóm: Nhóm Có phơi nhiễm (có yếu tố nguy cơ/có can thiệp) và Nhóm Không phơi nhiễm (không có yếu tố nguy cơ).
Theo dõi (Follow-up) cả 2 nhóm theo thời gian (vài tháng, vài năm, thậm chí hàng thập kỷ).
Đánh giá và so sánh số người mắc bệnh (kết cục) phát sinh ở mỗi nhóm.
2. Các phân nhóm Nghiên cứu Cohort thực tế tại Bệnh viện
Tùy thuộc vào thời điểm bạn bắt đầu nghiên cứu so với thời điểm bệnh xuất hiện, người ta chia làm 2 loại:
2.1. Cohort Tiến cứu (Prospective Cohort)
Cách làm: Nhà nghiên cứu xác định nhóm phơi nhiễm và không phơi nhiễm ở thời điểm hiện tại (ngay lúc này), sau đó theo dõi họ đi về tương lai để chờ xem ai sẽ mắc bệnh.
Ví dụ: Bác sĩ Sản khoa muốn xem xét ảnh hưởng của việc mẹ bầu bị stress lên cân nặng sơ sinh. Bác sĩ chọn 200 thai phụ ở tuần 12 (100 người có stress cao, 100 người không), theo dõi họ suốt thai kỳ đến khi sinh (tương lai) để cân bé sơ sinh.
Thực tế: Rất tốn kém, mất thời gian và dễ rụng mẫu (bệnh nhân bỏ cuộc). Thường không khả thi cho các đề tài cơ sở hàng năm của nhân viên y tế nếu thời gian theo dõi đòi hỏi quá dài.
2.2. Cohort Hồi cứu (Retrospective Cohort / Historical Cohort)
Cách làm: Cả sự kiện phơi nhiễm và mắc bệnh đều đã xảy ra trong quá khứ. Nhà nghiên cứu dựa vào hồ sơ bệnh án cũ để xác định nhóm phơi nhiễm (ở thời điểm T1), sau đó "tua nhanh" hồ sơ đến thời điểm T2 để xem bệnh nhân nào đã mắc bệnh.
Ví dụ: Khoa Dược muốn đánh giá nguy cơ suy thận cấp của một loại kháng sinh tĩnh mạch mới (so với loại cũ). Dược sĩ lật lại hồ sơ bệnh án của 2 năm trước, lập danh sách bệnh nhân dùng thuốc mới (nhóm phơi nhiễm) và thuốc cũ (nhóm không phơi nhiễm). Sau đó, xem xét kết quả xét nghiệm Creatinin trong những ngày tiếp theo của các hồ sơ đó xem ai bị suy thận.
Thực tế: Đây là thiết kế "cứu cánh" cực kỳ tuyệt vời cho nhân viên bệnh viện. Bạn có được sức mạnh nhân - quả của nghiên cứu Cohort nhưng lại tiết kiệm được thời gian theo dõi bằng cách tận dụng kho dữ liệu Bệnh án điện tử (EMR/HIS) sẵn có.
3. Chỉ số Thống kê cốt lõi: Nguy cơ tương đối (RR)
Trong nghiên cứu Cohort, vì bạn theo dõi từ lúc chưa có bệnh đến khi mắc bệnh, bạn tính được Tỷ lệ mới mắc (Incidence). Từ đó, ta có được chỉ số sinh tử của thiết kế này: Nguy cơ tương đối (Relative Risk - RR).
Cách biện luận RR:
RR = 1: Phơi nhiễm không liên quan đến bệnh.
RR > 1: Phơi nhiễm là yếu tố nguy cơ làm tăng khả năng mắc bệnh (Ví dụ: RR = 2 nghĩa là người hút thuốc có nguy cơ ung thư phổi cao gấp 2 lần người không hút).
RR < 1: Phơi nhiễm là yếu tố bảo vệ (Ví dụ: Vắc xin làm giảm nguy cơ mắc bệnh).
4. Ưu điểm và Nhược điểm
Ưu điểm:
Khẳng định trật tự thời gian (Temporal relationship): Chắc chắn yếu tố nguy cơ đi trước bệnh, nên bằng chứng về nguyên nhân - kết quả mạnh hơn thiết kế cắt ngang và bệnh - chứng.
Đánh giá được nhiều kết cục từ một yếu tố phơi nhiễm (Ví dụ: Theo dõi nhóm hút thuốc có thể đồng thời đánh giá được nguy cơ ung thư phổi, nhồi máu cơ tim, đột quỵ).
Thiết kế tốt nhất để nghiên cứu các yếu tố phơi nhiễm hiếm gặp (như phơi nhiễm hóa chất đặc thù tại một khu công nghiệp gần bệnh viện).
Hạn chế:
Mất dấu theo dõi (Loss to follow-up): Bệnh nhân chuyển viện, đổi số điện thoại, hoặc tử vong vì nguyên nhân khác. Nếu tỷ lệ mất dấu > 20%, kết quả nghiên cứu sẽ bị sai lệch nặng.
Không phù hợp với bệnh hiếm: Nếu bạn theo dõi 10,000 người để tìm một bệnh có tỷ lệ 1/1,000,000, bạn sẽ lãng phí tài nguyên mà không thu được ca bệnh nào.
Đòi hỏi cỡ mẫu lớn và tốn kém tài chính (đặc biệt là tiến cứu).
5. Lời khuyên "xương máu" khi làm Cohort tại Bệnh viện
Chặn đứng bệnh nhân đã mắc bệnh từ đầu: Đây là lỗi sơ đẳng thường gặp nhất. Nếu bạn muốn theo dõi biến cố tim mạch ở người đái tháo đường, bạn phải loại trừ những bệnh nhân đã từng bị nhồi máu cơ tim hoặc đột quỵ trước thời điểm bắt đầu theo dõi ra khỏi mẫu.
Định nghĩa "Kết cục" (Endpoint) thật rõ ràng: Bệnh nhân "khỏi bệnh", "tái phát" hay "tử vong" phải có tiêu chuẩn lâm sàng/cận lâm sàng cực kỳ khắt khe để tránh thiên kiến từ người đánh giá.
Tận dụng tối đa Cohort hồi cứu: Thay vì chờ đợi tương lai, hãy biến phòng Kế hoạch tổng hợp thành "cỗ máy thời gian" của bạn. Tuy nhiên, hãy chuẩn bị tinh thần đối phó với dữ liệu ghi chép thiếu sót từ các đồng nghiệp tuyến trước.
- Đăng nhập để gửi ý kiến

