Đại cương
Bệnh phổi tắc nghẽn mạn tính (BPTNMT, COPD) là bệnh lý hô hấp mạn tính có thể dự phòng và điều trị được. Bệnh đặc trưng bởi sự tắc nghẽn luồng khí thở ra không hồi phục hoàn toàn, sự cản trở thông khí này thường tiến triển từ từ và liên quan đến phản ứng viêm bất thường của phổi với các phân tử nhỏ hoặc khí độc hại mà trong đó khói thuốc lá, thuốc lào đóng vai trò hàng đầu.
Chẩn đoán BPTNMT
Chẩn đoán xác định
Triệu chứng lâm sàng: Bệnh nhân có thể có một trong các dấu hiệu sau:
- Trong tiền sử và/hoặc hiện tại có tiếp xúc với yếu tố nguy cơ: hút thuốc lá, thuốc lào, tiếp xúc với khói bụi và hoá chất, khói bếp và khói của nhiên liệu đốt.
- Ho khạc đờm 3 tháng trong một năm và liên tiếp trong 2 năm trở lên.
- Khó thở: tiến triển nặng dần theo thời gian và khó thở liên tục. Bệnh nhân phải gắng sức để thở, thở nặng, cảm giác thiếu không khí, hoặc thở hổn hển. Khó thở tăng lên khi gắng sức, nhiễm trùng đường hô hấp.
- Khám lâm sàng: rì rào phế nang giảm là dấu hiệu thường gặp nhất, các dấu hiệu khác có thể thấy bao gồm: lồng ngực hình thùng, gõ vang trống, ran rít, ran ngáy, ran ẩm, ran nổ. ở giai đoạn muộn có thể thấy các dấu hiệu của suy tim phải (gan to, tĩnh mạch cổ nổi, phù 2 chân).
Cận lâm sàng
- Đo chức năng hô hấp:
- Đây là tiêu chuẩn vàng để chẩn đoán xác định và đánh giá mức độ nặng BPTNMT.
- Biểu hiện rối loạn thông khí tắc nghẽn không hồi phục hoàn toàn sau nghiệm pháp giãn phế quản (400g salbutamol hoặc 80g ipratropium hoặc 400 g salbutamol và 80g ipratropium khí dung hoặc phun hít với buồng đệm): chỉ số Gaensler (FEV1/FVC) < 70%.
- X-quang phổi thường ít có giá trị chẩn đoán xác định. Có thể thấy hình ảnh giãn phế nang: trường phổi quá sáng, cơ hoành 2 bên hạ thấp, có thể thấy hình bậc thang, khoang liên sườn giãn rộng, các bóng khí. Thấy động mạch thùy dưới phổi phải có đường kính > 16 mm khi có tâm phế mạn. Ngoài ra X- quang phổi trong một số trường hợp có thể giúp loại trừ các bệnh phổi khác mà trên lâm sàng cũng có dấu hiệu tắc nghẽn tương tự như BPTNMT: u phổi, lao phổi.
- Điện tâm đồ: ở các giai đoạn muộn có thể thấy các dấu hiệu của tăng áp động mạch phổi và suy tim phải: sóng P cao (> 2,5 mm) nhọn, đối xứng (P phế), trục phải (> 110o), dày thất phải (R/S ở V6 < 1).
Chẩn đoán phân biệt
- Lao phổi: ho kéo dài, khạc đờm hoặc có thể ho máu. X-quang phổi: tổn thương thâm nhiễm hoặc thành hang, thường ở đỉnh phổi. Xét nghiệm đờm, dịch phế quản: thấy hình ảnh trực khuẩn kháng cồn, kháng toan, hoặc MTB-PCR dương tính.
- Giãn phế quản: ho khạc đờm kéo dài, nghe phổi có ran nổ, ran ẩm. Chụp cắt lớp vi tính ngực, lớp mỏng, độ phân giải cao: thấy hình giãn phế quản.
- Hen phế quản (bảng 9.1).
Bảng 9.1: Chẩn đoán phân biệt BPTNMT với hen phế quản

Chẩn đoán mức độ nặng của bệnh
Chẩn đoán mức độ rối loạn thông khí tắc nghẽn
Bảng 9.2: Mức độ nặng theo chức năng thông khí phổi
| Mức độ rối loạn thông khí tắc nghẽn | Chỉ số |
|---|---|
| Mức độ I (nhẹ) | - FEV1/FVC < 70% |
| - FEV1 ≥ 80% trị số lý thuyết | |
| Mức độ II (trung bình) | - FEV1/FVC < 70% |
| - 50% ≤ FEV1 < 80% trị số lý thuyết | |
| Mức độ III (nặng) | - FEV1/FVC < 70% |
| - 30% ≤ FEV1 < 50% trị số lý thuyết | |
| Mức độ IV (rất nặng) | - FEV1/FVC < 70% |
| - FEV1 < 30% trị số lý thuyết |
Đánh giá mức độ nặng theo điểm CAT và mMRC
Trong thực hành chỉ cần dùng CAT hoặc mMRC là đủ để đánh giá mức độ triệu chứng.
Thang điểm khó thở mMRC
mMRC 0: Chỉ xuất hiện khó thở khi hoạt động gắng sức
mMRC 1: Xuất hiện khó thở khi đi nhanh hoặc leo dốc
mMRC 2: Đi chậm hơn do khó thở hoặc phải dừng lại để thở khi đi cạnh người cùng tuổi
mMRC 3: Phải dừng lại để thở sau khi đi 100 m
mMRC 4: Rất khó thở khi ra khỏi nhà hoặc thay đồ
- mMRC: 0-1: ít triệu chứng: bệnh nhân thuộc nhóm A hoặc C
- mMRC: 2-4: nhiều triệu chứng: bệnh nhân thuộc nhóm B hoặc D
Bảng điểm CAT
Tôi hoàn toàn không ho 0 1 2 3 4 5 Tôi ho thường xuyên
Tôi không khạc đờm, không có cảm giác có đờm 0 1 2 3 4 5 Tôi khạc nhiềm đờm, cảm giác luôn có đờm trong ngực
Tôi không có cảm giác nặng ngực 0 1 2 3 4 5 Tôi rất nặng ngực
Không khó thở khi leo dốc hoặc cầu thang 0 1 2 3 4 5 Rất khó thở khi leo dốc hoặc cầu thang
Tôi không bị giới hạn khi làm việc nhà 0 1 2 3 4 5 Tôi bị giới hạn khi làm việc nhà nhiều
Tôi rất tự tin khi ra khỏi nhà bất chấp bệnh phổi 0 1 2 3 4 5 Tôi không hề tự tin khi ra khỏi nhà vì bệnh phổi
Tôi ngủ rất yên giấc 0 1 2 3 4 5 Tôi ngủ không yên giấc vì bệnh phổi
Tôi cảm thấy rất khỏe 0 1 2 3 4 5 Tôi cảm thấy không còn chút sức lực nào
- CAT ≤ 10: ít triệu chứng: bệnh nhân thuộc nhóm A hoặc C.
- CAT ≥ 10: nhiều triệu chứng: bệnh nhân thuộc nhóm B hoặc D.
Chẩn đoán mức độ nặng của bệnh theo chức năng hô hấp và điểm triệu chứng lâm sàng
Bảng 9.3: Mức độ nặng BPTNMT theo chức năng thông khí, triệu chứng lâm sàng
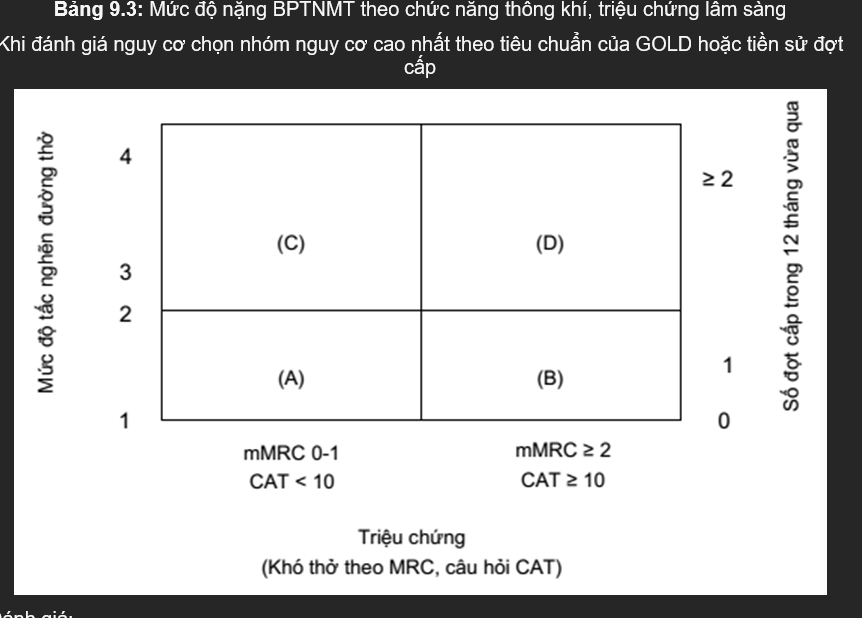
Khi đánh giá nguy cơ chọn nhóm nguy cơ cao nhất theo tiêu chuẩn của GOLD hoặc tiền sử đợt cấp
Đánh giá:
Bệnh nhân thuộc nhóm (A) - Nguy cơ thấp, ít triệu chứng:
Mức độ tắc nghẽn đường thở nhẹ, trung bình và/hoặc có 0 - 1 đợt cấp trong vòng 12 tháng và khó thở giai đoạn 0 hoặc 1 (theo phân loại MRC) hoặc điểm CAT <10.
Bệnh nhân thuộc nhóm (B) - Nguy cơ thấp, nhiều triệu chứng:
Mức độ tắc nghẽn đường thở nhẹ, trung bình và/hoặc có 0-1 đợt cấp trong vòng 12 tháng và mức độ khó thở từ giai đoạn 2 trở lên (theo phân loại MRC) hoặc điểm CAT ≥ 10.
Bệnh nhân thuộc nhóm (C) - Nguy cơ cao, ít triệu chứng:
Mức độ tắc nghẽn đường thở nặng, rất nặng và/hoặc có ≥2 đợt cấp trong vòng 12 tháng và mức độ khó thở từ giai đoạn 0 - 1 (theo phân loại MRC) hoặc điểm CAT < 10.
Bệnh nhân thuộc nhóm (D) - Nguy cơ thấp, nhiều triệu chứng:
Mức độ tắc nghẽn đường thở nặng, rất nặng và/hoặc có ≥ 2 đợt cấp trong vòng 12 tháng và mức độ khó thở từ giai đoạn 2 trở lên (theo phân loại MRC) hoặc chỉ số CAT ≥ 10.
Điều trị BPTNMT giai đoạn ổn định
Các điều trị chung
- Tránh lạnh, bụi, khói...
- Cai nghiện thuốc lá, thuốc lào: tư vền cai nghiện thuốc, dùng thuốc bổ xung theo bảng 4
- Vệ sinh mũi họng thường xuyên.
- Tiêm vắc xin phòng cúm hàng năm vào đầu mùa thu.
Bảng 9.4: Thuốc cai nghiện thuốc lá
| Chế phẩm | Liều dùng | Tác dụng phụ |
|---|---|---|
| Điều trị thay thế nicotin | ||
| Miếng dán da | 7, 14, hoặc 21 mg/ngày | |
| Liều thông thường = 21 mg/ngày trong 6 tuần, 14 mg/ ngày trong 2 tuần, 7mg/ ngày trong 2 tuần | (Cho tất cả các chế phẩm nicotin) Đau đầu, mất ngủ, ngủ mê, buồn nôn, chóng mặt, nhìn mờ | |
| Kẹo nhai, viên nuốt | 2-4 mg mỗi 1-8h sau đó giảm dần liều | |
| Thuốc hít | 4 mg/cartridge 6-16 cartridge/ngày | |
| Xịt mũi | 0,5 mg/lần xịt 1-2 lần xịt cho mỗi mũi, mỗi giờ làm 1 lần | |
| Điều trị không nicotin | ||
| Bupropion ER | 150 mg mỗi ngày, trong 3 ngày, sau đó dùng ngày 2 lần trong 7-12 tuần. | |
| Dùng thuốc trước dừng hút thuốc lá 1 tuần | Chóng mặt, nhức đầu, mất ngủ, buồn nôn, tăng huyết áp, co giật | |
| Tránh dùng cùng thuốc ức chế monoamin oxidase | ||
| Vareniclin | Ngày 1 đến 3: 0,5 mg uống buổi sáng; ngày 4 đến 7: 0,5 mg x 2 uống sáng - chiều; tuần 2 đến 12: 1 mg x 2 uống sáng - chiều. | Buồn nôn, rối loạn giấc ngủ, ác mộng; rối loạn khả năng lái xe hoặc vận hành máy móc; trầm cảm, thay đổi hành vi, có ý định tự sát |
Thuốc giãn phế quản và corticoid
- Các thuốc giãn phế quản sử dụng điều trị BPTNMT: ưu tiên các loại thuốc giãn phế quản dạng phun hít khí dung. Liều lượng và đường dùng của các thuốc này tùy thuộc vào mức độ và giai đoạn bệnh (xem bảng 9.5).
- Corticoid được chỉ định khi bệnh nhân BPTNMT giai đoạn nặng (FEV1 < 50%), có đợt cấp lặp đi lặp lại (≥ 2 đợt trong 12 tháng gần đây). Dùng corticoid dưới dạng phun hít hoặc khí dung lâu dài với liều cao (budesonid 2000 mcg/ngày hoặc fluticason 1000 mcg/ngày).
Bảng 9.5: Các thuốc giãn phế quản và corticoid
| Thuốc | Liều dùng |
|---|---|
| Cường beta-2 tác dụng ngắn | |
| Salbutamol | Viên 4 mg, uống ngày 4 viên, chia 4 lần, hoặc |
| Nang khí dung 5 mg, khí dung ngày 4 nang, chia 4 lần, hoặc | |
| Salbutamol xịt 100 mcg/lần xịt, xịt ngày 4 lần, mỗi lần 2 nhát | |
| Terbutalin | Viên 5 mg, uống ngày 4 viên, chia 4 lần, hoặc |
| Nang khí dung 5 mg, khí dung ngày 4 nang, chia 4 lần | |
| Cường beta-2 tác dụng kéo dài | |
| Indacaterol | Dạng hít, 150, 300 mcg/liều, dùng 1 liều/ngày |
| Formoterol | Dạng hít 4,5 mcg/liều. Hít ngày 2 lần, mỗi lần 2 liều |
| Salmeterol | Dạng xịt, mỗi liều chứa 25 mcg, xịt ngày 2 lần, mỗi lần 2 liều |
| Kháng cholinergic | |
| Ipratropium bromid | Nang 2,5 ml. Khí dung ngày 3 nang, chia 3 lần |
| Tiotropium | Dạng hít ngày 1 viên 18 mcg |
| Kết hợp cường beta-2 tác dụng ngắn và kháng cholinergic | |
| Fenoterol/Ipratropium | Dạng khí dung: khí dung ngày 3 lần, mỗi lần pha 1-2 ml berodual với 3 ml natriclorua 0,9%. Dạng xịt: xịt ngày 3 lần, mỗi lần 2 nhát |
| Salbutamol/Ipratropium | Nang 2,5 ml. Khí dung ngày 3 nang, chia 3 lần |
| Nhóm Methylxanthin (chú ý không dùng kèm thuốc nhóm macrolid, tổng liều (bao gồm tất cả các thuốc nhóm methylxanthin) không quá 10 mg/kg/ngày). | |
| Aminophyllin | Ống 240 mg. Pha truyền tĩnh mạch ngày 2 ống, hoặc pha 1/2 ống với 10 ml glucose 5%, tiêm tĩnh mạch trong cấp cứu cơn khó thở cấp. |
| Theophyllin (SR) | Viên 0,1g hoặc 0,3g. Liều 10 mg/kg/ngày. Uống chia 2 lần. |
| Glucocorticosteroid dạng phun hít | |
| Chú ý: cần xúc miệng sau sử dụng các thuốc dạng phun hít có chứa glucocorticosteroid | |
| Beclomethason | Dạng xịt chứa 100 mcg/liều. Xịt ngày 4 liều, chia 2 lần |
| Budesonid | Nang khí dung 0,5 mg. Khí dung ngày 2-4 nang, chia 2 lần, hoặc |
| Dạng hít, xịt, liều 200 mcg/liều. Dùng 2-4 liều/ngày, chia 2 lần. | |
| Fluticason | Nang 5 mg, khí dung ngày 2-4 nang, chia 2 lần |
| Kết hợp cường beta-2 tác dụng kéo dài và glucocoticosteroid | |
| Formoterol/Budesonid | Dạng ống hít. Liều 160/4,5 cho 1 liều hít. Dùng 2-4 liều/ngày, chia 2 lần |
| Salmeterol/ Fluticason | Dạng xịt hoặc hít. Liều 50/250 hoặc 25/250 cho 1 liều. Dùng ngày 2-4 liều, chia 2 lần. |
| Glucocorticosteroid đường toàn thân | |
| Prednison | Viên 5 mg. Uống ngày 6-8 viên, uống 1 lần sau ăn sáng. |
| Methylprednisolon | Lọ 40 mg, tiêm tĩnh mạch. Ngày tiêm 1-2 lọ |
Thở oxy dài hạn tại nhà
Chỉ định: suy hô hấp mạn (BPTNMT giai đoạn 4):
- Thiếu oxy (khí máu động mạch có: PaO2 ≤ 55 mmHg) thấy trên hai mẫu máu trong vòng 3 tuần, trạng thái nghỉ ngơi, không ở giai đoạn mất bù, không thở oxy, đã sử dụng các biện pháp điều trị tối ưu.
- PaO2 từ 56-59 mmHg kèm thêm một trong các biểu hiện:
- Dấu hiệu suy tim phải.
- Và/hoặc đa hồng cầu.
- Và/hoặc tăng áp động mạch phổi đã được xác định (siêu âm tim Doppler...).
Lưu lượng, thời gian thở oxy:
- 1-3 l/phút và sẽ điều chỉnh theo khí máu (để tránh tăng CO2 máu quá mức khuyến cáo nên bắt đầu với lưu lượng thở oxy ≤ 2 lít/phút). Điều chỉnh lưu lượng oxy để đạt PaO2 từ 65 -70 mmHg, tương ứng với SaO2 tối ưu là 90-95% lúc nghỉ ngơi. Thời gian thở oxy ít nhất 15 giờ/24 giờ.
Các nguồn oxy
- Các bình khí cổ điển: cồng kềnh và phải nạp thường xuyên.
- Các máy chiết xuất oxy thuận tiện cho các bệnh nhân ít hoạt động. Ngoài ra, còn có các bình oxy lỏng.
Phẫu thuật
Hiện đã áp dụng một số phẫu thuật giảm thể tích phổi, cắt bóng khí phổi hoặc thay phổi trong một số trường hợp nhất định.
Điều trị BPTNMT theo giai đoạn bệnh
Điều trị BPTNMT theo GOLD 2010
Bảng 9.6: Chẩn đoán mức độ và điều trị BPTNMT theo giai đoạn bệnh ở thời kỳ ổn định theo GOLD 2010
| Giai đoạn I: BPTNMT nhẹ | Giai đoạn II: BPTNMT trung bình | Giai đoạn III: BPTNMT nặng | Giai đoạn IV: BPTNMT rất nặng |
|---|---|---|---|
| FEV1/FVC < 70%, FEV1 ≥ 80% trị số lý thuyết. Có hoặc không có triệu chứng mạn tính (ho, khạc đờm, khó thở). | FEV1/FVC <70% | ||
| 50% ≤ FEV1 < 80% trị số lý thuyết. | |||
| Có hoặc không có các triệu chứng mạn tính (ho, khạc đờm, khó thở). | FEV1/FVC <70% | ||
| 30% ≤ FEV1 < 50% trị số lý thuyết. | |||
| Thường có các triệu chứng mạn tính (ho, khạc đờm, khó thở). | FEV1/FVC < 70% | ||
| FEV1 < 30% trị số lý thuyết hoặc có dấu hiệu lâm sàng của suy hô hấp mạn tính. | |||
| Tránh các yếu tố nguy cơ như hút thuốc lá, bụi, hóa chất. Giáo dục về bệnh và cách theo dõi điều trị, tiêm phòng vaccin cúm 1 lần/năm. | Dùng các thuốc giãn phế quản tác dụng ngắn khi cần thiết (salbutamol, terbutalin, ipratropium hoặc theophyllin). | Dùng thường xuyên thuốc GPQ tác dụng kéo dài. Phục hồi chức năng hô hấp. | Hít corticoid nếu các triệu chứng và chức năng hô hấp cải thiện đáng kể khi dùng thuốc này hoặc có các đợt cấp tái phát ≥ 3 lần/3 năm. |
| Điều trị oxy dài hạn tại nhà nếu có suy hô hấp mạn tính nặng. Xét điều trị phẫu thuật. |
Điều trị BPTNMT theo GOLD, 2011
Bảng 9.7: Chọn thuốc điều trị BPTNMT theo GOLD, 2011
| Nhóm bệnh nhân | Lựa chọn ưu tiên | Lựa chọn thứ hai | Lựa chọn thay thế |
|---|---|---|---|
| A | SAMA khi cần | ||
| hoặc SABA khi cần | LAMA | ||
| Hoặc LABA | |||
| Hoặc SABA + SAMA | Theophyllin | ||
| B | LAMA | ||
| hoặc LABA | LAMA + LABA | SABA và/ hoặc SAMA Theophyllin | |
| C | ICS + LABA hoặc LAMA | LAMA + LABA | Ức chế phosphodiesterase 4 |
| SABA và/hoặc SAMA Theophyllin | |||
| D | ICS + LABA hoặc LAMA | ICS + LAMA | |
| Hoặc ICS + LABA + LAMA | |||
| Hoặc ICS + LABA + ức chế phosphodiesterase 4 | |||
| Hoặc LAMA + LABA | |||
| Hoặc LAMA + ức chế phosphodiesterase 4 | Carbocystein | ||
| SABA và/hoặc SAMA | |||
| Theophyllin |
LAMA: kháng cholinergic tác dụng dài, SAMA: kháng cholinergic tác dụng ngắn, LABA: cường beta-2 tác dụng kéo dài, SABA: cường beta-2 tác dụng ngắn, ICS: corticoid dạng phun hít.
Theo dõi bệnh nhân
- Khám lại 4 đến 6 tuần sau khi xuất viện vì đợt cấp và sau đó cứ 6 tháng một lần.
- ít nhất một năm một lần: đo chức năng hô hấp phân loại lại mức độ nặng. Phát hiện các bệnh phối hợp.
- Đánh giá khả năng hoạt động, hợp tác với thầy thuốc và thích nghi với ngoại cảnh.
- Đánh giá sự hiểu biết và tuân thủ phương pháp điều trị, kỹ thuật phun hít, sử dụng các thuốc giãn phế quản, corticoid.
Tiên lượng và phòng bệnh
- BPTNMT tiến triển nặng dần không hồi phục, vì vậy, cần điều trị sớm, tích cực để bệnh tiến triển chậm.
- Không hút thuốc lá, thuốc lào, tiếp xúc với các khí độc hại, ô nhiễm môi trường.
- Tránh lạnh, ẩm.
- Điều trị sớm các nhiễm khuẩn đường hô hấp và các bệnh lý kèm theo.
- Tập thở bụng, thở chúm môi, ho có điều khiển.
Tài liệu tham khảo
- Hanley M.E. and Welsh C.H. (2008), "Chronic Obstructive Pulmonary Disease" Current Diagnosis & Treatment Emergency Medicine.
- Global strategy for diagnosis, management, and prevention of chronic obstructive pulmonary disease. Update 2010.
- Global strategy for diagnosis, management, and prevention of chronic obstructive pulmonary disease. Update 2011.
- Đăng nhập để gửi ý kiến

