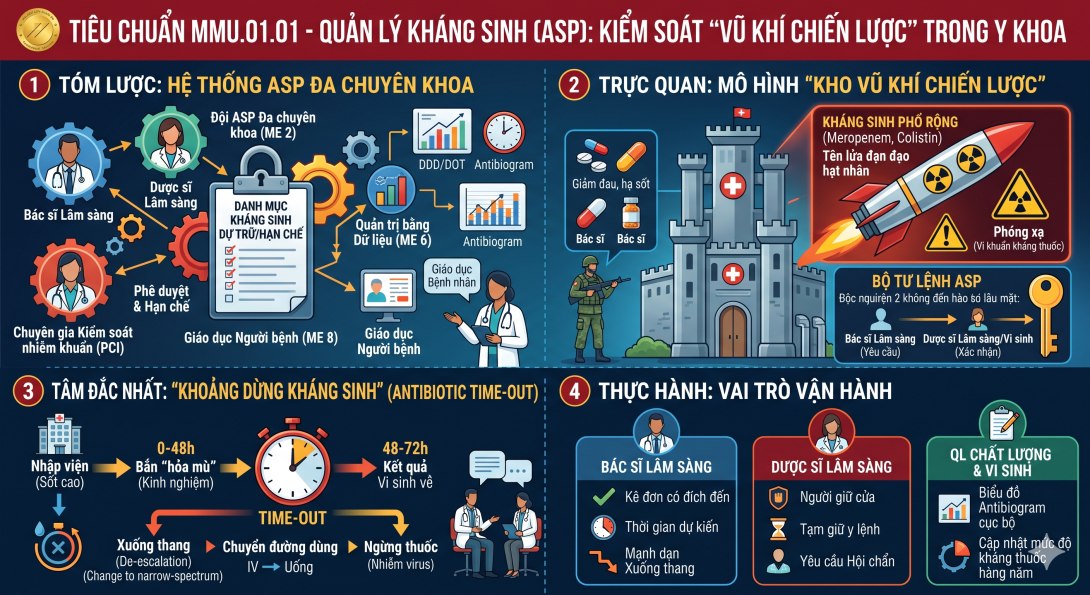
1. Tóm lược (Cốt lõi Hệ thống)
Tiêu chuẩn MMU.01.01 bắt buộc bệnh viện phải thiết lập một Chương trình Quản lý Kháng sinh (Antimicrobial Stewardship Program - ASP) chính thức. Chương trình này không thể giao phó cho một cá nhân, mà phải là một hệ thống đa chuyên khoa:
Đội ASP đa chuyên khoa (ME 2): Bắt buộc phải có sự tham gia của Bác sĩ lâm sàng, Dược sĩ lâm sàng, Chuyên gia Kiểm soát nhiễm khuẩn (PCI) và Bác sĩ/Kỹ thuật viên Vi sinh.
Quy trình Phê duyệt & Hạn chế: Bệnh viện phải có danh mục "Kháng sinh dự trữ/hạn chế". Bác sĩ không thể tự ý kê đơn nhóm này nếu không có sự phê duyệt trước từ hội đồng hoặc dược sĩ lâm sàng.
Quản trị bằng Dữ liệu (ME 6): Hệ thống phải liên tục thu thập, phân tích và báo cáo về tỷ lệ sử dụng kháng sinh (theo liều DDD hoặc số ngày điều trị DOT) và biểu đồ vi khuẩn kháng thuốc (Antibiogram) tại chính bệnh viện.
Giáo dục Người bệnh (ME 8 - Điểm nhấn JCI 8): Bắt buộc phải có quy trình giáo dục bệnh nhân và gia đình về cách sử dụng kháng sinh đúng cách và rủi ro nếu tự ý ngừng thuốc.
2. Trực quan (Mô hình "Kho Vũ khí Chiến lược") Hãy hình dung kho thuốc của bệnh viện như một Căn cứ Quân sự:
Các loại thuốc thông thường (giảm đau, hạ sốt) giống như vũ khí bộ binh. Bác sĩ (người lính) có thể linh hoạt sử dụng dựa trên tình hình thực tế.
Tuy nhiên, Kháng sinh phổ rộng (như Meropenem, Colistin) chính là "Tên lửa đạn đạo hạt nhân". Bạn không thể cho phép bất kỳ ai tự ý bấm nút phóng tên lửa chỉ vì thấy "nghi ngờ có địch". Nếu lạm dụng, bạn sẽ gây ra "phóng xạ" (vi khuẩn kháng thuốc).
Hệ thống ASP chính là "Bộ Tư lệnh Tối cao". Để phóng tên lửa, phải có 2 "chìa khóa": Bác sĩ lâm sàng yêu cầu (dựa trên triệu chứng) và Dược sĩ lâm sàng/Vi sinh xác nhận (dựa trên kết quả nuôi cấy).
3. Tâm đắc nhất (Góc nhìn Khoa học Quản trị)
Điểm tinh túy nhất của MMU.01.01 là việc thiết lập khái niệm "Khoảng dừng Kháng sinh" (Antibiotic Time-out) ở mốc 48-72 giờ. Trong y khoa, khi bệnh nhân cấp cứu nhập viện với sốt cao, bác sĩ thường buộc phải bắn "hỏa mù" (dùng kháng sinh phổ rộng theo kinh nghiệm) để cứu mạng. Điều này là hợp lý. Nhưng JCI yêu cầu: Sau 48-72 giờ, khi đã có kết quả cấy máu/dịch từ khoa Vi sinh trả về, hệ thống bắt buộc phải "Time-out". Lúc này, Bác sĩ và Dược sĩ phải ngồi lại để quyết định:
Xuống thang (De-escalation): Đổi từ kháng sinh phổ rộng sang phổ hẹp đúng với loại vi khuẩn đã bắt được.
Chuyển đổi đường dùng: Chuyển từ tiêm truyền tĩnh mạch sang thuốc uống nếu bệnh nhân đã ổn định.
Ngừng thuốc: Nếu kết quả cho thấy đây là nhiễm virus (như sốt xuất huyết), phải dũng cảm cắt kháng sinh.
4. Thực hành (Góc nhìn Quản lý & Vận hành)
Đối với Bác sĩ Lâm sàng: * Kê đơn phải có "đích đến". Đừng chỉ viết "Kháng sinh X 1g/ngày". Hãy viết: "Kháng sinh X 1g/ngày - Dự kiến dùng 7 ngày cho Viêm phổi cộng đồng".
Đừng mang thói quen "bao vây cho chắc ăn". Khi kết quả cấy vi khuẩn nhạy cảm với kháng sinh thế hệ 1, hãy mạnh dạn "xuống thang".
Đối với Dược sĩ Lâm sàng:
Bạn là "Người giữ cửa". Nếu một bác sĩ kê đơn kháng sinh dự trữ mà không ghi kèm lý do hoặc chưa lấy mẫu nuôi cấy vi sinh, bạn có quyền (và có nghĩa vụ) tạm giữ y lệnh và gọi điện yêu cầu hội chẩn.
Đối với Khối Quản lý Chất lượng & Vi sinh:
Biểu đồ Antibiogram cục bộ: Đừng dùng phác đồ kháng sinh của Mỹ hay Châu Âu để áp đặt hoàn toàn. Khối Vi sinh phải xuất ra biểu đồ mức độ kháng thuốc của chính bệnh viện mình mỗi năm. (Ví dụ: Tụ cầu vàng ở viện bạn đã kháng kháng sinh A tới 80%, thì không được dùng thuốc A làm lựa chọn đầu tay nữa).
- Đăng nhập để gửi ý kiến

